高血圧と聞いただけで少し怖くなりますよね。特に40代後半に差し掛かると、健康診断の数値に一喜一憂することも増えるでしょう。
高血圧は決して放置できない問題です。心臓や脳、腎臓にも影響を及ぼす可能性があるからです。
そこで、この記事では高血圧について、どの科で診てもらうべきか、生活習慣で何ができるのか、そして治療費はどれくらいかかるのかなど、具体的で役立つ情報をお届けします。
あなた自身の健康はもちろん、パートナーや家族の健康にも役立ててくださいね。
目次
高血圧の基礎知識
高血圧は、日本人の成人の約3割が抱える健康問題であり、特に血管に大きなリスクをもたらします。
この症状は40代後半の男性に多く見られ、その原因は様々です。
ここでは、高血圧についての基礎知識、その症状とリスク、さらには治療の基準と、何科で診察を受けるべきかについて詳しく解説します。
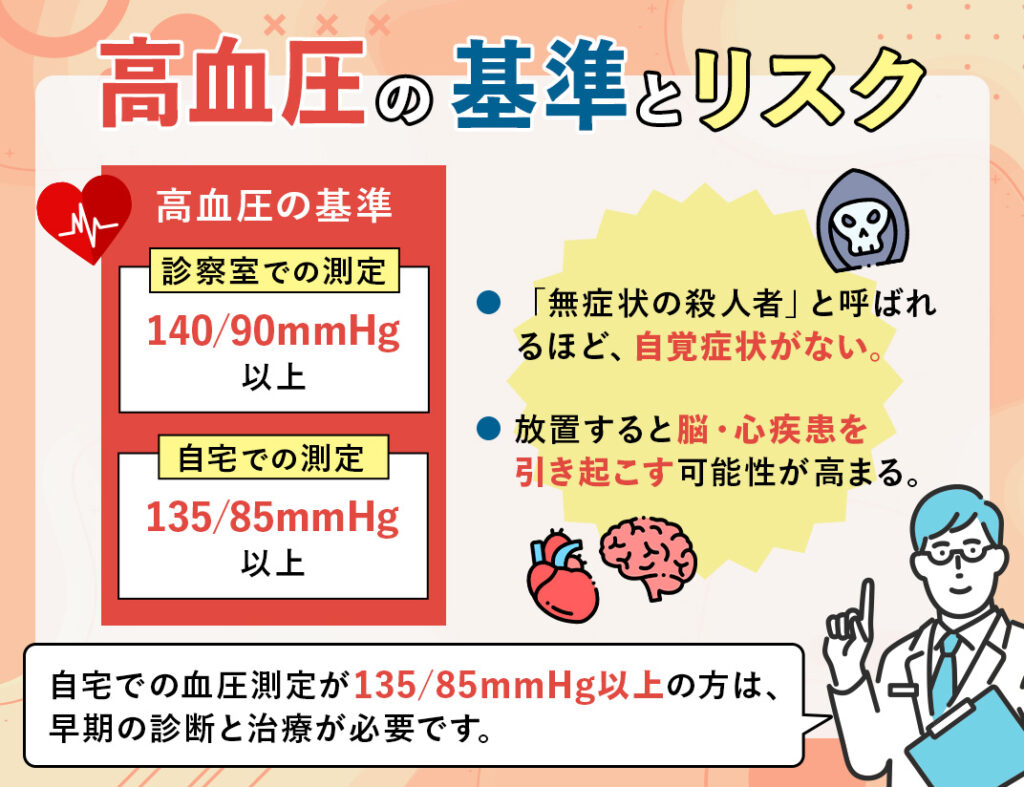
高血圧の基準は140/90mmHg以上
高血圧の基準とされる数値は、診察室での血圧測定が140/90mmHg以上、または家庭での血圧測定が135/85mmHg以上となる場合です。
ただし、血圧は日々変動するものであり、一度の測定だけで高血圧との診断は下されません。
このような数値が複数回の測定で確認された場合、高血圧との診断がされる可能性が高くなります。
高血圧に自覚症状はないが、放置するのは危険
高血圧は「無症状の殺人者」とも呼ばれるほど、自覚症状がほとんどありません。
しかし、放置しておくと、心臓や腎臓に負担をかけ、脳卒中や心筋梗塞などの重大な合併症を引き起こす可能性が高まります。
収縮期血圧140㎜Hg以上あるいは拡張期血圧90mmHg以上は脳心血管病死亡および全死亡の有意な危険因子となる。
平和伸仁; 梅村敏. 高血圧治療ガイドライン 2019. 日本内科学会雑誌, 2020, 109.4: 778-783.
発症しても症状が出にくいため、家庭で測定した血圧が135/85mmHg以上であれば、病院での診察を検討することが強く推奨されます。
手遅れになる状況を避けるためにも、早期の診断と適切な治療が必要です。
高血圧は動脈硬化による脳・心疾患を引き起こす
高血圧が続くと、動脈硬化が進行し、脳や心臓に悪影響を及ぼします。
具体的には、脳卒中、心筋梗塞、狭心症、心不全などのリスクが高まります。
高血圧は脳卒中や心筋梗塞,さらに大動脈解離など動脈硬化性疾患のみならず,心不全や慢性腎臓病,認知症などの強い危険因子でもあり,年間10万人以上が高血圧により死亡している。
佐々木雄一; 大石充. 動脈硬化性疾患予防のための高齢者高血圧管理. Pharma Medica, 2020, 38.10: 17.
これらの疾患は、緊急手術が必要な場合もあり、治療費は数百万円にも上ることがあります。
高血圧の診断と受診のタイミング

ここでは、高血圧の診断と、その受診のタイミングについて解説します。
どの医療機関で診断を受けるべきか、一般的な内科か、それとも専門的な病院に直接行った方が良いかといった疑問にも答えていきます。
適切なタイミングでの受診が、早期治療と予防に繋がるので、ぜひ参考にしてください。
健康診断で指摘された場合は、直ぐに受診する
健康診断で高血圧が指摘された場合、すぐに病院での診察を検討することが重要です。
特に、家庭で測定した血圧が135/85mmHg以上であれば、高血圧と診断される可能性が高くなります。
このような状況では、一般内科や循環器内科での診察が重要です。
適切な診断と治療が必要なため、早めの受診をおすすめします。
家庭での血圧測定は腕を心臓の高さで水平・いつも同じ姿勢で
家庭での血圧測定は、日々の健康管理において大切です。
測定する際は、腕を心臓の高さで水平に保ち、いつも同じ姿勢で数値を取ることが重要です。
このようにすることで、より正確な数値を得ることができ、自分自身の血圧が基準値に近いのか、それとも注意が必要なのかといった目安をしっかりと把握することができます。
家庭血圧の正しいはかり方
● 上腕血圧計を選 び ましょう。
"家庭で血圧を測定しましょう". 特定非営利活動法人 日本高血圧学会.
● 朝と晩に測定します。
朝の測定:起床後1時間以内・朝食前・服薬前
晩の測定:就寝直前
● トイレを済ませ、1~2分椅子に座ってから測定します。
● 1機会原則2回測定し、その平均を取ります。
● 週に5日以上測定した結果を主治医にお見せ下さい。
家で血圧が135/85 mmHg以上の測定結果が続いたら受診する
家庭での血圧測定において、収縮期血圧(上の数値)が135mmHg以上、または拡張期血圧(下の数値)が85mmHg以上であれば、高血圧治療ガイドラインに基づき、医療機関での診察が必要とされます。
このような数値が続くと、脳卒中や心疾患のリスクが高まるため、早めの対応が求められます。
受診時は予約必須!血圧測定の記録があれば持参を
高血圧の診察を受けるにあたっては、事前に予約をすることで、診療を円滑に進めることができます。
多くの医療機関では、予約して受診することで、待ち時間を減らすことが可能です。
また、家庭での血圧測定の記録があれば、それを持参すると診察がスムーズに進みます。
高血圧の診察は内科or循環器科

高血圧が疑われる場合、内科と循環器科のどちらかを受診することが推奨されます。
ここでは、内科と循環器科、それぞれの特長とどのような病院に行けば良いのかについて詳しく解説します。
<内科>基本的には内科を受診
高血圧の初診は、多くの場合、内科で行われます。
内科の医師による診断後、治療方針が決定されます。
この科では、血圧の管理から関連する症状や合併症に至るまで、幅広い診療が可能です。
専門医の指導のもと、薬物療法を含む多角的な治療が行われることもあります。
<循環器科>専門的な診断や治療が必要な場合
循環器科では高血圧の専門的な診断や治療が可能です。
この科の専門医は、心臓や腎臓などの合併症にも精通しています。
特に、合併症が疑われる場合や、薬物療法が効果を示さない状況においては、循環器科での診察が適しています。
大病院かクリニックかより、まずは通いやすい所
高血圧の治療は長期にわたることが多いため、まずは通いやすい医療機関を選ぶことが重要です。
近隣のクリニックで、専門の医師による十分な診療が受けられる場合も多く、受診料も一般的には2,000円〜4,000円程度です。
ただし、専門的な治療が必要な状況においては、大病院への紹介が必要になることもあります。
高血圧専門医や総合内科専門医ならより安心
高血圧専門医や総合内科専門医に診てもらうことで、より専門的な治療とアドバイスが受けられます。
生活習慣の改善方法や食事療法、運動習慣などについても詳しい指導を受けられます。
-

高血圧のオンライン診療おすすめクリニック6選!受診の流れ・気になる費用も徹底調査
オンライン診療での高血圧治療のメリットとデメリット、おすすめのクリニックを徹底解説!また、高血圧の一般的な治療法、オンライン診療での初診の流れについても紹介しています。血圧が気になっており、オンライン診療を検討している方はぜひご覧ください。
続きを見る
高血圧の治療法
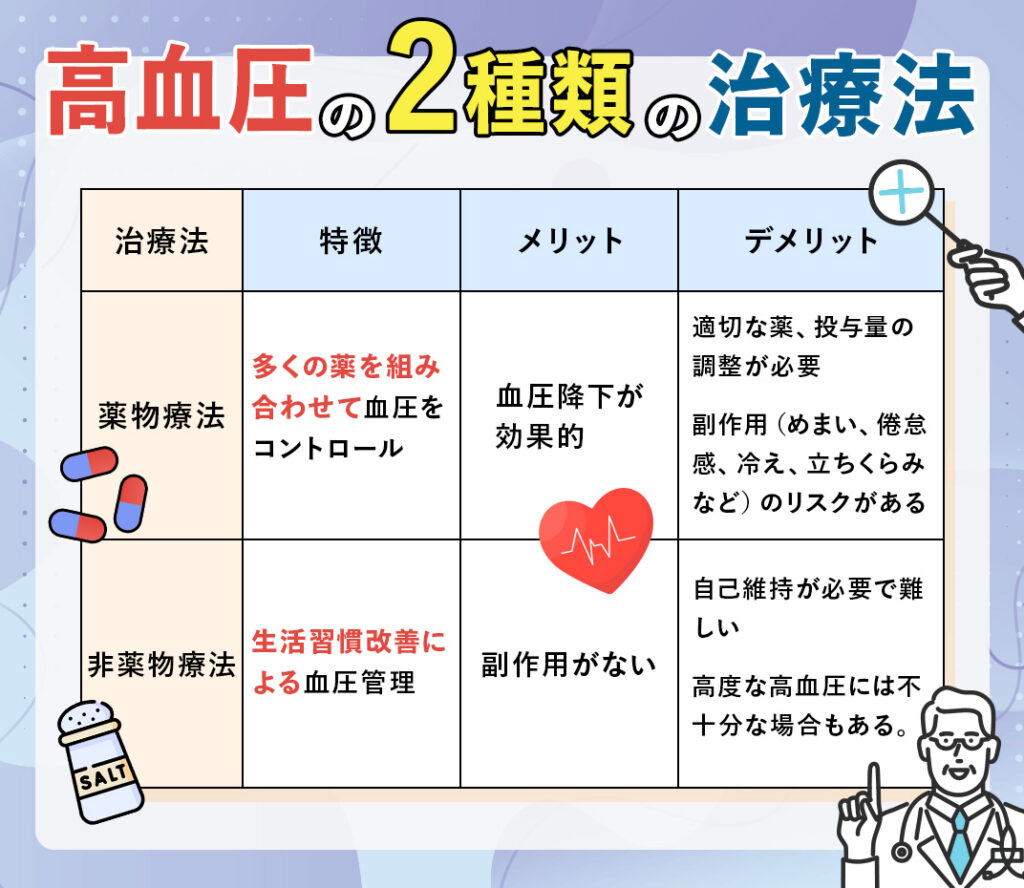
高血圧の治療には大きく分けて薬物療法と非薬物療法があります。
患者さんの状態や生活習慣によって最適な治療法が異なります。
ここでは、それぞれの治療法の特徴、メリット、デメリットを詳しく解説します。
<薬物療法>メカニズムが違う薬の組み合わせ
薬物療法は高血圧治療の主流であり、内科で最初に試される治療方法です。
複数の薬を組み合わせて血圧をコントロールします。
例えば、利尿剤、カルシウム拮抗剤、レニン・アンジオテンシン系阻害薬(ACE阻害薬やARB)などがあり、これらの薬はそれぞれ作用機序が異なるため、分類によって組み合わせることでより効果的な血圧降下が期待できます。
ただし、薬物療法にはデメリットもあります。
初めに適切な薬を見つけるまでに何種類かの薬を試し、適切な投与量を見つけるために調整が必要なため、通院の時間と費用が必要になります。
また一部の高血圧薬はめまいを引き起こす場合があり、運転に影響を与える可能性があります。
他にも、倦怠感、冷え、立ちくらみといった副作用が現れる場合があります。
<非・薬物療法>生活習慣の改善が鍵
非薬物療法とは、薬を使わずに高血圧をコントロールする方法です。
主に、食事療法、運動療法、ストレス管理などがあります。例えば、塩分を控える、適度な運動をする、ストレスを減らすなど、日常の中で高血圧をコントロールします。
この治療法の最大のメリットは、副作用がなく、生活習慣全体が改善する点です。
しかし、自分自身で継続的に生活習慣を改善する必要があり、難しい場合も少なくありません。
特に、高度な高血圧の場合は、非薬物療法だけでは不十分な場合もあります。
平和伸仁; 梅村敏. 高血圧治療ガイドライン 2019. 日本内科学会雑誌, 2020, 109.4: 778-783.
- 食塩制限 6g/日未満
- 野菜・果物の積極的摂取※
飽和脂肪酸、コレステロールの接種を控える
多価不飽和脂肪酸、低脂肪乳製品の積極的摂取- 適正体重の維持:BMI(体重[kg]÷身長[m]2)25未満
- 運動療法:軽強度の有酸素運動(動的および静的筋肉負荷運動)を毎日30分、または180分/週以上行う
- 節酒:エタノールとして男性20~30mL/日以下、女性10~20mL/日以下に制限する
- 禁煙
高血圧の主な原因4つ

高血圧は、多くの場合、複数の原因が組み合わさって発症します。
ここでは、高血圧の主な原因としてよく指摘される4つの要素(食生活、運動不足、ストレス、加齢)に焦点を当て、それぞれの原因がどのように高血圧に影響を与えるのか詳しく解説します。
【食生活の乱れ】高脂質・高コレステロール食
食生活の乱れは、高血圧の一つの原因です。塩分の過剰摂取は高血圧に繋がる可能性があることは広く知られています。
また、飽和脂肪酸や糖質の過剰摂取は肥満の原因となるだけでなく、一日のコレステロール摂取量が300mgを超えると、心臓病や糖尿病のリスクが高まるとされています。
特に、高脂質・高コレステロールの食事は、動脈硬化や脂質異常症を促進し、血圧を上げる可能性があります。
【運動不足】余分な塩分の排泄が不十分
運動不足は高血圧につながる原因の一つであり、その対策として運動が非常に有効です。
運動をすることで、余分な塩分が体外に排泄されやすくなり、血圧の改善が期待できます。
週に150分の運動をすることで、血圧は平均で5〜8mmHg下がると報告されています。
【ストレス】交感神経の活性化
ストレスによる交感神経の活性化によって血管が収縮し、血圧が上がると言われています。
実際、ストレスフルな状況下での血圧測定では、平常時よりも高い数値が出ることが多いです。
このような理由から、ストレス管理は高血圧の予防と改善に不可欠です。
ただ、ストレスを完全になくすことは難しいため、リラクゼーション技法や呼吸法などでストレスを管理する方法が推奨されています。
【加齢】自律神経や血管の機能の低下
加齢により自律神経や血管、血管壁の機能が低下することで、血圧が上がる可能性が高まります。
特に50歳以上になると、血管壁の柔軟性が失われ、血圧が上がりやすくなると言われています。
加齢による高血圧は避けられない側面もありますが、適切な生活習慣と医療の受診で、その影響は最小限に抑えられます。
-

高血圧を改善するための運動・食事|日常生活でできる高血圧対策
高血圧を改善するのに効果的な運動と食事について医師に教わりました!また、高血圧の症状、原因、予防に繋がる生活習慣についても紹介しています。「まずは自分でできる高血圧対策から始めたい」と思っている方は必見です!
続きを見る
高血圧についてのよくある質問
高血圧の初診では何をしますか?
高血圧の初診では、まず問診が行われます。
この時、医師は過去の健康状態、現在の生活習慣、自覚症状の有無について詳しく聞きます。
この問診は、高血圧の原因を特定し、最適な治療法を選ぶために重要です。
次に、血圧測定が行われます。通常は腕に巻いたカフを膨らませて、2〜3回の測定を行い、その平均値が診断の基準となります。家庭での血圧測定をしていれば、測定結果を持参しましょう。
さらに、血液検査と尿検査も実施され、腎機能や糖尿病、脂質異常症などその他の生活習慣病の有無を調べます。
血圧が高くなるのは何歳くらいからですか?
高血圧を発症するタイミングは男女で異なる傾向があります。
男性は女性よりも早く高血圧になる可能性が高いとされており、男性は30歳から、女性は40歳から家庭での血圧計測を開始することが強く推奨されています。
また、50歳を超えると、男女ともに半数以上が高血圧になると言われています。
高血圧の一番の原因は何ですか?
日本人における高血圧の最大の原因は、食塩の過剰摂取です。
特に、一日の塩分摂取量が日本人の平均で10g以上とされているのに対し、世界保健機関(WHO)の推奨量は5gと半分以下です。
また、若年・中年の男性においては、肥満が高血圧の原因として増加しています。
高血圧は完治しますか?
高血圧は一般的に治る病気ではなく、生涯にわたって管理が必要です。
薬物療法はよく用いられますが、副作用も考慮に入れ、医師の指導のもとで治療を進めることが重要です。
適切な治療と生活習慣の改善によって、血圧をコントロールし、合併症のリスクを低減することは可能です。一時的に内服しなくても正常血圧に戻ることもあり、休薬が可能となることもありますが、継続的な家庭血圧測定や受診は必要です。
まとめ:高血圧放置は絶対NG!生活習慣を見直して事前に予防を
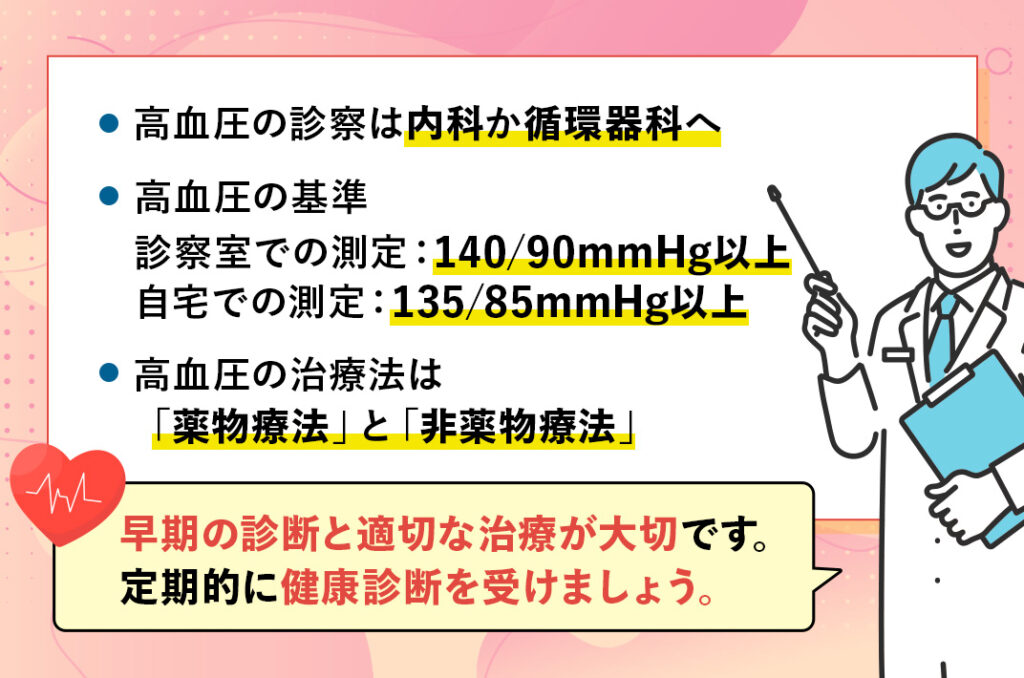
高血圧は決して放置できる病気ではありません。
早期の診断と適切な治療が必要であり、生活習慣の改善や運動もその治療と予防に大いに役立ちます。
特に40代後半以降は、脳卒中や心疾患のリスクが高まるため、定期的な健康診断を受け、早めの対策を取ることが重要です。