不妊治療に4月から公的保険
~「救い」となるか~
政府が力を入れる少子化対策を背景に、不妊治療(生殖医療)への公的保険が4月から適用される。子宮などの病気や人生のキャリアへの配慮など切実な事情から、年齢が幾つでも子どもが欲しいというカップルは多い。保険適用は、不妊に悩む人たちには朗報だが、専門の医師からは「手放しで喜べない」という懸念する声が聞かれる。
不妊治療への国などの支援は2004年度以降、徐々に拡大されてきた。当初、助成金は1年に10万円だったが、21年1月からは特定不妊治療といわれる「体外受精」や「顕微授精」、「男性に対する治療」に対しては1回に付き30万円になった。
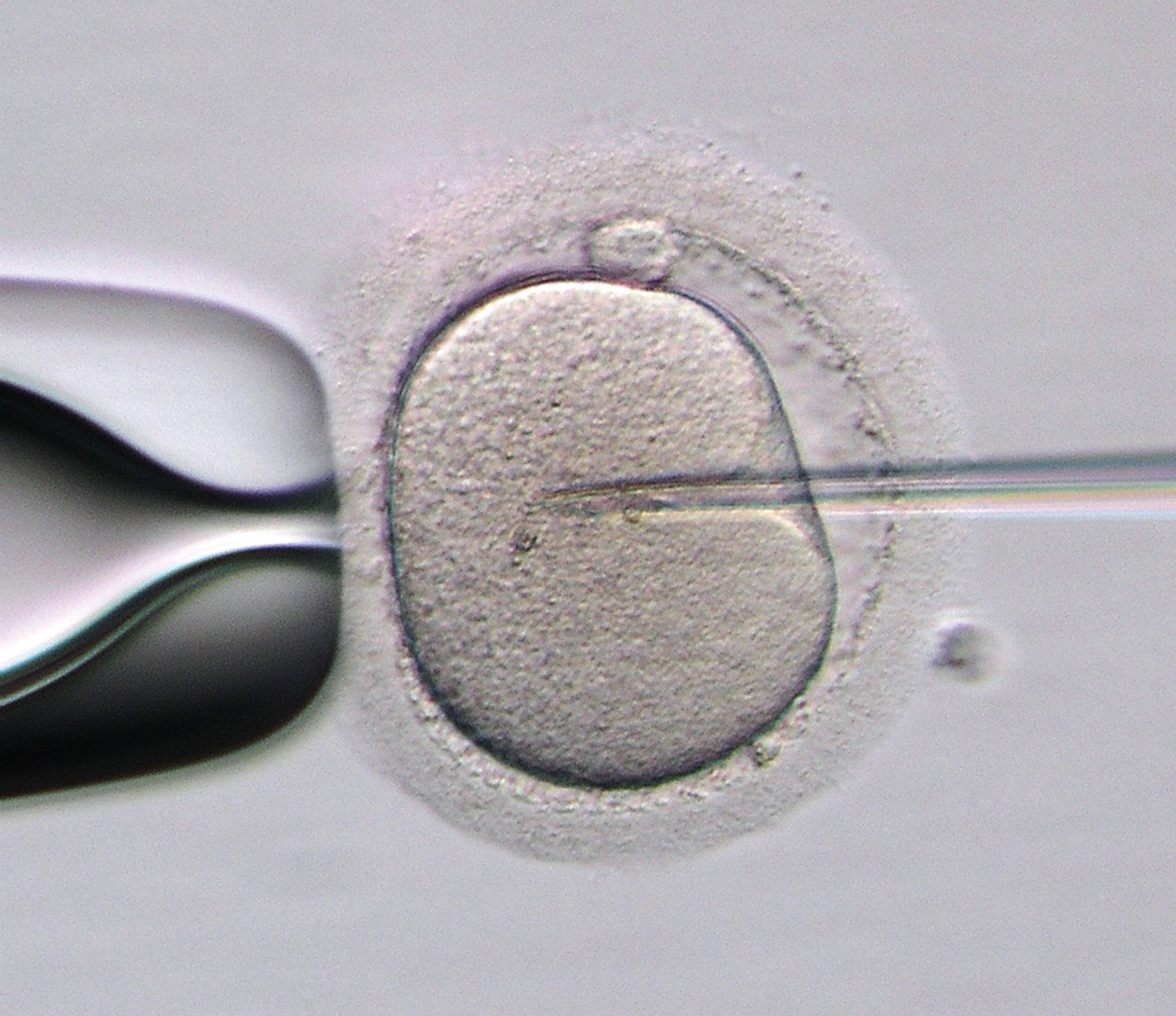
顕微授精の模様=医療法人オーク会提供
◇不妊治療の現状
東京・銀座と大阪市で不妊治療専門クリニックを運営する医療法人オーク会の船曳美也子医師に、現在行われている主な治療法について解説してもらった。
「タイミング法」は、卵巣を刺激し卵胞を発育させる黄体形成ホルモンのチェックや超音波の検査などによって、排卵日にカップルが性交渉を持てるようにタイミングを調べることだ。精子を人工的に子宮の内部に注入するのが「人工授精」だ。精液を洗浄・濃縮し、子宮の内腔に細いチューブで入れる。
体外受精は卵巣から直接、成熟した卵子を採取し培養液の中で精子と一緒にし、受精・分割した卵子(胚)を子宮内に戻す。卵管で行われることをすべて体外で行う。顕微授精は顕微鏡で見ながらで卵子に針を刺し、精子を注入する方法だ。男性に不妊の原因がある場合や通常の体外受精では受精卵ができない場合などに用いられる。

船曳美也子医師
◇実績ある卵子凍結、胚凍結
船曳医師は「受診する人の年齢には幅がある」と話す。20代であれば、排卵障害や卵管閉塞(へいそく)が不妊の主な原因だ。男性の場合だと運動精子の量が少なく、卵管の中に到達しないというケースもある。30代の女性では子宮内膜症も要因だ。月経の回数が増えることで発症しやすくなる。40代の女性の不妊の原因の一つは卵子の数が減っていることだという。高齢のカップルになると、卵子、精子ともに数が少なくなる。
オーク会は晩婚化が進んでいることなどを踏まえ、働く女性の「妊活」に取り組んできた。卵子凍結は、将来の妊娠・出産に備えて妊娠しやすい若い卵子を凍結しておき、出産したいと思ったときにその卵子を使って体外受精を行う方法だ。オーク会のクリニックでは、35歳で卵子を凍結し、44歳で出産したケースや45歳で胚を凍結し50歳で出産したケースなどがある。
船曳医師は「卵子凍結の一番の意味は加齢による妊娠力低下への対策だ」と話す。卵子は年齢とともに数が減るが、一つの卵子の妊娠力も低下する。胚凍結は卵巣過剰刺激症候群への対策だ。卵巣過剰刺激症候群は不妊治療での排卵誘発剤によって卵胞が過剰に刺激され、卵巣が膨れ上がり、腹部や胸に水がたまるなどの症状が出る。重症化すると、腎不全や血栓症などの合併症を引き起こすことがある。「もう一つは卵を育てる黄体形成ホンルモンが多くなるよう子宮の環境を整えること。結果的に凍結した胚を使った方が妊娠しやすい」と言う。
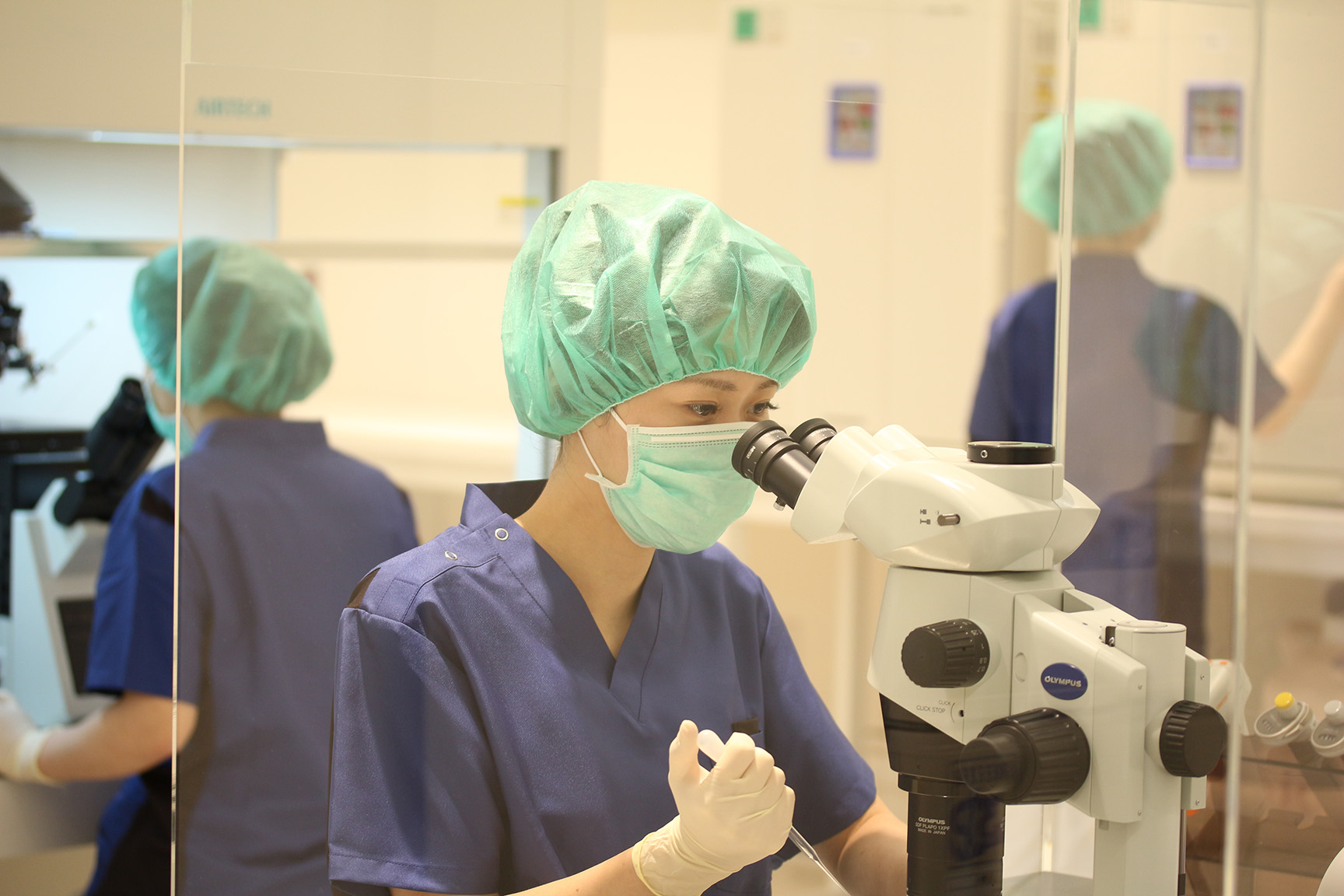
体外受精の裏方、エンブリオロジストの活動=オーク銀座レディースクリニックで
◇保険適用「期待できない」
船曳医師は不妊治療への公的保険適用について「もともと、経済的に誰でも治療を受けやすくするのが趣旨だったと思う。しかし、回数制限や年齢制限が付くのであまり期待できそうもない」と語る。「保険適用されると、費用負担が少なくなると考える人も多いだろう。ただ、3割は自己負担となるのであまり変わらない」と問題提起した。
着床に関わる子宮内膜スクラッチなど「先進医療」については、保険適用の範囲になっても制限される可能性が大きい。船曳医師は「これは良いが、これは駄目ということで一律に対象になるわけではない」と予想する。公的保険の適用される診療と患者が自費で払う自由診療をミックスする「混合診療」についても、認められる公算は小さい。
「不妊治療はいわば『オーダーメード』で、さまざまな選択肢がある。カップルの状態を把握した上で、ある治療がうまくいかなければ、次の選択肢に移る」
◇医療格差の恐れ
船曳医師によれば、「不妊の原因の約40%は不明だ。体外受精をしてみないと、原因が分からないこともある」という。
医療格差を生じる恐れもある。保険でカバーされる治療をするクリニックと、自由診療だけに特化するというクリニックも出てくるだろう。船曳医師は混乱を懸念し、「最も大切なのは不妊に苦しむ人たちだ。いろいろと問題を抱える中で保険適用をするより、現在の回数制限を撤廃したり、助成金を増額したりした方がよいのではないか」と指摘する。
オーク会などでは、体外受精や顕微授精のために採取した患者の卵子と精子を培養して移植・凍結を管理する「エンブリオジスト(胚培養士)」という専門職が勤務している。国家資格ではないが、日本産婦人科学会が認可した施設で実務を学び、日本卵子学会が定めた講習を受けなければならない。法的な位置付けがないエンブリオジストを保険適用する中でどうするかも課題だ。(了)
(2022/01/28 05:00)
【関連記事】





















