
小児科医療の進展は、小児慢性疾患患者の生命予後を大きく改善した。それは同時に、小児期に発症した疾患を有したまま成人する患者の増加を意味し、医療者側と患者側の双方に課題を提示した。小児科医療から成人科医療へといかにして円滑に移行/トランジションさせるかが、成人期以降の患者の治療における大きなテーマである。関西医科大学小児科学講座診療教授の石﨑優子氏は第47回日本小児皮膚科学会(7月15〜16日)で、移行期医療が抱える問題点と移行期支援の重要性について解説、併せてアトピー性皮膚炎(AD)における移行期医療の考え方を示した。
小児科、成人科、患者側それぞれが切実に求める成人期医療への移行
小児期発症疾患患者の成人期医療への移行はなぜ必要なのか。石﨑氏は小児科、成人科、患者側それぞれで生じている問題点を示した。
小児科では、成人患者の増加によりマンパワーが限界を迎えている、女性患者で起こりうる妊娠や出産というライフイベントに不慣れである、成人患者の小児病棟での入院は困難である−ことなどが問題となる。
受け入れる側の成人科では、専門医が不在で小児慢性疾患の治療が十分に行えない、年齢に比べて心理的・社会的に未成熟なケースが多い患者への対応に苦慮する−ことが挙げられた。
未成熟である点は患者側においても大きな問題で、保護者や主治医頼りで、自身の疾患管理に自律的に関われない状態が継続することは、適切な治療の妨げとなる。
このように三者三様の理由により、小児科医療から成人科医療への移行が求められているが、実践は容易でない。
大人の患者に育てる移行支援プログラム
そこで近年重要視されているのが、学童期〜思春期に小児期医療から成人期医療へと移行する際の「移行期支援」と、それを計画的に進めるための「移行支援プログラム」である。
小児慢性疾患患者は、長期にわたる治療により学校生活や社会生活に制限を受ける場合が少なくない。保護者との密着状態が生じやすいことも相まって、社会性や自律性が育まれにくい。石﨑氏は、大切にされるあまり小さなことすら"挑戦"する機会を奪われ、「(経験したことがないから)分からない」としか答えられない20歳代半ばの患者に遭遇し、移行期支援の必要性を強く感じたという。
同氏が考える移行支援プログラムのテーマは、①コミュニケーション、意思決定、決断力、自己管理、自己啓発の技術を高める、②健康管理におけるコントロールや(指導する医師や医療スタッフとの)相互依存の感覚を高める、③自分の持つ機能や潜在能力を最大限に伸ばす−である。
移行支援プログラムは6つの領域(①セルフ・アドボカシー、②自立した医療行動、③性的健康、④心理的支援、⑤教育的・職業的計画、⑥健康とライフスタイル)から成り、各領域について患者個人の日常生活に合わせた具体的な行動計画を作成する。「プログラムを実行した結果を移行準備状況評価アンケート(TRAQ)などのツールで評価し、それに基づいた指導を行うことで、患者を成熟した大人の患者に育てていく」と同氏は述べた。
ADでは学童期の段階で治療主体を患者へと移行開始
小児の代表的な皮膚疾患であるADの場合、成人科医療への移行はどのように行うのか。先に示した移行期医療の問題点のうち、「成人科に専門医が不在」はADには当てはまらない。また、ADでは小児期から小児科ではなく皮膚科やアレルギー科を受診し、成人後も同じ診療科で継続して治療を受けるケースが少なくない。しかしこの場合も、保護者が治療に主体的に関わる医療から、患者本人が自律的に関与する医療に移行する必要がある。
石﨑氏は『アトピー性皮膚炎診療ガイドライン2021』を基に、ADの移行期医療の治療主体をライフステージ別に整理し、次のように説明した(図)。
図.アトピー性皮膚炎におけるライフステージ別の治療主体と目標
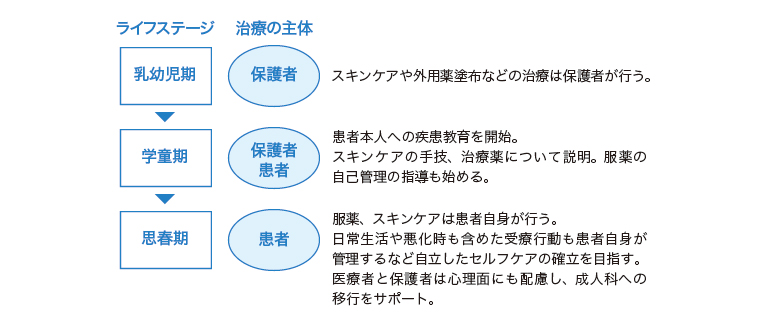
(石﨑優子氏発表資料を基に編集部作成)
乳幼児期における治療主体は保護者だが、学童期以降は患者本人にも疾患教育を行い、徐々に患者に役割を移していく。思春期以降は患者が治療主体を担うが、外観への不安を特に抱きやすい時期でもあることから、スキンケアだけでなく心理面への配慮が必要となる。
大人として求められる自立したケアについて、同氏は「服薬、スキンケアに加え、日常生活や悪化時を含めた受療行動を自分で管理できるようになること」と説明した。また、移行期医療を通じ、学びや就労など社会で生きていくすべを身に付けることも必要とし、AD患者における移行期医療のテーマを「保護者ではなく、患者によるセルフケアの確立」とまとめた。
成人科医療への移行後、元の小児科に戻ってしまう患者は皮膚疾患に限らず少なくないという。「小児科で過保護的に遇されてきた患者が、成人科で"大人としての自己責任"を問われ、心が折れる。この医療文化の壁をどう乗り越えるかについては患者だけでなく、私たち医療者側も考えなければならない」と同氏は付言した。
(編集部)






















