治療・予防 2025/06/04 05:00
難聴と歩行機能低下で3倍に
~高齢者の転倒・骨折リスク(東京都健康長寿医療センター研究所 桜井良太研究員)~
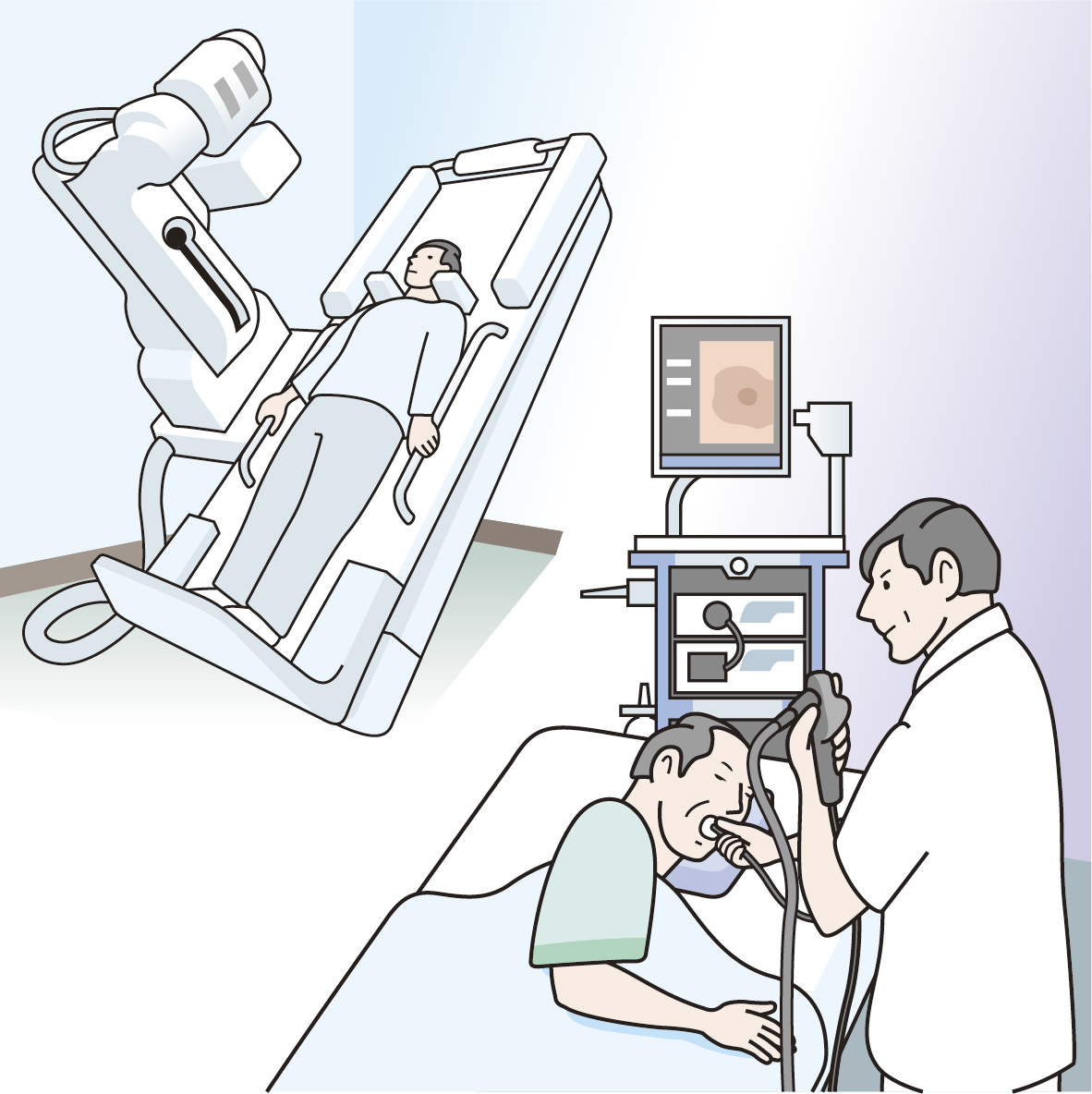
口や肛門から内視鏡を入れてがんを切除する内視鏡的粘膜下層剥離術(ESD)が2006年に胃がん、08年に食道がん、12年に大腸がんの治療でそれぞれ保険適用になった。体への負担が軽く、入院期間も短くて済む。虎の門病院(東京都港区)消化器内科の布袋屋修部長は「ESDであれば機能が温存できるので、治療後も生活の質が保てます」と話す。
早期発見のため定期的ながん検診を
▽ESDの選択が増加
内視鏡を使ったがんの切除は、ESDが普及する以前から、内視鏡的粘膜切除術(EMR)という補助的な手法があった。布袋屋部長は「日本の胃がん治療では、外科手術よりESDの治療が上回るようになりました」と語る。
二つの手法は、どちらもリンパ節に転移がなく粘膜にとどまる早期がんが対象。大きな違いは切除方法とがんの種類にある。EMRは、内視鏡の先端からスネアと呼ばれるループ状のワイヤをがんに引っ掛け、絞って切除する。対象は2センチまでで、潰瘍を伴わないがんが基本だ。
対してESDは、専用のナイフでがんを切除する。2センチ以上のがんや潰瘍を伴うがん、粘膜をはうように広がる未分化型の胃がんなども切除可能だ。ただし、ナイフを用いるため、粘膜に穴が開く合併症を起こす恐れがある。
「安全性の高いナイフが開発され、内視鏡の技術も進歩しています。外科手術と同様の治癒が望め、ESDの適応となる患者は増えています」
▽定期検診を必ず
ESD実施前の診断では、拡大内視鏡で病変部の範囲を調べ、超音波内視鏡でがんの根の深さを調べる。治療では、切除するがんの周囲にマーキングをし、粘膜下層に薬剤を注入して患部を浮かせる。マーキングを目安にがんの周囲の粘膜をナイフで切開後、粘膜下層ごと病変部を剥ぎ取る。
治療はがんを切除して終わりではない。布袋屋部長は「切除した病変部が診断通りかを顕微鏡を用いた病理検査で確認します。これが一番重要です」と強調。がんが予想より進行している場合は追加で外科手術が必要になるからだ。結果は1週間後に出るので、同院ではそれまで入院となる。
「ESDは、下咽頭をはじめ、大腸、胃、食道、十二指腸など多くのがんで使われ、今や標準治療になりつつあります。あくまでも早期がんが対象なので、定期的な検診を欠かさないでください」と呼び掛けている。(メディカルトリビューン=時事)(記事の内容、医師の所属、肩書などは取材当時のものです)
(2021/08/22 05:00)
【関連記事】治療・予防 2025/06/04 05:00
難聴と歩行機能低下で3倍に
~高齢者の転倒・骨折リスク(東京都健康長寿医療センター研究所 桜井良太研究員)~
治療・予防 2025/06/03 05:00
災害に強い腹膜透析
~セルフケアが可能(東北医科薬科大病院 森建文教授)~
治療・予防 2025/06/03 05:00
副甲状腺機能低下症
~遺伝性は指定難病にも(帝京大ちば総合医療センター 井上大輔病院長)~