胃がん〔いがん〕

わが国の2023年のがん罹患数予測によると、胃がんは男性では前立腺がん、大腸がんについで第3位、女性では乳がん、大腸がん、肺がんについで第4位です。しかし、わが国の胃がんの診断と治療は世界でもっとも発達しており、近年ではほぼ半数の患者は早期がんのうちに発見されます。必要以上に病気をおそれることなく、早期発見、早期治療を心掛けてください。
胃がん患者の男女比はほぼ2.5対1で男性に多くみとめられます。また手術時の年齢の平均は、男女ともに50歳代後半以降で診断されることが多く、男性が女性にくらべて若干高齢です。
□早期がんと進行がん
胃の壁はもっとも内側が粘膜層、もっとも外側が漿(しょう)膜で、その間に筋肉(平滑筋〈へいかつきん〉)の層があり、断面で見るといくつかの層を重ねた構造になっています。

このうち筋肉の層まで達していない胃がんを「早期胃がん」、筋肉の層に達し、またはこれを越えて深くなった胃がんを「進行胃がん」と呼び、転移の有無とは無関係に定義されています。したがって、早期胃がんであっても転移をきたしていることもあり、逆に進行胃がんであっても、胃にとどまって転移をきたしていないこともあります。
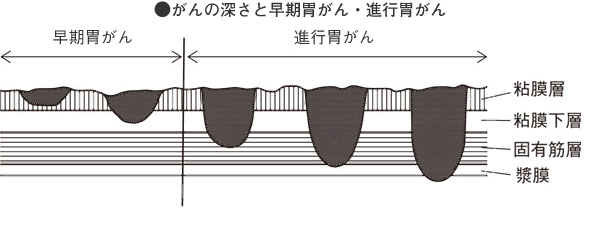
□がんの深さとリンパ節転移
がんの恐ろしさはその場所にとどまっておらず転移を起こすことです。
胃がんに限らず消化管のがんではリンパ節への転移の頻度はがんの大きさではなく、がんの深さと関連することが知られています。また同時にリンパ節の転移の程度は予後(病気の経過についての見通し)とも深く関連することがあきらかになっています。
したがって、がんの深さを診断することは、その患者の病気の進行度や予後をある程度推測できる重要な情報となるのです。早期胃がんのなかでももっとも浅い粘膜層にとどまる「粘膜がん」でも2~3%の症例にリンパ節転移をみとめ、粘膜を越える「粘膜下層がん」になると、早期がんであっても約20%にリンパ節転移が確認できます。進行胃がんになり筋肉の層に達すると、50%以上でリンパ節への転移がみとめられるようになり、精度の高いリンパ節郭清(かくせい)手術が必要とされます。
[症状]
早期胃がんのほとんどは無症状で、定期検診などをきっかけに発見されます。
これに対して進行胃がんでは、がんが深くなることによる心窩部(しんかぶ:みずおち)の痛みや、がんによって食べ物の通過が障害されることによる胃のもたれ、吐き気、胸やけ、食欲不振などがみとめられます。がんからの出血が多くなると貧血やまっ黒な便(タール便)がみとめられたり、栄養状態の低下による体重減少もみとめられます。がんが胃の壁を貫いてもっとも外側の漿膜に達すると、がん細胞がおなかの中(腹腔〈ふくくう〉内)に種をまいたようにこぼれ出し、腹膜播種(はしゅ)という状態となって腹水がたまることもあります。
がんによる上腹部の痛みは、近年の優れた抗潰瘍薬や鎮痛薬のおかげで一時的によくなることが多いものの、もちろん潰瘍の薬によってがんが治るわけはなく、症状が一時的に軽減しただけなのでけっして安心せず、気が進まなくても内視鏡検査などの精密検査を受けるようにしてください。
[検査]
胃がんの診断はバリウムを用いたX線検査と内視鏡検査でおこないます。
X線検査は従来定期検診でおこなわれている検査で、バリウムをのんだのちにからだの向きを変えていろいろな方向から撮影をおこないます。さらに、胃の中に空気を送り込んだり発泡剤をのんで、胃の壁に薄くバリウムを貼り付けるようにして粘膜の状態を描出してこまかい病変や浅い病変まで観察します(二重造影法)。
胃の内腔に突出する病変があればその部分でバリウムは抜けるように描出され、深く陥凹(かんおう)する病変であれば、くぼんだ部分にバリウムがたまる像がみとめられます。X線検査は胃の全体像をとらえることが可能であり、がんが胃の中のどこに位置し、どれくらいの大きさであるかを把握するのに有用で手術の切除範囲の設定等にも用いられます。
しかし、潰瘍を伴わず粘膜にとどまるような、きわめて早期のがんは周囲の胃粘膜との段差があきらかでないことも多く、色調の変化としてのみ発見されることもあり、早期胃がんの診断・発見には内視鏡検査のほうが有効です。


がんとしての最終診断は細胞を顕微鏡で調べる「病理組織学的診断」です。病理学的にがんと診断されてはじめて胃がんの診断が確定します。そのためには内視鏡検査をおこなって、「生検」という内視鏡を通して耳かきほどのわずかな胃の粘膜を採取して顕微鏡で検査することが必要です。
以前とは異なり内視鏡検査に用いるファイバースコープは細く柔軟になり、検査に伴う苦痛はかなり軽減されました。内視鏡検査時には肩とくびの力を抜いてのどを締めつけず、ゆっくりと深呼吸をくり返すようにすると楽に検査を受けられます。
手術を前提とした場合はX線検査、内視鏡検査のほかに、胃の周囲のリンパ節がはれていないか(リンパ節転移)、肝臓など他の臓器に転移がないかを調べるためにCT検査や超音波検査も必要となります。
[治療]
がんであってもリンパ節転移の危険性がないと判断された場合(早期胃がん)は、内視鏡技術の進歩により内視鏡を用いて胃の粘膜だけを大きく切りとることで治療が完了することもあり、内視鏡技術の進歩によって近年さかんにおこなわれるようになっています。また、内視鏡切除の適応外となる早期胃がんに対する腹腔鏡下での切除術もおこなわれるようになっています。
そのほか、一般的にがん治療の一つとして抗がん薬治療がありますが、現時点では抗がん薬治療だけで胃がんを完全に治癒させることは不可能です。抗がん薬はおもに手術後の再発予防のために用いたり、再発した場合に病気の進行を遅らせるために用いられたりしています。
■手術治療
□手術で治せる胃がん
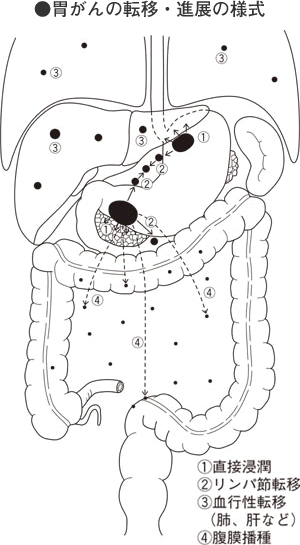
胃がんが進行しひろがっていく場合、次の4つのいずれかのひろがりかたを示します。
①がんが大きくなり直接周囲の臓器を巻き込んでいく(直接浸潤〈しんじゅん〉)
②胃の周囲のリンパ節に転移しさらに進行すると胃から遠いリンパ節にまで転移する(リンパ行性転移)
③がん細胞が血液中に入り肝臓などまったく別の臓器に転移巣をつくる(血行性転移)
④がんが深くなって胃の壁を突き破って最外層の漿膜に達し、ここから胃の外へがん細胞がこぼれ出し、おなかの中の腹膜やさまざまな臓器の表面に種をまいたような小さな転移巣をつくる(腹膜播種〈はしゅ〉)
がんが胃の中にとどまっている場合は手術で完全に治すこと(根治)が可能です。また、周囲の臓器に直接浸潤していても、その臓器が切除可能であればその臓器ごと切除することによって根治が期待できます。
転移を起こしてもリンパ節への転移であり、比較的胃に近い部位のリンパ節転移であれば十分なリンパ節郭清手術をおこなうことによって、やはり根治が期待できます。
これに対して血液中にがん細胞が入ったり、腹膜播種でがんがおなかの中にひろがったりした場合は、手術のみで完全にがんを治すことは不可能です。
□標準手術とリンパ節郭清
胃がんの治療は手術治療が原則です。リンパ節転移の可能性がわずかでも疑われる場合は、手術をおこなって完全に胃がんを治すようにします。胃がんの標準手術は周囲のリンパ節とともに胃(一部または全部)を切りとります。標準的なリンパ節郭清は、胃に近いリンパ節群からやや離れたリンパ節群までひろく取り除きます。がんだけを切りとっても転移したリンパ節を残すようでは完全な手術ではありません。
リンパ節は全身に存在し細菌など異物がからだに侵入した場合、これを取り込んで処理するバリアとしての役目を果たします。胃がん手術によって胃周囲のリンパ節がなくなると細菌など異物に対する抵抗力の低下が心配されますが、胃がんの手術はこれまで多数の患者におこなわれており、実際の臨床例ではリンパ節をとることによる感染症の増加などは経験されておらず、リンパ節をとることによって生じる副作用の心配はありません。
□胃を切りとる大きさ
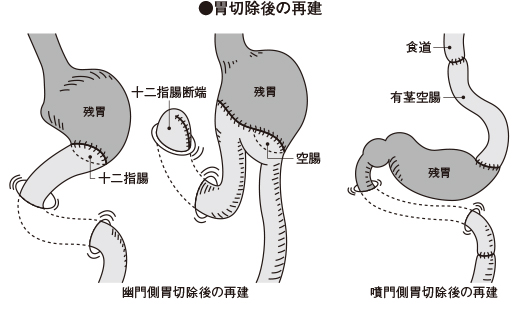
日本人の胃がんは胃の中央から胃の出口側に多く発生します。このような場合は幽門側胃切除といって、胃の下3分の2程度を切除して十二指腸を残った胃につなぐ方法と空腸をつなぐ方法があります。これに対して胃がんの位置が胃の中央部より食道側にある場合は胃を全部とるか(胃全摘)、胃の上のほう半分から3分の1~2程度を切除します(噴門側胃切除)。
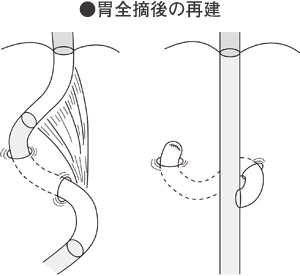
胃全摘後には、食べられるようにするために小腸を一部切りとって食道と十二指腸の間に移植する方法(空腸間置再建)と十二指腸は縫い閉じて食道と空腸を縫い合わせて食べ物の通り道をつくるルー・Y法がありますが、どちらが優れているということはありません。
以上のように、胃をどのようにどれくらい切りとる(切除)かは病気の深さや進行度によるものではなく、主として病気のできた位置や大きさによって決まります。したがって、胃を全部切りとらなければならない場合でも必要以上に心配することはありません。
また、胃の中央部や入り口近くにできた進行胃がんの場合、膵(すい)臓や脾(ひ)臓の周囲のリンパ節に転移をみとめることがあり、膵臓の一部や脾臓を胃といっしょに切除(合併切除)することもあります。胃がんが食道のほうに伸び出している場合は腹部だけでなく、左の胸も同時にあけて食道も十分に切除するように手術します。
■胃がんの内視鏡的治療
日本では、過去の膨大な胃がん切除手術および郭清されたリンパ節のデータに基づき、早期胃がんの一部はリンパ節転移のリスクがないことがあきらかになっています。このため、病巣のみを切除することで治療が完了するケースがあるとされています。近年の内視鏡技術の進歩により、胃の粘膜層を内視鏡で切除する治療法が確立され、これを内視鏡的粘膜切除術(EMR)および内視鏡的粘膜下層剥離術(ESD)と呼びます。この方法は手術にくらべて身体への負担が軽く、胃を温存できるため、治療後も日常生活の質が維持されるという、患者にとって大きなメリットがあります。
かつては、EMRやESDの適応は「分化型(成熟度の高いがん)」かつ「2cm以内の粘膜がん」に限られていました。しかし近年、内視鏡治療の技術向上とエビデンスの蓄積により、大きさがより大きい病変や分化度の低いがんに対しても内視鏡治療がおこなわれる機会がふえています。このような適応拡大は、治療の安全性が高まったことに加え、リンパ節転移リスクに関する研究が進展していることによります。
ただし、この分野は術後の転移リスクに関する知見が日々更新されているため、治療方針については担当医と十分に相談して決めることが重要です。また、治療後の経過観察やフォローアップのタイミングについても最新の情報に基づいて計画されるため、治療を担当した医師との継続的なコミュニケーションが大切です。
■胃がんの抗がん薬治療
胃がんを抗がん薬のみで完全に治すことは現時点では不可能です。手術をおこなったのちに再発予防のために抗がん薬治療をおこなう場合と、切除不能胃がんや術後再発した場合に症状を緩和するためにおこなう場合があります。
また、点滴で抗がん薬治療をおこなう場合とのみ薬で外来治療する場合とがあります。のみ薬による抗がん薬(経口抗がん薬)治療は、以前よりわが国では手術後の再発予防としておこなわれてきましたが、その効果が証明されており、簡便で入院を必要としないため普及しています。
新たな薬の開発に伴って、分子標的治療薬や免疫チェックポイント阻害薬も近年では胃がん治療に用いられます。その際には、患者さんやご家族とよく相談されることをおすすめします。
(執筆・監修:自治医科大学医学教育センター 医療人キャリア教育開発部門 特命教授/東北大学大学院医学系研究科 消化器病態学分野 准教授 菅野 武)
胃がん患者の男女比はほぼ2.5対1で男性に多くみとめられます。また手術時の年齢の平均は、男女ともに50歳代後半以降で診断されることが多く、男性が女性にくらべて若干高齢です。
□早期がんと進行がん
胃の壁はもっとも内側が粘膜層、もっとも外側が漿(しょう)膜で、その間に筋肉(平滑筋〈へいかつきん〉)の層があり、断面で見るといくつかの層を重ねた構造になっています。

このうち筋肉の層まで達していない胃がんを「早期胃がん」、筋肉の層に達し、またはこれを越えて深くなった胃がんを「進行胃がん」と呼び、転移の有無とは無関係に定義されています。したがって、早期胃がんであっても転移をきたしていることもあり、逆に進行胃がんであっても、胃にとどまって転移をきたしていないこともあります。

□がんの深さとリンパ節転移
がんの恐ろしさはその場所にとどまっておらず転移を起こすことです。
胃がんに限らず消化管のがんではリンパ節への転移の頻度はがんの大きさではなく、がんの深さと関連することが知られています。また同時にリンパ節の転移の程度は予後(病気の経過についての見通し)とも深く関連することがあきらかになっています。

したがって、がんの深さを診断することは、その患者の病気の進行度や予後をある程度推測できる重要な情報となるのです。早期胃がんのなかでももっとも浅い粘膜層にとどまる「粘膜がん」でも2~3%の症例にリンパ節転移をみとめ、粘膜を越える「粘膜下層がん」になると、早期がんであっても約20%にリンパ節転移が確認できます。進行胃がんになり筋肉の層に達すると、50%以上でリンパ節への転移がみとめられるようになり、精度の高いリンパ節郭清(かくせい)手術が必要とされます。
[症状]
早期胃がんのほとんどは無症状で、定期検診などをきっかけに発見されます。
これに対して進行胃がんでは、がんが深くなることによる心窩部(しんかぶ:みずおち)の痛みや、がんによって食べ物の通過が障害されることによる胃のもたれ、吐き気、胸やけ、食欲不振などがみとめられます。がんからの出血が多くなると貧血やまっ黒な便(タール便)がみとめられたり、栄養状態の低下による体重減少もみとめられます。がんが胃の壁を貫いてもっとも外側の漿膜に達すると、がん細胞がおなかの中(腹腔〈ふくくう〉内)に種をまいたようにこぼれ出し、腹膜播種(はしゅ)という状態となって腹水がたまることもあります。
がんによる上腹部の痛みは、近年の優れた抗潰瘍薬や鎮痛薬のおかげで一時的によくなることが多いものの、もちろん潰瘍の薬によってがんが治るわけはなく、症状が一時的に軽減しただけなのでけっして安心せず、気が進まなくても内視鏡検査などの精密検査を受けるようにしてください。
[検査]
胃がんの診断はバリウムを用いたX線検査と内視鏡検査でおこないます。
X線検査は従来定期検診でおこなわれている検査で、バリウムをのんだのちにからだの向きを変えていろいろな方向から撮影をおこないます。さらに、胃の中に空気を送り込んだり発泡剤をのんで、胃の壁に薄くバリウムを貼り付けるようにして粘膜の状態を描出してこまかい病変や浅い病変まで観察します(二重造影法)。
胃の内腔に突出する病変があればその部分でバリウムは抜けるように描出され、深く陥凹(かんおう)する病変であれば、くぼんだ部分にバリウムがたまる像がみとめられます。X線検査は胃の全体像をとらえることが可能であり、がんが胃の中のどこに位置し、どれくらいの大きさであるかを把握するのに有用で手術の切除範囲の設定等にも用いられます。
しかし、潰瘍を伴わず粘膜にとどまるような、きわめて早期のがんは周囲の胃粘膜との段差があきらかでないことも多く、色調の変化としてのみ発見されることもあり、早期胃がんの診断・発見には内視鏡検査のほうが有効です。


がんとしての最終診断は細胞を顕微鏡で調べる「病理組織学的診断」です。病理学的にがんと診断されてはじめて胃がんの診断が確定します。そのためには内視鏡検査をおこなって、「生検」という内視鏡を通して耳かきほどのわずかな胃の粘膜を採取して顕微鏡で検査することが必要です。
以前とは異なり内視鏡検査に用いるファイバースコープは細く柔軟になり、検査に伴う苦痛はかなり軽減されました。内視鏡検査時には肩とくびの力を抜いてのどを締めつけず、ゆっくりと深呼吸をくり返すようにすると楽に検査を受けられます。
手術を前提とした場合はX線検査、内視鏡検査のほかに、胃の周囲のリンパ節がはれていないか(リンパ節転移)、肝臓など他の臓器に転移がないかを調べるためにCT検査や超音波検査も必要となります。
[治療]
がんであってもリンパ節転移の危険性がないと判断された場合(早期胃がん)は、内視鏡技術の進歩により内視鏡を用いて胃の粘膜だけを大きく切りとることで治療が完了することもあり、内視鏡技術の進歩によって近年さかんにおこなわれるようになっています。また、内視鏡切除の適応外となる早期胃がんに対する腹腔鏡下での切除術もおこなわれるようになっています。
そのほか、一般的にがん治療の一つとして抗がん薬治療がありますが、現時点では抗がん薬治療だけで胃がんを完全に治癒させることは不可能です。抗がん薬はおもに手術後の再発予防のために用いたり、再発した場合に病気の進行を遅らせるために用いられたりしています。
■手術治療
□手術で治せる胃がん
胃がんが進行しひろがっていく場合、次の4つのいずれかのひろがりかたを示します。
①がんが大きくなり直接周囲の臓器を巻き込んでいく(直接浸潤〈しんじゅん〉)
②胃の周囲のリンパ節に転移しさらに進行すると胃から遠いリンパ節にまで転移する(リンパ行性転移)
③がん細胞が血液中に入り肝臓などまったく別の臓器に転移巣をつくる(血行性転移)
④がんが深くなって胃の壁を突き破って最外層の漿膜に達し、ここから胃の外へがん細胞がこぼれ出し、おなかの中の腹膜やさまざまな臓器の表面に種をまいたような小さな転移巣をつくる(腹膜播種〈はしゅ〉)
がんが胃の中にとどまっている場合は手術で完全に治すこと(根治)が可能です。また、周囲の臓器に直接浸潤していても、その臓器が切除可能であればその臓器ごと切除することによって根治が期待できます。
転移を起こしてもリンパ節への転移であり、比較的胃に近い部位のリンパ節転移であれば十分なリンパ節郭清手術をおこなうことによって、やはり根治が期待できます。
これに対して血液中にがん細胞が入ったり、腹膜播種でがんがおなかの中にひろがったりした場合は、手術のみで完全にがんを治すことは不可能です。
□標準手術とリンパ節郭清
胃がんの治療は手術治療が原則です。リンパ節転移の可能性がわずかでも疑われる場合は、手術をおこなって完全に胃がんを治すようにします。胃がんの標準手術は周囲のリンパ節とともに胃(一部または全部)を切りとります。標準的なリンパ節郭清は、胃に近いリンパ節群からやや離れたリンパ節群までひろく取り除きます。がんだけを切りとっても転移したリンパ節を残すようでは完全な手術ではありません。
リンパ節は全身に存在し細菌など異物がからだに侵入した場合、これを取り込んで処理するバリアとしての役目を果たします。胃がん手術によって胃周囲のリンパ節がなくなると細菌など異物に対する抵抗力の低下が心配されますが、胃がんの手術はこれまで多数の患者におこなわれており、実際の臨床例ではリンパ節をとることによる感染症の増加などは経験されておらず、リンパ節をとることによって生じる副作用の心配はありません。
□胃を切りとる大きさ
日本人の胃がんは胃の中央から胃の出口側に多く発生します。このような場合は幽門側胃切除といって、胃の下3分の2程度を切除して十二指腸を残った胃につなぐ方法と空腸をつなぐ方法があります。これに対して胃がんの位置が胃の中央部より食道側にある場合は胃を全部とるか(胃全摘)、胃の上のほう半分から3分の1~2程度を切除します(噴門側胃切除)。

胃全摘後には、食べられるようにするために小腸を一部切りとって食道と十二指腸の間に移植する方法(空腸間置再建)と十二指腸は縫い閉じて食道と空腸を縫い合わせて食べ物の通り道をつくるルー・Y法がありますが、どちらが優れているということはありません。

以上のように、胃をどのようにどれくらい切りとる(切除)かは病気の深さや進行度によるものではなく、主として病気のできた位置や大きさによって決まります。したがって、胃を全部切りとらなければならない場合でも必要以上に心配することはありません。
また、胃の中央部や入り口近くにできた進行胃がんの場合、膵(すい)臓や脾(ひ)臓の周囲のリンパ節に転移をみとめることがあり、膵臓の一部や脾臓を胃といっしょに切除(合併切除)することもあります。胃がんが食道のほうに伸び出している場合は腹部だけでなく、左の胸も同時にあけて食道も十分に切除するように手術します。
■胃がんの内視鏡的治療
日本では、過去の膨大な胃がん切除手術および郭清されたリンパ節のデータに基づき、早期胃がんの一部はリンパ節転移のリスクがないことがあきらかになっています。このため、病巣のみを切除することで治療が完了するケースがあるとされています。近年の内視鏡技術の進歩により、胃の粘膜層を内視鏡で切除する治療法が確立され、これを内視鏡的粘膜切除術(EMR)および内視鏡的粘膜下層剥離術(ESD)と呼びます。この方法は手術にくらべて身体への負担が軽く、胃を温存できるため、治療後も日常生活の質が維持されるという、患者にとって大きなメリットがあります。
かつては、EMRやESDの適応は「分化型(成熟度の高いがん)」かつ「2cm以内の粘膜がん」に限られていました。しかし近年、内視鏡治療の技術向上とエビデンスの蓄積により、大きさがより大きい病変や分化度の低いがんに対しても内視鏡治療がおこなわれる機会がふえています。このような適応拡大は、治療の安全性が高まったことに加え、リンパ節転移リスクに関する研究が進展していることによります。
ただし、この分野は術後の転移リスクに関する知見が日々更新されているため、治療方針については担当医と十分に相談して決めることが重要です。また、治療後の経過観察やフォローアップのタイミングについても最新の情報に基づいて計画されるため、治療を担当した医師との継続的なコミュニケーションが大切です。
■胃がんの抗がん薬治療
胃がんを抗がん薬のみで完全に治すことは現時点では不可能です。手術をおこなったのちに再発予防のために抗がん薬治療をおこなう場合と、切除不能胃がんや術後再発した場合に症状を緩和するためにおこなう場合があります。
また、点滴で抗がん薬治療をおこなう場合とのみ薬で外来治療する場合とがあります。のみ薬による抗がん薬(経口抗がん薬)治療は、以前よりわが国では手術後の再発予防としておこなわれてきましたが、その効果が証明されており、簡便で入院を必要としないため普及しています。
新たな薬の開発に伴って、分子標的治療薬や免疫チェックポイント阻害薬も近年では胃がん治療に用いられます。その際には、患者さんやご家族とよく相談されることをおすすめします。
(執筆・監修:自治医科大学医学教育センター 医療人キャリア教育開発部門 特命教授/東北大学大学院医学系研究科 消化器病態学分野 准教授 菅野 武)





















