「医」の最前線 新専門医制度について考える
患者の医師選びはどう変わる
~新しい専門医制度によるメリットを探る~ 日本の医療制度を理解し、外さない医師選びを 第1回
現在の日本の医療制度では、医師免許を取得し2年間の臨床研修を受ければ、専門や経験がなくても開業し、法令上に認められた全ての診療科を自由に標榜することができる「自由標榜制」が採られている。例えば、専門分野を学んでいない医師が内科で開業し、ある日突然、外科や眼科の診療を行うことも可能なのである。このような制度が認められているのは先進国では日本だけだ。そして専門医の認定は、これまで各学会が行ってきて、社会的な制度ではなかった。
現代医学は日進月歩で発展を続け、誰でもインターネットで最新の医療情報を入手できるようになった。より質の高い医療を受けたいというニーズも高まってきている。自分の体を安心して任せられる専門医に出会うためには、医療のエキスパートとは何かを知っておくことも大切だ。専門医制度の成立の経緯に触れながら整理してみた。
医道審議会医師分科会 医師専門研修部会 令和元年度 厚生労働省ホームページより
◇専門医はスーパードクターではなく、標準治療をしっかり行う医師
「専門医」と聞いて、どのようなイメージを抱くだろうか。日本専門医制評価・認定機構が2010年1月に行った調査報告書によると、専門医だと思うのは「テレビなどに取り上げられているスーパードクター79.4%」「重症・難病患者を治療している医師78.2%」「医学系学会で認定された医師75.5%」と回答、そして専門医を受診したことがあると回答した人が20〜30%という結果が示された。
厚生労働省の2018年統計の概況によると、全国の届け出医師数は32万7,210人 、医療施設で従事している医師数は31万1,963人。広告可能な専門性資格を持つ医師は31万1,963人で内科が一番多く、8万9,037 人(28.5%)、消化器内科(胃腸内科)が2万9,847 人(9.6%)、小児科2万7,608 人(8.8%)となっている。
つまり、診療を行っている医師(臨床研修医を除く)のほとんどは、何らかの診療科の専門医あるいは元専門医ということである。日本専門医機構では「それぞれの診療領域における適切な教育を受けて、十分な知識・経験を持ち、患者から信頼される標準的な医療を提供できるとともに、先端的な医療を理解し情報を提供できる医師」と定義している。専門医をテレビに出てくるようなスーパードクターだとイメージしている国民の認識の間に大きなギャップがある。
◇一人前の医師になるには最短11年
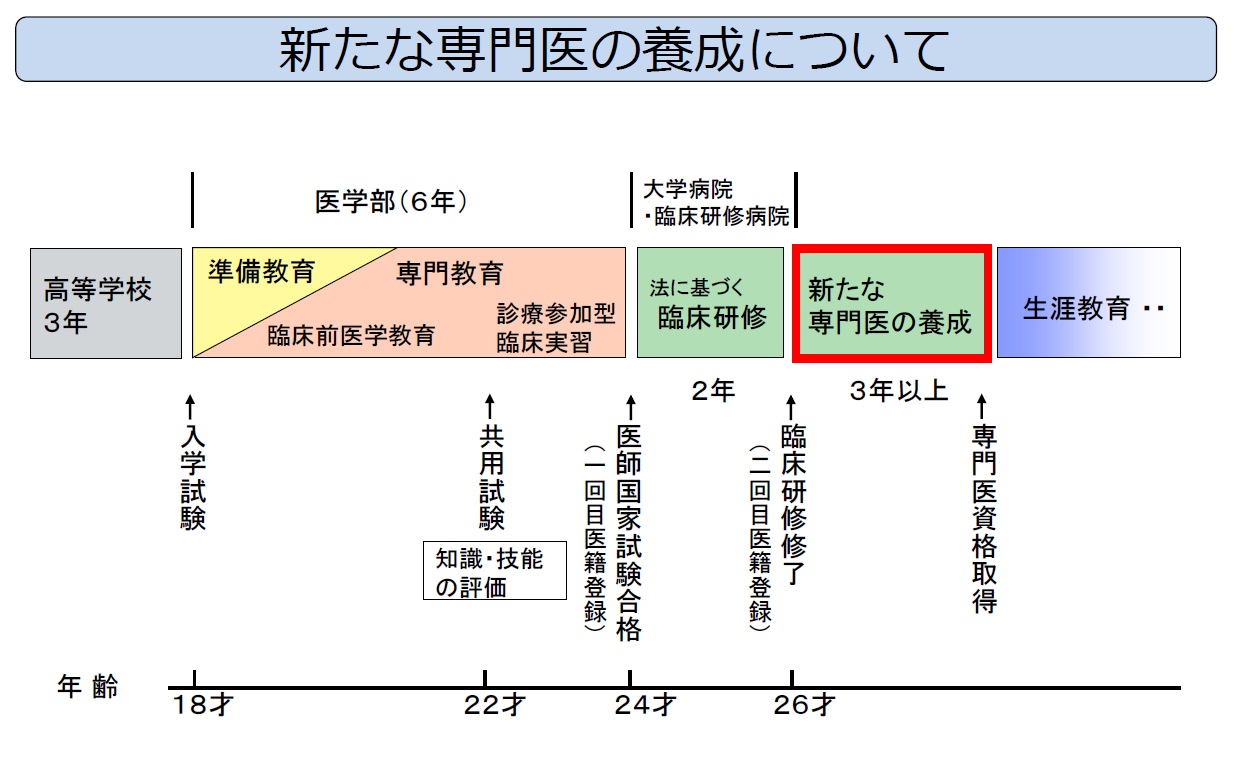
医師資格や専門医制度は国によって独自に設計されている。日本の場合、医師になるためには大学の医学部に最短でも6年間所属する必要がある。最初の4年間は、教養教育、生物学、化学、解剖学、生理学などの基礎医学、臨床医学などの医学知識を体系的に学び、4年生で臨床技能をはかるための共用試験に合格すると、5年生からは臨床実習を行う。
それと平行して、卒業後の研修病院の見学、いわゆる就活を開始する。6年生になると臨床研修病院を決めるための仕組み「臨床研修マッチング」に登録し、採用試験を受けて内定を獲得、大学の卒業試験をパスし、2月に行われる医師国家試験に合格すれば、晴れて医師資格を手にすることができる。
医師として診療を行うためには卒業後、さらに2年間、マッチングで採用された病院で臨床研修医として研修を受ける。内科や外科などの各診療科を経験し、幅広く患者を診るための場となる。2年間の臨床研修を修了すると、ようやく臨床医として保険診療を行うことが可能となる。「専門医」を目指すのであれば、さらに専攻医として専門医資格を取得するための最低3年間の専門研修が始まる。医学部入学から始まり専門分野を学んで一人前の医師になるには最短でも11年が必要ということになる。

厚生労働省が入る中央合同庁舎第5号館=東京都千代田区霞が関
◇新たな専門医認定の仕組みがスタート
わが国では、1962年に日本麻酔科学会が初めて専門医制度を設けた。その後、日本脳神経学会が続き、主要な学会が次々と認定制度を立ち上げる。1981年に現在の一般社団法人日本専門医機構の前身でもある学会認定医制協議会が発足し、22学会が専門医制度のあり方について協議を始めた。専門医制度はそれぞれの学会が独自に制度設計をし、認定していたことから情報が共有されておらず、どの学会がどの病気の専門医を認定しているのか、どの病気にどの専門医がいるのか、医療関係者の間でもしっかり把握できていなかった。
さらに、2002年医療機関の広告規制が緩和されると、専門医制度を持つ学会が乱立し、独自の基準で専門医を認定し輩出するようになる。現在では100を超える専門医が存在し、果たして専門医の質が本当に担保されているかどうか懸念されるようになった。
2013年厚生労働省による「専門医の在り方に関する検討会」の報告を受け、新しい専門医の認定・更新基準、養成プログラム・研修施設の基準の作成と、専門医認定と養成プログラムの評価・認定を統一的に行うための第三者機関として、2014年に一般社団法人日本専門医機構が設立された。2018年の新専門医制度スタートから3年、2021年の秋には日本の社会制度として認定した初めての専門医が誕生する。
日本の医師免許は更新制ではないため、一度取得すれば一生医師として診療ができる。人の命を預かる職業を続ける限り、学ぶことを怠らず自己研さんに励むことが求められる。専門医制度がチェック機能として広く認知され、国民が安心して医療を受けられる仕組みが確立することを期待したい。本特集では新専門医制度によって日本の医療がどのように変わり、私たちにどのような影響を与えるのか当事者に話を聞く。(了)
(2021/08/24 05:00)
【関連記事】「医」の最前線 新専門医制度について考える
-
2022/11/07 05:00
外科の概念が変わる、最先端医療に挑む
~脳神経外科医の社会的な役割とは~画像技術や医療機器の進歩により、近年の脳神経外科医療の発展は目覚ましく、特に脳血管内治療や内視鏡手…
-
2022/09/16 05:00
高齢化で急増する泌尿器疾患
~専門医に期待される役割は~厚生労働省の患者調査によると、近年の高齢化で泌尿器疾患の患者数が最も増えている。直近30年間で前立腺…
-
2022/08/17 05:00
皮膚科医不足の知られざる事情
~女性医師7割で起きている偏在~皮膚疾患は直接命に関わることは少ないとはいえ、かゆみや痛み、外見上の問題を伴い、耐え難い苦痛や集中…
