こちら診察室 眼科治療の最新事情
「緑内障イコール失明」という誤解
~眼科医側にも問題あり~ 第2回
「緑内障」と聞くと、「失明」を連想する人が多いようです。統計でここ15年ほど緑内障が中途失明の原因の1位にあることから、確かにその連想に根拠がないわけではありません。しかし、失明に至った緑内障がどんな種類でどんな経過をたどったのかについては、統計は語っていません。厳密な診断基準に基づいて、緑内障の種類や治療時期や長期経過を見た症例が調査対象ではなく、視覚障害のために障害手帳に記された病名がこの統計に反映されているにすぎないのです。つまり、診断の正確さ精密さについては十分保証されていないわけです。
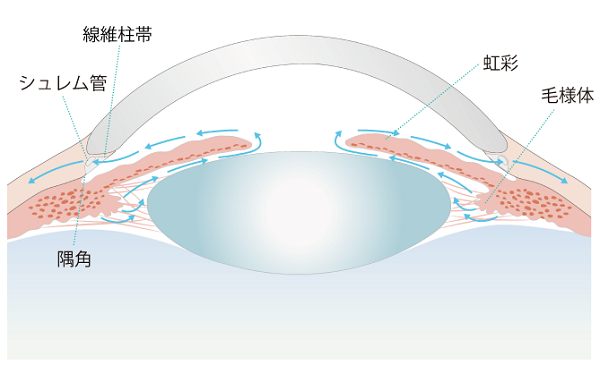
眼球内を房水が流れる様子
◇40歳以上の5%が緑内障
緑内障学会が発表している日本の疫学的研究によると、男女とも40歳以上の5%が緑内障を有しています。病型別では、原発開放隅角緑内障が8割を占め、残りが原発閉塞(へいそく)隅角緑内障と続発緑内障です。短期的に失明につながりやすいのは特に後の2者です。
ちなみに緑内障の病型は、眼房水(毛様体で作られる透明な液体で、角膜後部から水晶体間での空間を満たし、眼球を適切な硬さに維持しつつ、栄養を補給している)を流出させる主経路がある隅角(角膜と虹彩の根元が交わる部位)が解剖学的に開放しているかどうかで決められます。また、元来緑内障はなく、他の眼疾患が原因で続発したものを続発緑内障として別分類にしています。

ハンフリー視野図の検査で視野感度の低下をチェック
◇パニックにならないで
圧倒的に頻度の高い原発開放隅角緑内障(広義)は、日本人に多い正常眼圧緑内障と、それ以外の原発開放隅角緑内障(開放隅角緑内障の全体を指し示す広義のそれと区別し、「狭義の」と形容することがある)とに分類されます。いずれも進行性ですが、その速度はゆっくりであり、いつ失明するか分からない急性の病気ではありません。早期に発見して治療に入れば、決して慌てる必要がない病気です。
東日本大震災の時、緑内障用の目薬の入手ができなくなった一部の患者さんたちが、「うわ、失明する!」とパニックになったそうです。当時、日本緑内障学会はホームページなどで「1カ月くらいは点眼薬がなくても、症状が急に進行することはありません」との情報を流しましたが、自分の緑内障の種類や状態をしっかり理解していれば慌てることはなかったのではないかと思います。
緑内障は眼圧、視野、眼底(視神経乳頭や網膜神経線維層の状態)の三つの要素から診断します。図は、緑内障がやや進行した時期の特徴的な視野感度の低下例(左眼)を示しています。
左眼正常眼圧緑内障の概念が確立して以降、眼圧だけでは確たる診断根拠になりにくくなりました。それを補完するように、視野の定量法や光干渉断層計(OCT)を用いた神経線維層の解析などの診断技術が劇的に進歩してきました。微細な変化も捉えられることによって、治療にうまく反応しているかどうかの判定にも精密性が加わり、10年後、20年後の状態まで推測できるまでになりました。
◇緑内障と間違いやすい例も
ここまでお話したことは早期発見、治療の客観的評価の観点からは福音と言えます。しかし、喜んでばかりもいられません。微細な変化を捉えられることは、異常とまでは言えない生理的変化まで「病的」と捉えてしまう危険性が常に付きまといます。
例えば、視神経乳頭の状態です。人の顔のように、千差万別で生まれつきです。緑内障に酷似する乳頭の形状を持つ方もいます。緑内障類似乳頭です。強度近視の例では年齢とともにこの部分の変形が強くなりがちです。
緑内障と間違いやすい病気はいろいろありますが、生まれつき乳頭の径が大きい巨大乳頭症を取り上げてみましょう。健常者では、約100万本の神経節細胞の神経突起が網膜全体から視神経乳頭部に集まっています。面積の大きい乳頭だと、正常径での場合よりも隙間ができ、陥凹部分の面積も大きくなるので緑内障の乳頭に間違われやすいのです。
もし、このような例を「緑内障」と診断してしまうと、緑内障では一生治療が必要ですから、眼科通院を続ける人生をそれ以降歩むことになります。でも、実は緑内障ではありません。どのような点眼治療を行っても症状は進行性せず、医師も患者も「治療は成功」という誤った評価を与えかねないのです。
患者の方が別の眼科医を何かの理由で偶然訪れたとしましょう。すでに緑内障と診断されている場合、「おかしい」と気付く場合は少なく、気付いても前の医師の診断を覆す医師はまれではないでしょうか。ただし、もし患者が「診断が正しいかどうか、セカンドオピニオンを得たい」との理由で受診した場合は、その限りではないかもしれません。
◇問われる医師の力量と倫理観
定量的診断技術が進歩して、小さな変化が数値で目前に計算されて出るようになった影響を再度考えてみましょう。技術進歩で、小さな変化を病気として取り上げるかどうかの医師の判断の重みは、より重大性を持つようになったのです。先天性の要素をどのように考慮するか、強度近視などの進行をどう解釈するか。プロの医師としての経験がカギを握ります。数値至上主義、定量至上主義では過剰診断になり得る危険性をはらんでいることを医師がどれだけ意識しているのか。医師の倫理観も問われます。
患者側もこのことをよく知っておくべきでしょう。急性緑内障のような緊急性があるものは別にして、「緑内障は失明する」という過剰な思い込みの基に、一人の医師の判断を即座に妄信するのは危険です。せめてセカンドオピニオンを求めるという慎重さも、私は大切だと思っています。(了)
若倉雅登(わかくら・まさと)
1949年東京都生まれ。北里大学医学部卒業後、同大助教授などを経て2002年井上眼科院長、12年より井上眼科病院名誉院長。その間、日本神経眼科学会理事長などを歴任するとともに15年にNPO法人「目と心の健康相談室」を立ち上げ、神経眼科領域の相談などに対応する。著書は「心をラクにすると目の不調が消えていく」(草思社)など多数。
(2022/10/17 05:00)
【関連記事】