バセドウ病〔ばせどうびょう〕
[原因]
代表的な甲状腺機能亢進症です。若年の女性に多く、男性の数倍の頻度でみられます。人口10万人あたり100人程度の患者がいると推定されます。
発症には遺伝的な素因と環境因子が関係するようです。過労、心労、外傷、出産などのストレスのあとに発症する場合が多いといわれています。
バセドウ病は甲状腺細胞に存在するTSH受容体(TSHレセプター)に対する抗体(TRAb、TSAb、TBIIなどさまざまな名前で呼ばれている)が原因です。この自己抗体はTSH受容体と結合して甲状腺を刺激し、過剰な甲状腺ホルモンをつくり機能亢進症を起こします。過剰な甲状腺ホルモンによってTSHの分泌が抑制され、血中TSH濃度は測定できないほど低くなります。
[症状]
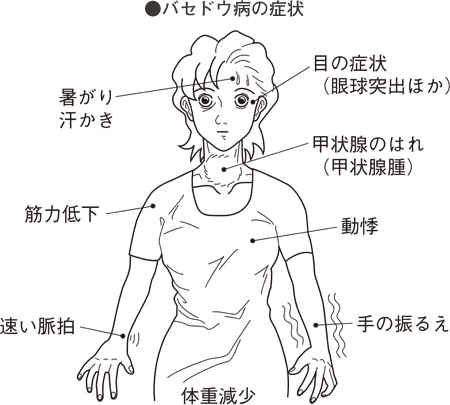
症状の大部分は甲状腺ホルモンの過剰によるものです。からだの代謝が過度に刺激されて、安静にしていても運動時と似た状態になります。暑がりで汗をかきやすく、飲水量も増えます。エネルギー消費の増加により食欲があっても、体重が減少します。交感神経が興奮状態になるため、脈拍が速くなり動悸(どうき)を感じます。不整脈もよくみられ、高齢者ではむくみや呼吸困難などの心不全症状を示すこともあります。
また、手などが細かくふるえるため書字などに困難を感じます。筋力がおとろえて疲れやすく、階段の昇り降りや立ち上がるのもつらくなります。男性ではまれに筋肉のまひを起こすことがあり(周期性四肢まひ)、この誘因としては運動や飲酒、炭水化物の大量摂取があげられます。
消化管の運動も過剰になり、下痢をしやすくなります。精神的には落ち着きがなく、せっかちになり、感情の起伏が激しくなります。時に精神病を思わせる症状が出現したり、重症では昏睡(こんすい)に至ることもあります。高齢者では逆に周囲に関心がなくなり、無欲状態になることもみられます。
目の症状は特徴的で、眼球の前方突出(眼球突出)、上まぶたのはれ、眼裂の開大(驚いたときの目に似る)、眼球運動の障害のためにものが二重に見える(複視)、などですが、必ずしもそうなるとは限りません。目の症状の大部分は甲状腺ホルモン過剰ではなく、眼球のうしろの組織や眼球を動かす筋肉の免疫的な炎症によるものです。多くの場合、甲状腺はびまん性にはれてきます。
バセドウ病の症状が感染やストレスをきっかけに急激に悪化して意識障害をきたす場合があります。これはバセドウクリーゼと呼ばれる重篤な状態で致死率が高く、集中的な治療が必要です。
[診断]
症状と血中甲状腺ホルモン濃度が高値であること、TSHは抑制され、血中にTSH受容体抗体(TRAb)が存在することで診断されます。目の症状はバセドウ病の特徴です。一般検査では肝機能が異常なことがあります。コレステロールなど血中脂質は低下します。時に尿に糖(尿糖)が出ることがあり、糖尿病とまちがわれることもあります。
[治療]
過剰な甲状腺ホルモンの分泌を是正し、機能を正常化することが原則です。治療には内科的治療、外科的治療、放射線治療の3つがあります。
■内科的治療
内科的治療では抗甲状腺薬(チアマゾール:MMI、プロピルチオウラシル:PTU)を使用します。この薬剤は、甲状腺に作用して甲状腺ホルモンがつくられるのを阻害します。通常、薬を服用すると2~3カ月で機能が正常化します。そのあと服薬量をしだいに減らし、一定量を2~3年服用します。機能が正常化すれば症状は消え、体重も増加します。
内科的治療の欠点は、治療期間が長いこと、薬を中止したあとの再発例が多いことで、再発の頻度は治療期間やバセドウ病の重症度にもよって20~50%と異なります。
また、抗甲状腺薬は比較的副作用の多い薬剤です。もっとも多い副作用は薬疹で、使用した患者の数%にみられます。そのほか、肝臓の機能障害や関節痛などもあります。深刻な副作用として血液中の白血球が減少する「顆粒球(かりゅうきゅう)減少症」がまれにあり、この場合には感染症によって死亡することもあるので、服用中に発熱、のどの痛み、扁桃(へんとう)のはれなどの症状が出たら、ただちに薬を中止し検査を受けることが必要です。これら副作用は服薬を中止すれば回復しますが、薬をのみ続けると危険です。重篤な副作用のある場合は、手術や放射線などほかの治療法を選択します。
なお、抗甲状腺薬とともにβ(ベータ)遮断薬を使用して、脈拍やふるえを抑えると自覚症状がかなり軽快します。多量の無機ヨードも甲状腺ホルモンの分泌を抑制する作用があるのでバセドウ病の治療に使用されることがありますが、一般的には短期間しか効かないのでバセドウクリーゼやバセドウ病の外科手術の直前など短期間に使われます。
■外科的治療
外科的治療は、甲状腺の一部を手術によって切除し(甲状腺亜全摘)、甲状腺ホルモン濃度を正常化するものです。まず内科的治療で甲状腺機能を正常化してから手術をおこないます。大部分は術後すぐに機能が正常化しますが、再発や機能低下症も起こることがあります。一般には甲状腺のはれが非常に大きい、副作用で抗甲状腺薬が使用できない、あるいは抗甲状腺薬が効きにくい場合には手術治療がすすめられます。
■放射線治療
放射線治療は放射性ヨードのカプセルを服用する方法です。ヨードは甲状腺にはよく取り込まれるので、そのヨードが放出する放射線によって甲状腺組織を破壊します。服用2~3週ほどで血中甲状腺ホルモン値が低下します。放射線を使用しますが、がんや白血病などの危険はありません。多くの場合、治療は外来でおこなわれ、入院の必要はありません。ただし、服用して数年してから甲状腺機能低下症に移行することがかなりあります。機能低下症になった場合には甲状腺ホルモン薬を一生服用する必要があります。
■日常生活上の注意点
3つの治療法はそれぞれ一長一短があり、病状や本人の希望、医療施設の状況などによって治療法を決定します。妊娠中の人に放射線治療はしません。
日常生活の注意としては、甲状腺機能が亢進している間は過労やストレスを避けることです。喫煙や飲酒もすすめられません。喫煙は目の症状を悪化させることが報告されています。機能が正常化したら日常生活に制限はありませんが、多量のヨードは抗甲状腺薬の効果を抑えるので、こんぶなどヨードを多量に含む食物の摂取は控えるようにします。
若い女性に多い病気のため、妊娠や出産には注意が必要です。甲状腺機能が亢進している間は早産などの合併症が多くなるため、妊娠を避けるようにします。機能が正常化したら抗甲状腺薬を服用しても妊娠はさしつかえありませんが、妊娠初期は催奇形性の観点から妊娠5週から9週6日まではチアマゾールの服用は避けることが推奨されています。また、抗甲状腺薬を多量に服用している場合には、薬剤が胎盤を通じて胎児に移行し、胎児の甲状腺機能を抑制する可能性があります。妊娠を希望される場合や妊娠中の抗甲状腺薬の使用法については、専門医と相談されることがすすめられます。母親の血液中のTRAbの濃度が高い場合には、この抗体が赤ちゃんの甲状腺を刺激してバセドウ病を起こすことがあります。これが新生児バセドウ病です。出生後2~3週で自然によくなりますが、この間治療が必要です。
妊娠してから初めてバセドウ病が発見されることもあり、この場合も抗甲状腺薬を服用して母親の甲状腺機能を正常化することが大切ですが、妊娠初期にはプロピルチオウラシルの使用が推奨されています。抗甲状腺薬は母乳にもわずかに移行しますが、服用量が少なければ授乳もさしつかえありません。一般的には乳汁への移行の少ないプロピルチオウラシルが使用され、プロピルチオウラシル300 mg/日またはチアマゾール10㎎/日までは児の甲状腺機能をチェックすることなく投与が可能とされています。
バセドウ病は妊娠中には一般に軽快する傾向があります。出産数カ月後に悪化することが多く、定期的なチェックが必要です。
目の症状については、症状に応じて対処します。眼球突出や眼瞼(がんけん)挙上のため睡眠中に完全に目が閉じないで、角膜の炎症を起こすことがあります。睡眠前に点眼薬を使用したり、眼帯で保護する場合があります。眼球突出がひどい場合には手術もおこなわれます。目の症状が強く、進行性の場合には副腎皮質ステロイド薬、利尿薬や目の後部に対する放射線治療をおこなうことがありますが、眼科の専門医による診察と治療がすすめられます。複視に対しては時期によっては手術も必要となります。
代表的な甲状腺機能亢進症です。若年の女性に多く、男性の数倍の頻度でみられます。人口10万人あたり100人程度の患者がいると推定されます。
発症には遺伝的な素因と環境因子が関係するようです。過労、心労、外傷、出産などのストレスのあとに発症する場合が多いといわれています。
バセドウ病は甲状腺細胞に存在するTSH受容体(TSHレセプター)に対する抗体(TRAb、TSAb、TBIIなどさまざまな名前で呼ばれている)が原因です。この自己抗体はTSH受容体と結合して甲状腺を刺激し、過剰な甲状腺ホルモンをつくり機能亢進症を起こします。過剰な甲状腺ホルモンによってTSHの分泌が抑制され、血中TSH濃度は測定できないほど低くなります。
[症状]
症状の大部分は甲状腺ホルモンの過剰によるものです。からだの代謝が過度に刺激されて、安静にしていても運動時と似た状態になります。暑がりで汗をかきやすく、飲水量も増えます。エネルギー消費の増加により食欲があっても、体重が減少します。交感神経が興奮状態になるため、脈拍が速くなり動悸(どうき)を感じます。不整脈もよくみられ、高齢者ではむくみや呼吸困難などの心不全症状を示すこともあります。
また、手などが細かくふるえるため書字などに困難を感じます。筋力がおとろえて疲れやすく、階段の昇り降りや立ち上がるのもつらくなります。男性ではまれに筋肉のまひを起こすことがあり(周期性四肢まひ)、この誘因としては運動や飲酒、炭水化物の大量摂取があげられます。

消化管の運動も過剰になり、下痢をしやすくなります。精神的には落ち着きがなく、せっかちになり、感情の起伏が激しくなります。時に精神病を思わせる症状が出現したり、重症では昏睡(こんすい)に至ることもあります。高齢者では逆に周囲に関心がなくなり、無欲状態になることもみられます。
目の症状は特徴的で、眼球の前方突出(眼球突出)、上まぶたのはれ、眼裂の開大(驚いたときの目に似る)、眼球運動の障害のためにものが二重に見える(複視)、などですが、必ずしもそうなるとは限りません。目の症状の大部分は甲状腺ホルモン過剰ではなく、眼球のうしろの組織や眼球を動かす筋肉の免疫的な炎症によるものです。多くの場合、甲状腺はびまん性にはれてきます。
バセドウ病の症状が感染やストレスをきっかけに急激に悪化して意識障害をきたす場合があります。これはバセドウクリーゼと呼ばれる重篤な状態で致死率が高く、集中的な治療が必要です。
[診断]
症状と血中甲状腺ホルモン濃度が高値であること、TSHは抑制され、血中にTSH受容体抗体(TRAb)が存在することで診断されます。目の症状はバセドウ病の特徴です。一般検査では肝機能が異常なことがあります。コレステロールなど血中脂質は低下します。時に尿に糖(尿糖)が出ることがあり、糖尿病とまちがわれることもあります。
[治療]
過剰な甲状腺ホルモンの分泌を是正し、機能を正常化することが原則です。治療には内科的治療、外科的治療、放射線治療の3つがあります。
■内科的治療
内科的治療では抗甲状腺薬(チアマゾール:MMI、プロピルチオウラシル:PTU)を使用します。この薬剤は、甲状腺に作用して甲状腺ホルモンがつくられるのを阻害します。通常、薬を服用すると2~3カ月で機能が正常化します。そのあと服薬量をしだいに減らし、一定量を2~3年服用します。機能が正常化すれば症状は消え、体重も増加します。
内科的治療の欠点は、治療期間が長いこと、薬を中止したあとの再発例が多いことで、再発の頻度は治療期間やバセドウ病の重症度にもよって20~50%と異なります。
また、抗甲状腺薬は比較的副作用の多い薬剤です。もっとも多い副作用は薬疹で、使用した患者の数%にみられます。そのほか、肝臓の機能障害や関節痛などもあります。深刻な副作用として血液中の白血球が減少する「顆粒球(かりゅうきゅう)減少症」がまれにあり、この場合には感染症によって死亡することもあるので、服用中に発熱、のどの痛み、扁桃(へんとう)のはれなどの症状が出たら、ただちに薬を中止し検査を受けることが必要です。これら副作用は服薬を中止すれば回復しますが、薬をのみ続けると危険です。重篤な副作用のある場合は、手術や放射線などほかの治療法を選択します。
なお、抗甲状腺薬とともにβ(ベータ)遮断薬を使用して、脈拍やふるえを抑えると自覚症状がかなり軽快します。多量の無機ヨードも甲状腺ホルモンの分泌を抑制する作用があるのでバセドウ病の治療に使用されることがありますが、一般的には短期間しか効かないのでバセドウクリーゼやバセドウ病の外科手術の直前など短期間に使われます。
■外科的治療
外科的治療は、甲状腺の一部を手術によって切除し(甲状腺亜全摘)、甲状腺ホルモン濃度を正常化するものです。まず内科的治療で甲状腺機能を正常化してから手術をおこないます。大部分は術後すぐに機能が正常化しますが、再発や機能低下症も起こることがあります。一般には甲状腺のはれが非常に大きい、副作用で抗甲状腺薬が使用できない、あるいは抗甲状腺薬が効きにくい場合には手術治療がすすめられます。
■放射線治療
放射線治療は放射性ヨードのカプセルを服用する方法です。ヨードは甲状腺にはよく取り込まれるので、そのヨードが放出する放射線によって甲状腺組織を破壊します。服用2~3週ほどで血中甲状腺ホルモン値が低下します。放射線を使用しますが、がんや白血病などの危険はありません。多くの場合、治療は外来でおこなわれ、入院の必要はありません。ただし、服用して数年してから甲状腺機能低下症に移行することがかなりあります。機能低下症になった場合には甲状腺ホルモン薬を一生服用する必要があります。
■日常生活上の注意点
3つの治療法はそれぞれ一長一短があり、病状や本人の希望、医療施設の状況などによって治療法を決定します。妊娠中の人に放射線治療はしません。
日常生活の注意としては、甲状腺機能が亢進している間は過労やストレスを避けることです。喫煙や飲酒もすすめられません。喫煙は目の症状を悪化させることが報告されています。機能が正常化したら日常生活に制限はありませんが、多量のヨードは抗甲状腺薬の効果を抑えるので、こんぶなどヨードを多量に含む食物の摂取は控えるようにします。
若い女性に多い病気のため、妊娠や出産には注意が必要です。甲状腺機能が亢進している間は早産などの合併症が多くなるため、妊娠を避けるようにします。機能が正常化したら抗甲状腺薬を服用しても妊娠はさしつかえありませんが、妊娠初期は催奇形性の観点から妊娠5週から9週6日まではチアマゾールの服用は避けることが推奨されています。また、抗甲状腺薬を多量に服用している場合には、薬剤が胎盤を通じて胎児に移行し、胎児の甲状腺機能を抑制する可能性があります。妊娠を希望される場合や妊娠中の抗甲状腺薬の使用法については、専門医と相談されることがすすめられます。母親の血液中のTRAbの濃度が高い場合には、この抗体が赤ちゃんの甲状腺を刺激してバセドウ病を起こすことがあります。これが新生児バセドウ病です。出生後2~3週で自然によくなりますが、この間治療が必要です。
妊娠してから初めてバセドウ病が発見されることもあり、この場合も抗甲状腺薬を服用して母親の甲状腺機能を正常化することが大切ですが、妊娠初期にはプロピルチオウラシルの使用が推奨されています。抗甲状腺薬は母乳にもわずかに移行しますが、服用量が少なければ授乳もさしつかえありません。一般的には乳汁への移行の少ないプロピルチオウラシルが使用され、プロピルチオウラシル300 mg/日またはチアマゾール10㎎/日までは児の甲状腺機能をチェックすることなく投与が可能とされています。
バセドウ病は妊娠中には一般に軽快する傾向があります。出産数カ月後に悪化することが多く、定期的なチェックが必要です。
目の症状については、症状に応じて対処します。眼球突出や眼瞼(がんけん)挙上のため睡眠中に完全に目が閉じないで、角膜の炎症を起こすことがあります。睡眠前に点眼薬を使用したり、眼帯で保護する場合があります。眼球突出がひどい場合には手術もおこなわれます。目の症状が強く、進行性の場合には副腎皮質ステロイド薬、利尿薬や目の後部に対する放射線治療をおこなうことがありますが、眼科の専門医による診察と治療がすすめられます。複視に対しては時期によっては手術も必要となります。
(執筆・監修:東京女子医科大学 名誉教授 肥塚 直美)
他の病気について調べる
関連トピックス
-
治療・予防 2022/06/25 05:00
目の自己免疫疾患―甲状腺眼症 ~バセドウ病などで発症(愛知医科大学病院眼形成・眼窩・涙道外科 柿崎裕彦教授)~
-
治療・予防 2021/02/12 05:00
流産や死産繰り返す不育症 適切な治療で8割以上が出産(神戸大学医学部付属病院産科婦人科 山田秀人教授)
-
治療・予防 2019/05/08 06:00
甲状腺ホルモンの過剰分泌で不調に 20~40代女性に多いバセドウ病
-
病名から医師を探す
「ドクターズガイド」はこちら » - 泌尿器科に所属する医師はこちら »
- 脳神経外科に所属する医師はこちら »
- 内分泌科・糖尿病に所属する医師はこちら »
- 循環器科に所属する医師はこちら »
- 耳鼻咽喉科に所属する医師はこちら »
- 整形外科に所属する医師はこちら »
- 形成外科に所属する医師はこちら »
- 血液内科に所属する医師はこちら »
