水痘・帯状疱疹ウイルス (VZV) は、水痘と帯状疱疹の原因であり、感染すると重篤な合併症を引き起こすケースもある。日本では、2014年10月に水痘ワクチンが定期接種化されたことを受け水痘患者が減少しているものの、水痘ワクチン導入が抗ウイルス薬の使用率、医療経済面、帯状疱疹の発生率に及ぼす影響については明らかでない。国立成育医療研究センター社会医学研究部臨床疫学・ヘルスサービス研究室室長の大久保祐輔氏、岡山大学大学院小児医科学講座の宇田和宏氏、浜松医科大学小児科学講座教授の宮入烈氏らは、水痘ワクチンの定期接種化が水痘発生率や医療資源に与えた影響を検討した結果を、Vaccine(2023; 41: 4958-4966)に発表した。
350万5,010人の小児を対象に検討
水痘ワクチンは、日本では1986年に1歳以上の小児を対象に任意予防接種が開始されたが、接種率は30.0~35.7%と低く、2004年の全国調査では水痘関連の死亡が7例、入院が1,655例だったと報告されている。しかし、定期接種化により2018年までの接種率は94.2%(1回目)、70.3%(2回目)と上昇し、2017年の定点当たりの水痘症例数は2000~11年と比べて全体で76.6%減少、1~4歳児で88.2%減少している(Vaccine 2018; 36: 5977-5982)。2020年以降は新型コロナウイルス感染症(COVID-19)の流行拡大により、水痘の予防対策に影響が生じた可能性があるものの、報告はまだない。
大久保氏らは、2005~22年にJMDC Claims Databaseに登録された診療報酬明細書データから、20歳未満の小児350万5,010人を抽出。水痘ワクチンの定期接種化およびCOVID-19への対策が水痘の発生率、抗ウイルス薬の使用率、医療資源の利用率、帯状疱疹の発生率に及ぼした影響を検証するため、①2014年11月~20年3月(定期接種開始後)、②2020年4月~22年5月(COVID-19流行拡大時)―を介入期間として分割時系列解析(interrupted time series analysis;ITSA)を行った。
抗ウイルス薬の使用率、医療コストともに低下
検討の結果、ワクチンの定期接種化により水痘発生率は45.6%(95%CI 32.9~56.0%)、抗ウイルス薬の使用率は40.9%(同25.1~53.3%)の低下、医療コストは48.7%(同38.2~57.3%)の減少が示された。また、COVID-19のパンデミックに伴う感染対策により水痘発生率は57.2%、抗ウイルス薬の使用率は65.7%(95%CI 59.7~70.8%)の低下、医療コストは49.1%(同32.7~61.6%)減少と更なる抑制が見られた(図1)。
図1. 水痘発生率と医療コストの推移
水痘ワクチンのコスト推移.png" src="https://medical-tribune.co.jp/news/%E6%B0%B4%E7%97%98%E3%83%AF%E3%82%AF%E3%83%81%E3%83%B3%E3%81%AE%E3%82%B3%E3%82%B9%E3%83%88%E6%8E%A8%E7%A7%BB.png" width="639" height="309" style="text-align: center; display: block; margin: 0 auto 20px;" />
水痘ワクチン定期接種世代で帯状疱疹の発生が低率
帯状疱疹の発生率の推移には、水痘ワクチンの定期接種化やCOVID-19対策の影響はほとんど見られなかった。
さらに、2005年~22年に生まれた70万1,643人を、出生年で①2005~09年、②2010~13年、③2014~22年(定期接種開始後)―の3群に分類し、水痘と帯状疱疹の累積発生率を解析した。その結果、水痘の累積発生率は③の世代で最も低く、帯状疱疹についても同様の結果が示された(図2)。
図2. 出生年代別に見た水痘および帯状疱疹の累積発生率
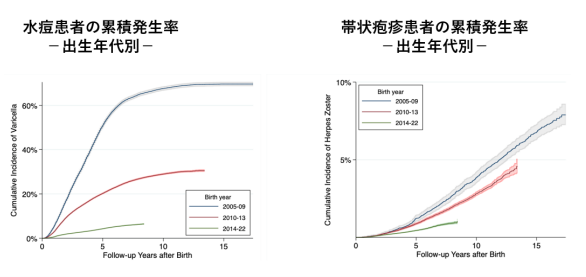
(図1、2とも国立成育医療センタープレスリリースより)
以上を踏まえ、大久保氏らは「水痘ワクチンの定期接種化は、水痘の発生率および抗ウイルス薬使用率の低下や医療コストの削減に寄与し、COVID-19対策による相乗効果も示された。また、帯状疱疹の累積発生率は水痘ワクチンの定期接種世代で最も低かった」と結論。
その上で、「5類感染症への移行に伴いCOVID-19への対策が緩和されたことで、水痘や帯状疱疹の疫学にも影響する可能性があり、引き続き検証していく必要がある」と付言している。
(植松玲奈)






















