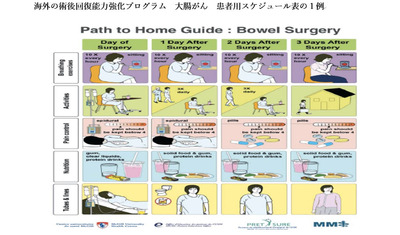
こちら診察室 つらくない手術を目指す
チーム医療で手術中、前後を支援
~患者支援センターの実例~ (医学博士 谷口英喜)第4回
筆者が勤務する済生会横浜市東部病院は横浜市東部地区、主に鶴見区と神奈川区を医療圏とした急性期病院です。横浜市の中核病院として、そして生活困窮者を救い、「いのち」を守る日本最大の社会福祉法人である済生会グループの一病院として、救命救急センターや集中治療センターなどを中心とした急性期医療と種々の高度専門医療を中心に提供しています。

患者支援センターとその業務
病床数は562床で、そのうち重度の心身障害を持つ小児や成人向けに2018年4月1日に済生会横浜市東部病院に併設された施設「サルビア」44床、救命救急センター病棟24床、集中治療室(ICU)10床、高度治療室(HCU)と乳幼児向けの集中治療室(NICU)各6床、新生児回復治療室(GCU)10床、脳神経集中治療室(SCU)6床などを有しています。
手術は年間に予定されたものとして約5000件、緊急手術として約1000件を実施しています。これまで紹介してきたような取り組みもあって、入院期間も7日半から8日と短縮化に成功しています。限りあるマンパワーと病床数の中で多くの手術をしつつ、入院期間の短縮化を実現するには本連載で繰り返し紹介した術後回復能力強化プログラムの導入と多職種協働のスキルミクス(Skill Mix)型チーム医療による周術期支援が欠かせません。しかし、これらのシステムはそれを担う人材がいなければ意味を成しません。
◇さまざまな職種で運営
その人材が集まる当病院の患者支援センター(TOPS)を紹介します。このTOPSの活動開始は16年8月で、手術中だけでなく、その前後を含めた周術期の病状管理の支援チームとして活動を始めました。単に提案を行うチームではなく、医師と看護師の業務負担の軽減を目指した医療チーム内における権限と責任の委譲を伴うスキルミクス型チームです。
TOPSは専従医師(麻酔科医)2人と専従看護師10人、本来の所属部署を兼務する専任管理栄養士2人、専任薬剤師3人、専任歯科衛生士1人、医師事務補助作業員(MA)2人によって運営されています。
現在は、入院準備外来チーム、術前経口補水療法チーム、APSチームの3チームで構成されています。その中で入院準備外来チームは外科系と内科系全ての入院患者の入院準備を担当します。
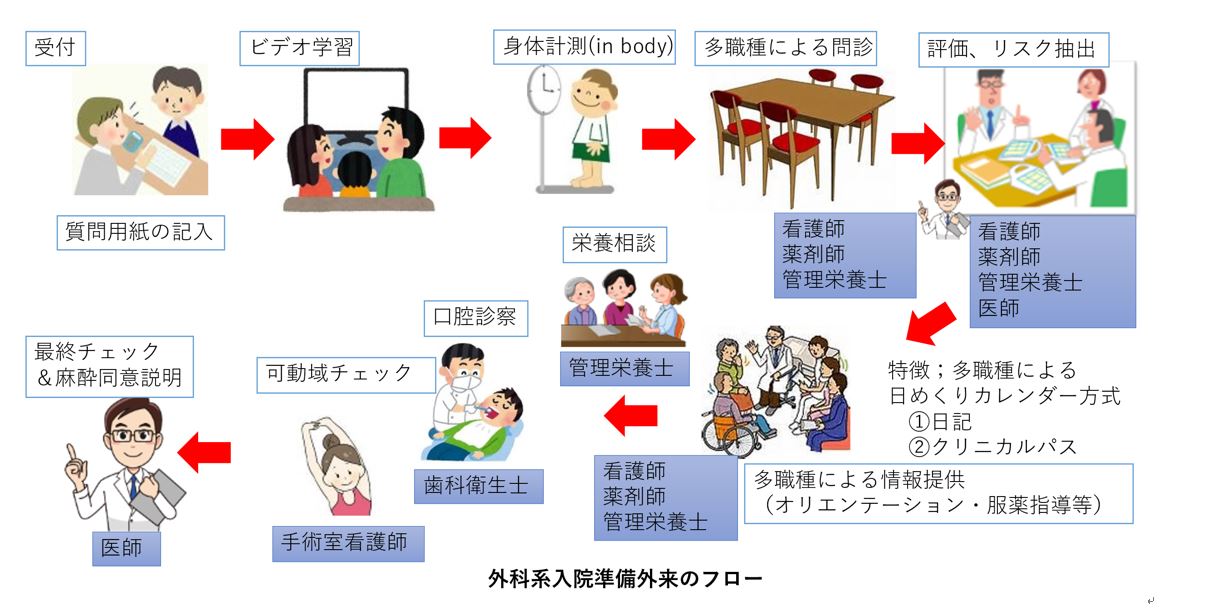
他職種が関わる入院準備外来
◇大切な栄養介入
外科系入院準備外来チームへの受診は、手術予定日の約2週間前をめどに手術の主治医から併診形式で申し込まれます。約2週間前を受診の目安とした理由はいろいろあります。誤嚥(ごえん)性肺炎などを防ぐための口腔(こうくう)内環境の浄化や血液をサラサラする薬を内服している場合には効果が消えるまでには時間がかかります。さらに、手術後に備えての呼吸訓練の実施や禁煙指導なども必要とされます。
中でも大切なのが「栄養介入」です。栄養不良があると手術創の治りが悪いので、手術前から栄養を追加投与する治療を行います。栄養剤を追加投与することで握力や呼吸機能などの改善といった機能的な効果が出るまでには7日間、実際に筋肉量や体重が増加するような効果が出るには14日間を要するとされています。また、手術前からリハビリテーションを実施する場合は4週間以上前からの介入が推奨されます。
問題がない術前患者で40分程度、休薬指導や栄養指導、リハビリテーション、禁煙指導などの必要がある患者では60分程度の時間を要します。最近は、新型コロナウイルス感染症対策のために可能な限り所要時間を短縮したり、オンラインによる受診を勧めたりしています。
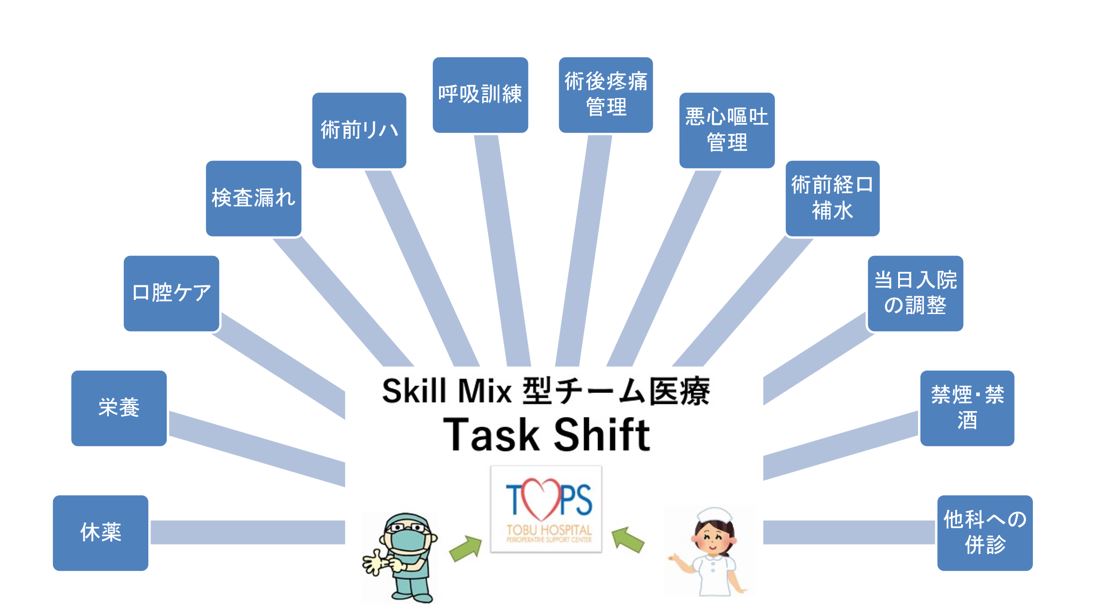
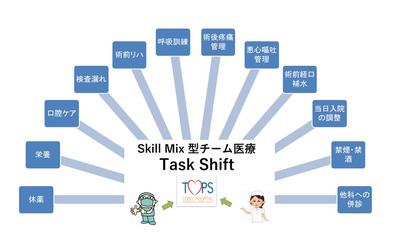
主治医や看護師からTOPSにタスクシフトした医療行為
◇入院前に患者の情報把握
さらにTOPSでは、入退院支援の一環として「PFM(patient flow management)」が実施されています。PFMは「入院予定患者の情報を入院前に把握し、問題解決に早期に着手すると同時に、病床の管理を合理的に行うことなどを目的とする病院内の組織」と定義されています。PFMについては、一定の実施条件が満たされれば入院時支援加算として設置した医療機関に報酬が与えられます。
スキルミクス型のチーム医療が導入されていない病院でも、PFMだけを実施して診療報酬の加算を得ることは可能です。しかし、前述したような栄養や禁煙、口腔ケア、休薬指導、リハビリなどの介入が難しいので、手術前の環境の適正化は達成できません。さらに、これらの指導や介入を従来型の主治医が実施せざるを得ないので、主治医の負担は残ったままになります。図にTOPSにタスクシフトが行われた業務を示しましたが、医療者1人で担うのは難しいことがお分かりでしょう。
TOPSには病床管理部門も包括されており、入退院の調整が任されています。さらに入院前から退院困難や転院が予想される患者には、社会的な支援を調整して結び付けるケースワーカーが介入をします。そして、ケースワーカーが入院前から患者と一緒になって転院先を選択しておきます。このシステムにより、スムースな転院が可能になります。
◇手術当日に病院へ
胆石や鼠径(そけい)ヘルニア、虫垂炎などの手術、抜歯、骨折の手術、膀胱(ぼうこう)の手術、乳がんの手術などは手術の当日に自宅から病院へ来てもらいます。TOPSが術前準備を担当しています。具体的には、手術前日の自宅での飲食内容や服薬の調整に当たります。当日は手術までの間、患者の待機場所に看護師が常駐するようにし、手術室への患者の移動も担当します。これにより、患者にとっては入院の期間を短縮でき、費用の負担が減ります。病院にとっては入院期間が1日減るので病床に余裕ができます。もちろん医療費も軽減され、医療経済にとっても大きなメリットがあります。
新型ウイルス感染症がまん延してからの取り組みとして、入院準備外来ではインターネットを使ったWeb診療を開始しました。子育て中の人、仕事を休めない人、身体的に病院に来る負担が大きい人、そして感染を回避したい人にはメリットが大きい診療形態になりました。
このようなスキルミクス型チーム医療による周術期支援の体制が取られている病院は、わが国にはまだ少ないのが現状です。その理由は場所と人材の確保が困難なことにあります。費用対コストを考えると、短期的にはコストをかけたほどの収益を得るのは難しいと考えます。それでも、入院期間が短縮されたことなどによって、多くの患者や医療従事者から好意的な意見を得ることができ、順調な受診者数の増加につながっています。22年の1月に実施された公益財団法人日本医療機能評価機構による病院機能評価では、TOPSの活動が1.1.3および1.1.4の項目において最高評価であるS判定とされました。(了)
谷口 英喜(たにぐち・ひでき)
麻酔科医師 医学博士
済生会横浜市東部病院 患者支援センター長兼栄養部部長。1991年、福島県立医科大学医学部を卒業。専門は麻酔・集中治療、経口補水療法、体液管理、臨床栄養、周術期体液・栄養管理・チーム医療など。麻酔科認定指導医、日本集中治療医学会専門医、日本救急医学会専門医、東京医療保健大学大学院客員教授。テレビ、ラジオに多数出演。年に1冊のペースで、水電解質、経口補療法に関する著書を出版。2021年には「はじめてとりくむ水電解質管理 上下2巻」を刊行。
ウェブサイト
(2022/05/11 05:00)
【関連記事】