 睡眠時に上気道が閉塞して無呼吸や低呼吸を呈する閉塞性睡眠時無呼吸(OSA)。国内の患者数は2,200万人、うち治療が必要なのは約940万例に上ると推定されるが、持続陽圧呼吸(CPAP)療法を受ける患者は約73万人にとどまり、未治療例への対応が課題となっている。さらにCPAP療法の持続が困難な患者も少なくなく、新たな選択肢として舌下神経電気刺激療法(HNS)に注目が集まっている。HNS装置の販売元であるInspireが9月7日に東京都で開催したメディアセミナーで、奈良県立医科大学臨床病態医学講座教授の山内基雄氏は、HNSの術前術後管理のポイントについて解説した(関連記事「睡眠時無呼吸に舌下神経刺激が有効」)。
睡眠時に上気道が閉塞して無呼吸や低呼吸を呈する閉塞性睡眠時無呼吸(OSA)。国内の患者数は2,200万人、うち治療が必要なのは約940万例に上ると推定されるが、持続陽圧呼吸(CPAP)療法を受ける患者は約73万人にとどまり、未治療例への対応が課題となっている。さらにCPAP療法の持続が困難な患者も少なくなく、新たな選択肢として舌下神経電気刺激療法(HNS)に注目が集まっている。HNS装置の販売元であるInspireが9月7日に東京都で開催したメディアセミナーで、奈良県立医科大学臨床病態医学講座教授の山内基雄氏は、HNSの術前術後管理のポイントについて解説した(関連記事「睡眠時無呼吸に舌下神経刺激が有効」)。
CPAP継続困難例に福音か
OSAは、脳卒中や心不全などのリスクを上昇させるとの報告がされているが、治療選択肢は少ない。標準治療であるCPAP療法は装着の煩雑さや不快感からアドヒアランス良好例が17~54%と低く、治療継続困難例への対応策の確立が望まれている。
HNS装置は植え込み式の小型デバイスシステムで、就寝前に操作ボタンを押して作動させる。夜間の呼吸に合わせて舌下神経に電気刺激を与え、舌根を持ち上げて気道を広げることで、睡眠時の無呼吸を防ぐ(図)。
図.舌下神経電気刺激装置が睡眠時無呼吸を防ぐ仕組み
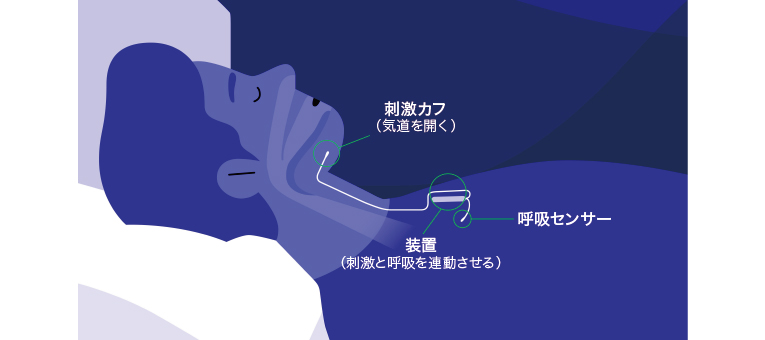
(Inspireより提供)
HNSが奏効する患者を見極める
HNSの適応は、CPAP療法の継続が困難な中等症~重症のOSA患者。CPAP療法に比べて良好なアドヒアランスが報告されているが、山内氏は「CPAPは装着前に就寝してしまう患者が多いが、HNSは患者の家族でもデバイスを操作できるため、未装着での就寝によるアドヒアランス低下を防ぎやすい」とその理由を考察した。
HNSを導入する際は奏効する患者を見極めるため、まず術前に客観的適応基準〔①18歳以上、②BMIが30未満、③無呼吸低呼吸指数(AHI)が20以上のOSA、④扁桃肥大などの解剖医学的異常が見られない、⑤薬物睡眠下内視鏡検査(DISE)で不適応と診断されていない、⑥中枢性無呼吸の割合が25%以下〕を確認。医療機器併用状況、既往歴や合併症の確認、終夜睡眠ポリグラフ検査の精読と評価などを行った上で、植え込み術を施行する。
HNS術後、アクティベーションから長期管理まで
植え込み4~6週後に外来で舌に違和感や痺れが残存していないかどうかを確認し、デバイスのアクティベーションを行う。刺激を知覚する値(sensation level)から、舌が下の歯に当たるまで移動する値(functional level)へと電圧を上げ、患者自身が調整(0.1V刻みで10段階)できるように設定する。
アクティベーションの4~6週後には、患者が治療に慣れたことが確認できれば刺激強度を調整する目的で終夜睡眠ポリグラフ検査を実施。OSAの改善度と呼吸同時刺激の確認、至適刺激強度の探索、過剰刺激強度の排除を行う。
有害事象としては、感染、刺激による不快感、切開部や瘢痕の不快感、舌擦過傷、一過性舌下神経麻痺などが報告されている。
HNSの長期管理について、山内氏は「CPAP療法のように受診間隔は最長3カ月という診察報酬上の規定はないが、患者には3~6カ月ごとの受診を促し、体重の増減などを確認した方がよい」と指摘した。なお、セミナーでは同氏が担当している患者とその家族が登壇し「HNSに変えたことで、CPAPの不快感や心理的負荷から解放された」と治療効果の実感を述べた。
(服部美咲)






















