糖尿病の成因にもとづいた分類

ひとくちに糖尿病といっても、いろいろな糖尿病があります。近年、糖尿病の成因に関する研究の進歩はめざましく、遺伝子異常にもとづく糖尿病などが次々にあきらかになってきました。そうした成果をふまえて、糖尿病の分類についても世界的に見直しがおこなわれ、1998年にはWHO(世界保健機関)から診断と分類に関する暫定報告が出され、日本では1999年に日本糖尿病学会糖尿病診断基準に関する調査検討委員会が糖尿病の成因分類を報告しました。
インスリン依存型、インスリン非依存型という従来の分類は、高血糖の状態を改善し、生命の危険を防ぐためにインスリン注射が不可欠かどうかという臨床像による分類の側面が大きかったのですが、病気の分類は本来、その原因にもとづいて分類するのが望ましいとの観点からそれぞれ1型、2型と呼ぶことになりました。
■1型糖尿病
1型糖尿病とは、インスリンを産生・分泌する膵臓(すいぞう)のβ(ベータ)細胞が破壊されてしまい、インスリンが分泌されず、その結果いちじるしい高血糖になる糖尿病で、治療にはインスリン注射が不可欠な病型です。
β細胞の破壊の原因は、自己免疫のしくみによることが多く(自己免疫性の1型糖尿病と呼ぶ)、このタイプの発症早期の患者の血中には膵臓のβ細胞に対する自己抗体(膵島〈すいとう〉細胞抗体=ICA)や、特定のたんぱくの自己抗体(インスリン自己抗体、グルタミン酸脱炭酸酵素=GADに対する抗体、IA-2というたんぱくに対する抗体など)が高率に検出されることが知られ、1型糖尿病の診断の有力なマーカーになっています。
いっぽう、自己免疫の関与があきらかでないままインスリンの絶対的欠乏におちいる、原因不明(特発性)の1型糖尿病もあります。
1型糖尿病の臨床的な特徴は25歳以下での発症(若年発症)が多く、非肥満のことが少なくありません。発症は急激な場合が多く、口渇(こうかつ)、多尿、多飲、体重減少など典型的な症状があらわれ、治療が遅れるといちじるしい高血糖とケトン体の上昇による糖尿病性ケトアシドーシスという危険な状態におちいることもまれではありません。このタイプは、2型糖尿病にくらべると遺伝傾向が少ないことも特徴です。
1型糖尿病は、臓器移植のときに移植臓器が定着しやすいかどうかに関連する組織適合性抗原(ヒト白血球抗原=HLA)の特定の型との関連が強いことがわかっています。日本人の場合には、1型糖尿病の人のHLAのDR抗原を調べると、ほとんどの症例はDR4かDR9を有することが特徴です。いっぽう、DR2を有する場合には1型糖尿病を発症しにくいということもわかっています。
1型糖尿病の発症の誘因(引き金)として、ウイルス感染も想定されており、実際にインフルエンザ、風疹、流行性耳下腺炎などのウイルス感染が先行する場合もみられます。しかし、1型糖尿病自体が他人に感染することはありません。
1型糖尿病は急激に発症する糖尿病ですが、急激といっても劇的に発症するものから比較的ゆっくりと1型糖尿病を発症するものまであることがわかってきました。糖尿病症状の発症後、3カ月以内にケトアシドーシスにおちいる自己免疫機序で発症するものを急性発症1型糖尿病、糖尿病症状の発症後、1週間程度でケトアシドーシスにおちいるものを劇症1型糖尿病、一見2型糖尿病と考えられるなかに徐々にインスリン治療が必要になるものを緩徐進行1型糖尿病とさらに分類します。どの1型糖尿病でもインスリン治療が中心です。
■2型糖尿病
2型糖尿病は、1型糖尿病のようなあきらかな特徴に乏しいタイプといえます。インスリン分泌低下とインスリン抵抗性(インスリンが正常にはたらかなくなった状態)がいろいろな比率でインスリンの作用不足を起こすもので、2型糖尿病患者全体の90%くらいを占めています。
2型糖尿病の臨床的特徴は、中年以降に発症することが多く、発症はゆるやかで、肥満の人が多いこと、家系内に糖尿病の人がいる場合が多い(遺伝性が濃い)などです。すなわち、糖尿病を起こしやすい遺伝素因がある人に肥満、過食、高脂肪食、運動不足、ストレス、さらには加齢などの環境因子などの後天的な因子が加わって発症に至るもので、「生活習慣病」に含まれる糖尿病のことです。
したがって、治療はまず食事療法、運動療法をおこなうことが大切で、生活習慣の是正によって肥満が解消できれば高血糖状態もいちじるしく改善することが期待できます。
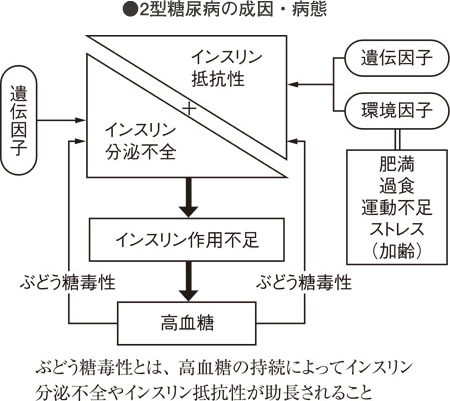
2型糖尿病の真の原因はいまのところ不明です。すなわち、なぜインスリン分泌が低下するのか、なぜインスリン抵抗性が起こるのかという根本的な点は解明されておらず、特殊な糖尿病にみられるような単一遺伝子の異常ではなく、多数の遺伝子異常が関与しているといわれています。
つまり、2型糖尿病は病態(インスリン分泌低下、インスリン抵抗性、高血糖の程度など)の点でも、成因の点でも不均一であり、多様な疾患(いまのところは明確に区別できずに)が集まっている状態ともいえます。
■その他の特定の機序・疾患によるもの
3番目の病型です。A「遺伝因子として遺伝子異常が同定されたもの」と、B「他の疾患、条件に伴うもの」に分けられます。
Aは、遺伝子異常による糖尿病の群です。インスリン遺伝子やインスリン受容体遺伝子異常などのほか、若年発症で濃厚な家族歴を有し(常染色体優性)、若年発症成人型糖尿病(MODY:maturity-onset type diabetes of the young)と呼ばれるものや、ミトコンドリアDNAの異常による糖尿病などが含まれています。

ミトコンドリアは、エネルギー産生に重要なはたらきをしている細胞内小器官ですが、ミトコンドリアDNAの変異によってインスリン分泌が低下し、糖尿病をきたすことがあきらかになりました。このタイプは、母系遺伝すること、難聴(感音性)を伴うことが多いなどの特徴があり、日本人では全糖尿病の1%程度にみられるといわれています。
いっぽう、Bは「他の疾患、条件に伴うもの」で、いわゆる二次性糖尿病です。膵(すい)外分泌疾患、内分泌疾患、肝疾患、薬剤性などに細分されます。内分泌疾患によるものは、先端巨大症、クッシング症候群、褐色(かっしょく)細胞腫、甲状腺機能亢進(こうしん)症、インスリン自己免疫症候群などに伴うものです。ある意味、治る、治すことができる糖尿病ともいえましょう。
注意すべきは、2型糖尿病と診断されているなかに、これらの内分泌疾患による二次性のものがひそんでいることがあることです。たとえば、先端巨大症では脳下垂体の腫瘍を摘出することによって、糖尿病が完全に治癒する可能性があります。薬剤性のものでしばしばみられるのは、副腎皮質ステロイド薬(プレドニゾロンなど)服用中にみられる糖尿病です。
■妊娠糖尿病
妊娠糖尿病とは、「妊娠中にはじめて発見または発症した糖尿病に至っていない糖代謝異常である」と定義されます。妊娠中のあきらかな糖尿病、糖尿病合併妊娠は含めません。
妊娠中に血糖のことがなぜ問題になるのかというと、胎盤が形成されるとインスリン作用に拮抗する(※対抗するという意味)ホルモンが産生されたり、インスリンの分解が高まるためです。妊娠中の高血糖を放置すると、たとえ軽度であっても、児の過剰発育を起こして難産になったり、出生後児の低血糖や高ビリルビン血症、多血症などを起こしたり、また、母体は将来2型糖尿病になりやすいといわれています。

妊娠糖尿病と診断されてもこれは妊娠中だけの一時的な診断ですので、分娩後はきちんと糖尿病があるかどうか診断する必要があります。そして、すこしでも疑わしいときは定期的に血糖検査をしておくことがとても大事です。
妊娠中に取り扱う糖代謝異常という面からみてみますと、妊娠糖尿病のほかに2つあります。妊娠中のあきらかな糖尿病と、糖尿病合併妊娠です。
妊娠糖尿病の診断については糖尿病の診断基準の項(糖尿病の診断と検査)で述べることにします。
(執筆・監修:東京女子医科大学附属足立医療センター 病院長/東京女子医科大学 特任教授 内潟 安子)
インスリン依存型、インスリン非依存型という従来の分類は、高血糖の状態を改善し、生命の危険を防ぐためにインスリン注射が不可欠かどうかという臨床像による分類の側面が大きかったのですが、病気の分類は本来、その原因にもとづいて分類するのが望ましいとの観点からそれぞれ1型、2型と呼ぶことになりました。
■1型糖尿病
1型糖尿病とは、インスリンを産生・分泌する膵臓(すいぞう)のβ(ベータ)細胞が破壊されてしまい、インスリンが分泌されず、その結果いちじるしい高血糖になる糖尿病で、治療にはインスリン注射が不可欠な病型です。
β細胞の破壊の原因は、自己免疫のしくみによることが多く(自己免疫性の1型糖尿病と呼ぶ)、このタイプの発症早期の患者の血中には膵臓のβ細胞に対する自己抗体(膵島〈すいとう〉細胞抗体=ICA)や、特定のたんぱくの自己抗体(インスリン自己抗体、グルタミン酸脱炭酸酵素=GADに対する抗体、IA-2というたんぱくに対する抗体など)が高率に検出されることが知られ、1型糖尿病の診断の有力なマーカーになっています。
いっぽう、自己免疫の関与があきらかでないままインスリンの絶対的欠乏におちいる、原因不明(特発性)の1型糖尿病もあります。
1型糖尿病の臨床的な特徴は25歳以下での発症(若年発症)が多く、非肥満のことが少なくありません。発症は急激な場合が多く、口渇(こうかつ)、多尿、多飲、体重減少など典型的な症状があらわれ、治療が遅れるといちじるしい高血糖とケトン体の上昇による糖尿病性ケトアシドーシスという危険な状態におちいることもまれではありません。このタイプは、2型糖尿病にくらべると遺伝傾向が少ないことも特徴です。
1型糖尿病は、臓器移植のときに移植臓器が定着しやすいかどうかに関連する組織適合性抗原(ヒト白血球抗原=HLA)の特定の型との関連が強いことがわかっています。日本人の場合には、1型糖尿病の人のHLAのDR抗原を調べると、ほとんどの症例はDR4かDR9を有することが特徴です。いっぽう、DR2を有する場合には1型糖尿病を発症しにくいということもわかっています。
1型糖尿病の発症の誘因(引き金)として、ウイルス感染も想定されており、実際にインフルエンザ、風疹、流行性耳下腺炎などのウイルス感染が先行する場合もみられます。しかし、1型糖尿病自体が他人に感染することはありません。
1型糖尿病は急激に発症する糖尿病ですが、急激といっても劇的に発症するものから比較的ゆっくりと1型糖尿病を発症するものまであることがわかってきました。糖尿病症状の発症後、3カ月以内にケトアシドーシスにおちいる自己免疫機序で発症するものを急性発症1型糖尿病、糖尿病症状の発症後、1週間程度でケトアシドーシスにおちいるものを劇症1型糖尿病、一見2型糖尿病と考えられるなかに徐々にインスリン治療が必要になるものを緩徐進行1型糖尿病とさらに分類します。どの1型糖尿病でもインスリン治療が中心です。
■2型糖尿病
2型糖尿病は、1型糖尿病のようなあきらかな特徴に乏しいタイプといえます。インスリン分泌低下とインスリン抵抗性(インスリンが正常にはたらかなくなった状態)がいろいろな比率でインスリンの作用不足を起こすもので、2型糖尿病患者全体の90%くらいを占めています。
2型糖尿病の臨床的特徴は、中年以降に発症することが多く、発症はゆるやかで、肥満の人が多いこと、家系内に糖尿病の人がいる場合が多い(遺伝性が濃い)などです。すなわち、糖尿病を起こしやすい遺伝素因がある人に肥満、過食、高脂肪食、運動不足、ストレス、さらには加齢などの環境因子などの後天的な因子が加わって発症に至るもので、「生活習慣病」に含まれる糖尿病のことです。
したがって、治療はまず食事療法、運動療法をおこなうことが大切で、生活習慣の是正によって肥満が解消できれば高血糖状態もいちじるしく改善することが期待できます。

2型糖尿病の真の原因はいまのところ不明です。すなわち、なぜインスリン分泌が低下するのか、なぜインスリン抵抗性が起こるのかという根本的な点は解明されておらず、特殊な糖尿病にみられるような単一遺伝子の異常ではなく、多数の遺伝子異常が関与しているといわれています。
つまり、2型糖尿病は病態(インスリン分泌低下、インスリン抵抗性、高血糖の程度など)の点でも、成因の点でも不均一であり、多様な疾患(いまのところは明確に区別できずに)が集まっている状態ともいえます。
■その他の特定の機序・疾患によるもの
3番目の病型です。A「遺伝因子として遺伝子異常が同定されたもの」と、B「他の疾患、条件に伴うもの」に分けられます。
Aは、遺伝子異常による糖尿病の群です。インスリン遺伝子やインスリン受容体遺伝子異常などのほか、若年発症で濃厚な家族歴を有し(常染色体優性)、若年発症成人型糖尿病(MODY:maturity-onset type diabetes of the young)と呼ばれるものや、ミトコンドリアDNAの異常による糖尿病などが含まれています。

ミトコンドリアは、エネルギー産生に重要なはたらきをしている細胞内小器官ですが、ミトコンドリアDNAの変異によってインスリン分泌が低下し、糖尿病をきたすことがあきらかになりました。このタイプは、母系遺伝すること、難聴(感音性)を伴うことが多いなどの特徴があり、日本人では全糖尿病の1%程度にみられるといわれています。
いっぽう、Bは「他の疾患、条件に伴うもの」で、いわゆる二次性糖尿病です。膵(すい)外分泌疾患、内分泌疾患、肝疾患、薬剤性などに細分されます。内分泌疾患によるものは、先端巨大症、クッシング症候群、褐色(かっしょく)細胞腫、甲状腺機能亢進(こうしん)症、インスリン自己免疫症候群などに伴うものです。ある意味、治る、治すことができる糖尿病ともいえましょう。
注意すべきは、2型糖尿病と診断されているなかに、これらの内分泌疾患による二次性のものがひそんでいることがあることです。たとえば、先端巨大症では脳下垂体の腫瘍を摘出することによって、糖尿病が完全に治癒する可能性があります。薬剤性のものでしばしばみられるのは、副腎皮質ステロイド薬(プレドニゾロンなど)服用中にみられる糖尿病です。
■妊娠糖尿病
妊娠糖尿病とは、「妊娠中にはじめて発見または発症した糖尿病に至っていない糖代謝異常である」と定義されます。妊娠中のあきらかな糖尿病、糖尿病合併妊娠は含めません。
妊娠中に血糖のことがなぜ問題になるのかというと、胎盤が形成されるとインスリン作用に拮抗する(※対抗するという意味)ホルモンが産生されたり、インスリンの分解が高まるためです。妊娠中の高血糖を放置すると、たとえ軽度であっても、児の過剰発育を起こして難産になったり、出生後児の低血糖や高ビリルビン血症、多血症などを起こしたり、また、母体は将来2型糖尿病になりやすいといわれています。

妊娠糖尿病と診断されてもこれは妊娠中だけの一時的な診断ですので、分娩後はきちんと糖尿病があるかどうか診断する必要があります。そして、すこしでも疑わしいときは定期的に血糖検査をしておくことがとても大事です。
妊娠中に取り扱う糖代謝異常という面からみてみますと、妊娠糖尿病のほかに2つあります。妊娠中のあきらかな糖尿病と、糖尿病合併妊娠です。
妊娠糖尿病の診断については糖尿病の診断基準の項(糖尿病の診断と検査)で述べることにします。
(執筆・監修:東京女子医科大学附属足立医療センター 病院長/東京女子医科大学 特任教授 内潟 安子)





















