「医」の最前線 地域医療連携の今
脳卒中の発症要因となる高血圧
~自覚症状に乏しく、推定患者数は4300万人~ 【第12回】脳卒中の救急医療④ 国立病院機構九州医療センター 岡田靖副院長
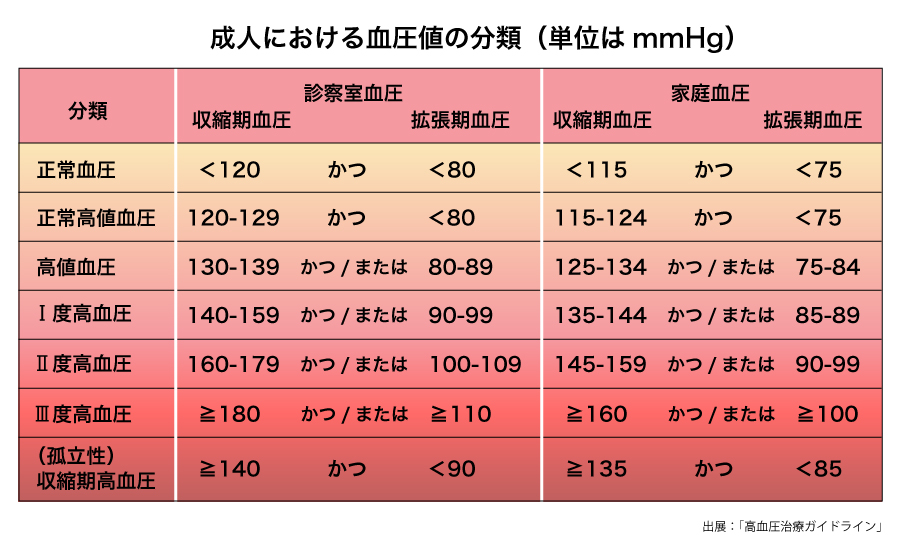
脳卒中発症の要因の一つとなる高血圧は、自覚のないまま放置されているケースが少なくない。日本における高血圧症患者の数は推計4300万人。そのうち3100万人が管理不良で、高血圧を認識していない人は1400万人、認識していても治療をしていない人は450万人と推計されている。治療を受けているにもかかわらず管理不良の人も1250万人いるとされる。
高血圧は脳卒中の危険因子
◇オリジナル用語で啓発活動
脳卒中の危険因子には、高血圧や糖尿病、肥満や喫煙などがあるが、その中でも血圧が高いと脳の血管に強い力がかかるため、血管が破れたり、詰まったりするリスクが高くなる。特にⅡ度、Ⅲ度といったハイリスク高血圧で未治療の人は注意が必要だ。
「高血圧と糖尿病がある人は、足し算ではなく、かけ算で脳卒中を起こすリスクが高まります」。こう話すのは、国立病院機構九州医療センター(福岡市中央区)の岡田靖副院長。そのため血圧が高い人は、かかりつけ医と相談しながら生活習慣の改善も含めて継続的な治療を行い、必要時には専門病院を受診する、地域における医療連携が重要だと指摘する。
「治療を中断する人が脳卒中を起こして救急来院します。抗血栓薬は副作用で鼻血が出たり、経済的な負担がかかったりするため自己判断で止めてしまう人もいます。そんな時に、かかりつけの医師や看護師、薬剤師が服薬継続の必要性を説明して、薬が継続できるようにサポートする体制が求められています」
岡田医師は、再発して命や日常生活が奪われないための重要な薬のことを「命づなの薬:ライフラインドラッグ」とオリジナル用語を作って啓発に取り組んでいる。「症状に応じて使ってもいいけど、なくてもいいよというタイプの薬は『手すりの薬:ハンドレールドラッグ』と呼んでいます。例えば、湿布薬とか風邪薬などがこれに当たります。高齢者になると薬が10種類もあるという方も少なくありません。その中で命づなである『ライフラインドラッグ』だけは勝手にやめてもらっては困る薬ということです」
◇基本法成立で環境整備
日本脳卒中学会と日本循環器学会は、「脳卒中と循環器病克服第二次5カ年計画」を進めてきた。2018年には、「健康寿命の延伸等を図るための脳卒中、心臓病その他の循環器病に係る対策に関する基本法(以下「(脳卒中)循環器病対策基本法」)が成立し、脳卒中を取り巻く環境は今後、さらに整えられていく予定だという。
「行政や大学、医療機関が一体となって、救急医療や医療体制の提供、予防の啓発や後遺症に苦しむ人に対する相談窓口などの整備が行われていきます。今後、脳卒中医療は循環器医療と一体となって進めていくことになりますが、特に予防では、心房細動とハイリスク高血圧が重要だと考えています」
急性期の治療で障害が残った場合は、その後、長期にわたるリハビリテーションが必要になるため、連携に関してはリハビリテーション領域においても強化されている。
「当院は、702床で平均在院日数が12日程度の急性期病院ですが、リハビリが十分に行われているかというと、理学療法スタッフの数なども含めて不足しているのが現状です。そこで、急性期では在院日数を短くして、急性期の精密検査と治療を行った後、できるだけ早期に回復期リハビリ病院に転院させるようにしています」

普段から自分の血圧を知っておきたい
◇連携や研究促進に期待
脳卒中は、地域におけるシームレスな医療連携が重要になるが、脳卒中・循環器病対策基本法が成立したことで連携体制も加速していくことが期待されている。
急性期医療体制においては、血栓を溶かす薬を投与する「t-PA静脈療法」を24時間365日施行可能な一次脳卒中センターの認定が19年度から始まった。また、同法には研究促進の項目も掲げられており、新薬や治療デバイスの開発に向けた研究なども計画されている。
「超急性期医療で使用されるt-PAに関しては、世界的に普及している次世代の薬剤が日本ではまだ認可されていないことが今後の課題です」と岡田医師。
一方、脳出血においては、日米を含む世界6カ国による医師主導多施設共同臨床試験がこれからスタートする予定となっている。この試験は、発症後2時間以内の脳出血超急性期患者に対する静脈内投与の有効性を確認するために行われる。
「脳出血の場合、最初の3時間で出血が急激に大きくなりますが、止血のため凝固因子を注射すると、その出血の拡大を止めることができます。倒れてから投与するまで2時間以内。5年後、10年後の脳卒中医療の飛躍的進歩を目指して、救急隊とのさらなる連携強化や組織医療の強化を図っていきたいと思います」(看護師・ジャーナリスト/美奈川由紀)
(2022/03/28 05:00)
【関連記事】「医」の最前線 地域医療連携の今
-
2022/07/11 05:00
在宅医療を支える地域の輪
~つながりを広げ、経験をつなぐ~救急医としてスタートした二ノ坂保喜医師が在宅医療に取り組むきっかけとなったのは、長崎県のへき地など…
-
2022/07/04 05:00
病院とも連携しながら患者や家族を支える
~最期の日々をより豊かにするために~わが家で最期まで過ごしたい、自宅で家族をみとりたい。こう願う患者や家族は少なくない。しかし、在宅で…
-
2022/06/27 05:00
在宅でも可能な疼痛コントロール
~侵襲少なく安全な持続皮下注射~身体機能が低下して通院ができなくなったり、治癒が困難と診断されたりしても、住み慣れた場所で過ごした…
