骨髄炎〔こつずいえん〕

細菌が骨組織に到達して増殖したものが骨髄炎です。骨組織への細菌の侵入経路には、血行性(血行性骨髄炎)と外傷性(外傷性骨髄炎)があります。
■血行性骨髄炎
[原因]
菌が血液によって骨髄まで運ばれ、生体の抵抗力が弱い場合に発症します。原因菌としては強毒菌である黄色ブドウ球菌が多く、子どもに多くみられます。
[症状]
高熱とともに局所の激しい痛み、はれ、発赤(ほっせき)などの急性症状から始まります。下肢に発症した場合には痛みで歩行できなくなります。
進行すれば炎症所見はさらに強くなり、皮膚を破ってうみが排出され、瘻孔(ろうこう)をつくります。そうなるとむしろ症状は楽になり、慢性骨髄炎に移行します。
骨髄炎に隣接する関節では、関節が曲がったままの状態になり(関節拘縮〈こうしゅく〉)、子どもではそのあとに成長障害、過成長(健常側より長くなる)、あるいは変形などが起こることがあります。
[診断]
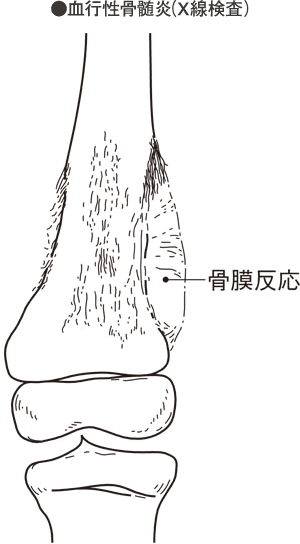
X線検査では、発症初期には骨周囲組織の陰影にはれをみとめるのみで、特徴的な所見はありませんが、時間の経過とともに罹患(りかん)部位の骨には、特有の骨膜反応(通常はX線に写らない骨膜に骨新生があると陰影となる)や骨吸収像(骨の箇所が透明に写る)などがみられます。さらに進行すると骨の吸収像、硬化像(骨の箇所が白く強く写る)、破壊像(骨の形がくずれる)が入り乱れるようになります。
MRI(磁気共鳴画像法)検査は、病巣のひろがりを知るうえで重要な検査です。
血液検査では白血球の増加、赤沈値の亢進(こうしん)、CRP上昇などの炎症所見がみられます。
以上の症状と検査から診断しますが、骨肉腫(こつにくしゅ)やユーイング肉腫などの悪性骨腫瘍(こつしゅよう)とまぎらわしいこともあり、専門医の診断が必要です。
[治療]
急性期では切開、排膿(はいのう)が必要です。また、感染した組織や周囲の壊死(えし)組織の切除(病巣掻爬〈びょうそうそうは〉)もあわせておこなう必要があります。その際にうみや感染組織を採取し、培養検査をおこないます。抗菌薬治療については化膿性関節炎と同じですから参照してください。
以上の治療で治癒しない例や重症例では、感染巣にチューブを留置して、持続的に洗浄する治療法(持続灌流療法〈かんりゅうりょうほう〉)をおこなうこともあります。また、下腿(かたい)の難治性骨髄炎ではパピノー法という特別な方法が有効です。
治療にかかわらず病巣が広いときには掻爬も広範になり、骨の欠損ができる場合があります。その際には感染の治癒後に骨移植などの再建手術が必要となります。
■外傷性骨髄炎
開放性骨折(骨折が皮膚を突き破ったもの)に伴い、骨髄炎をきたすことがあります。部位別では開放性骨折が多い下腿によくみられます。原因菌は血行性のものとは異なり多彩で、混合感染や難治性の耐性菌感染となっていることもしばしばです。骨折部位は感染のために癒合(ゆごう)しません。
開放性骨折の際には初期治療が重要で、ゴールデンタイム(6~8時間まで:傷を負ってからの経過時間)のできるだけ早期に、十分な創部(傷の部分)の洗浄と壊死組織の切除が必要です。また、汚染がいちじるしい場合には閉創しないで、骨折部位は創外固定で一時的に固定する方法が選択されます。しかし、そのような処置をしても骨髄炎が起こることがあり、その治療は前項の血行性骨髄炎の場合と同じです。感染治癒後に骨折部の再建手術が必要となります。
■血行性骨髄炎
[原因]
菌が血液によって骨髄まで運ばれ、生体の抵抗力が弱い場合に発症します。原因菌としては強毒菌である黄色ブドウ球菌が多く、子どもに多くみられます。
[症状]
高熱とともに局所の激しい痛み、はれ、発赤(ほっせき)などの急性症状から始まります。下肢に発症した場合には痛みで歩行できなくなります。
進行すれば炎症所見はさらに強くなり、皮膚を破ってうみが排出され、瘻孔(ろうこう)をつくります。そうなるとむしろ症状は楽になり、慢性骨髄炎に移行します。
骨髄炎に隣接する関節では、関節が曲がったままの状態になり(関節拘縮〈こうしゅく〉)、子どもではそのあとに成長障害、過成長(健常側より長くなる)、あるいは変形などが起こることがあります。
[診断]
X線検査では、発症初期には骨周囲組織の陰影にはれをみとめるのみで、特徴的な所見はありませんが、時間の経過とともに罹患(りかん)部位の骨には、特有の骨膜反応(通常はX線に写らない骨膜に骨新生があると陰影となる)や骨吸収像(骨の箇所が透明に写る)などがみられます。さらに進行すると骨の吸収像、硬化像(骨の箇所が白く強く写る)、破壊像(骨の形がくずれる)が入り乱れるようになります。
MRI(磁気共鳴画像法)検査は、病巣のひろがりを知るうえで重要な検査です。
血液検査では白血球の増加、赤沈値の亢進(こうしん)、CRP上昇などの炎症所見がみられます。
以上の症状と検査から診断しますが、骨肉腫(こつにくしゅ)やユーイング肉腫などの悪性骨腫瘍(こつしゅよう)とまぎらわしいこともあり、専門医の診断が必要です。

[治療]
急性期では切開、排膿(はいのう)が必要です。また、感染した組織や周囲の壊死(えし)組織の切除(病巣掻爬〈びょうそうそうは〉)もあわせておこなう必要があります。その際にうみや感染組織を採取し、培養検査をおこないます。抗菌薬治療については化膿性関節炎と同じですから参照してください。
以上の治療で治癒しない例や重症例では、感染巣にチューブを留置して、持続的に洗浄する治療法(持続灌流療法〈かんりゅうりょうほう〉)をおこなうこともあります。また、下腿(かたい)の難治性骨髄炎ではパピノー法という特別な方法が有効です。
治療にかかわらず病巣が広いときには掻爬も広範になり、骨の欠損ができる場合があります。その際には感染の治癒後に骨移植などの再建手術が必要となります。
■外傷性骨髄炎
開放性骨折(骨折が皮膚を突き破ったもの)に伴い、骨髄炎をきたすことがあります。部位別では開放性骨折が多い下腿によくみられます。原因菌は血行性のものとは異なり多彩で、混合感染や難治性の耐性菌感染となっていることもしばしばです。骨折部位は感染のために癒合(ゆごう)しません。
開放性骨折の際には初期治療が重要で、ゴールデンタイム(6~8時間まで:傷を負ってからの経過時間)のできるだけ早期に、十分な創部(傷の部分)の洗浄と壊死組織の切除が必要です。また、汚染がいちじるしい場合には閉創しないで、骨折部位は創外固定で一時的に固定する方法が選択されます。しかし、そのような処置をしても骨髄炎が起こることがあり、その治療は前項の血行性骨髄炎の場合と同じです。感染治癒後に骨折部の再建手術が必要となります。
(執筆・監修:元・東京逓信病院整形外科部長/同院非常勤 平岡 久忠)
他の病気について調べる
- 病名から医師を探す「ドクターズガイド」はこちら »
- 外科に所属する医師はこちら »
- 整形外科に所属する医師はこちら »
- 総合診療科に所属する医師はこちら »
- 感染症科に所属する医師はこちら »
- リウマチ科に所属する医師はこちら »
- 形成外科に所属する医師はこちら »
- 脳神経外科に所属する医師はこちら »
- 神経内科に所属する医師はこちら »