「医」の最前線 新専門医制度について考える
産婦人科医に政策的なインセンティブを
~持続可能な周産期医療体制の実現に向けて~ 第9回
日本の周産期医療は環境整備や医療技術の進歩、それを担ってきた産婦人科医や新生児科医の絶え間ない努力により、世界でもトップレベルの安全性を実現してきた。一方、2004年の※大野病院事件以降、産婦人科関連の訴訟リスクが増加し、その影響により専攻医が急減、現在は緩やかに回復してきてはいるものの、産婦人科医の過重労働の問題は依然と続いている。産婦人科医療の現状や課題について、産婦人科の専門医制度委員会の委員長を務める関沢明彦医師(昭和大学産婦人科主任教授)に聞いた。

関沢明彦医師
◇産婦人科の地域偏在は解消に向かっている?
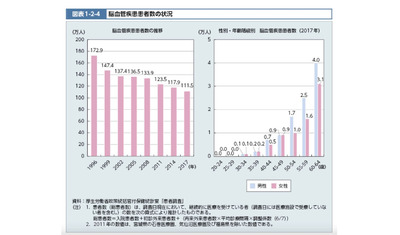
―2016年のデータでは、都道府県間の産婦人科の医師数のばらつきが、全診療科の中では最も小さいという結果が示されています。地域偏在の問題は解消されているのでしょうか。
「医師の地域偏在が問題になっていますが、多くの大学の産婦人科は旧制度の時から地域の関連病院に多くの医師を派遣してきたため、専攻医の大都市圏への集中度が他の診療科に比べてそれほど高いというわけではありません。東京、神奈川、愛知、大阪、福岡の5都府県の専門医合格者の割合も50%程度で推移している一方で、今でも多くの都市部の大学は地域の病院へ医師を派遣し、地域医療の維持に貢献しています。さらに、都市部で専攻医研修を行った医師が出身地に戻って地域医療に従事するケースも一定数はあります。それでも依然、多くの病院では絶対数が足りておらず、その程度は地方ほど厳しい状況にあります」
◇国内に同規模の分娩施設が多すぎる事情
―国内には周産期医療センターがネットワーク化されていて、医療体制はかなり進んでいると思われますが、マンパワーが足りないということなのでしょうか。
「国内には2,200以上の分娩取り扱い施設があり、有床診療所とともに、年間分娩数200〜300程度の中小規模の病院が多くあります。これらの中小規模病院は減少傾向にはありますが、日本の施設数は海外から見ても極端に多く、分散していると言えます。二次医療圏ごとに、地域周産期母子医療センターが300施設以上設置されています。分娩は他科の医師に任せることができないため、こういった中小規模の施設であっても2、3人の医師で毎日24時間頑張らざるを得ないところが少なくありません。分娩を一つの施設に集約すれば、そこに産婦人科医を集めて、多くの分娩を効率的に行うことが可能になるのですが、一つの医療圏の中で中小規模の公的な病院が複数共存していることで、マンパワーが不足している施設では、結果的に産婦人科医に過重労働を強いることになるのです。
背景には、日本には古くから地元で産み育てる風習があり、身近に分娩施設があるのが一般的と考えられています。自治体にとっては、分娩施設の維持は若い世代の確保と自治体の発展には不可欠な要素であるとの政治的な思惑もあり、分娩施設の閉鎖は積極的には行われず、中小規模病院の集約化と機能強化はなかなか容易に進まない状況にあります」
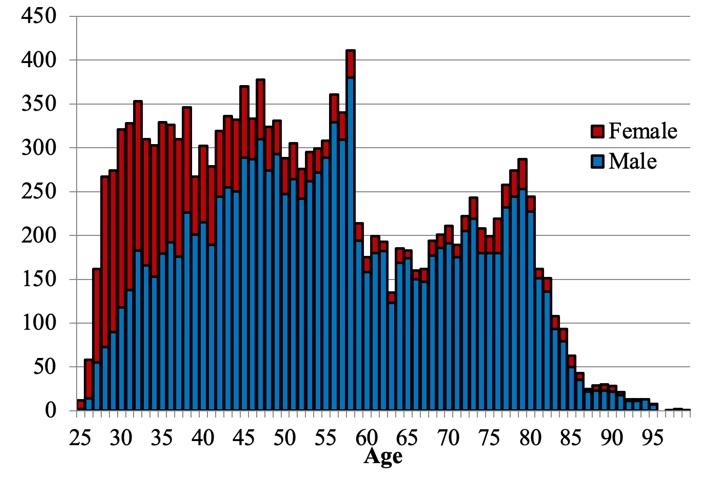
(図1)2005年産婦人科医年齢分布
◇世代交代により女性産婦人科医が急増
―産婦人科は女性医師に人気の診療科。課題もありますか。
「05年と20年の産婦人科医の年齢性別分布(図1)を比較すると、ベビーブーム時代に分娩を行なっていた世代が高齢化する一方、近年は産婦人科を志望する女性医師が増え、20代では女性が6割を占めています。女性の場合、妊娠・出産・育児といったライフイベントにより育児休暇の取得や時短勤務を想定する必要があり、また夜勤を担うことが難しい場合もあります。分娩施設において、夜勤や分娩を扱うことができる医師をどう確保していくかは、24年の働き方改革を見据えても大きな課題であると考えています」
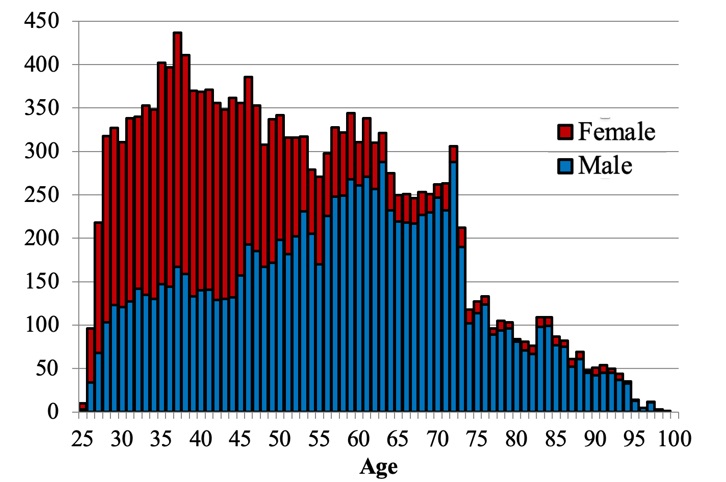
(図1)2020年産婦人科医年齢分布
◇産婦人科は幅広い領域で細分化している
―産婦人科領域でも専門分化が進んでいるのでしょうか。
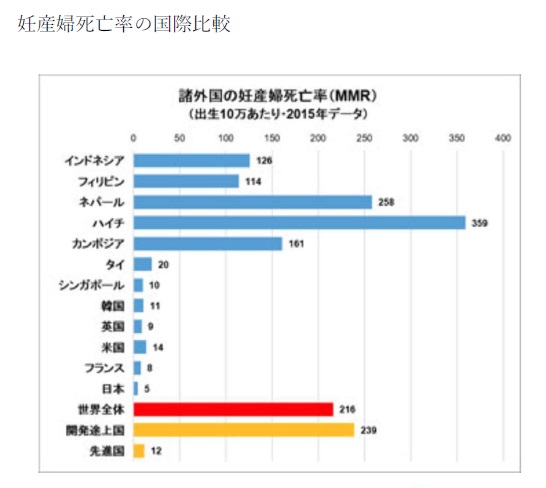
「産婦人科は、『周産期』『生殖内分泌」『婦人科腫瘍」『女性ヘルスケア』の四つのサブスペシャルティ領域に細分化されています。周産期死亡率や妊産婦死亡率は世界トップレベルの低さであり、不妊治療は世界で一番多く行われていて、生まれてくる14人に1人が体外受精児です。各分野に高い専門性がありますので、周産期専門の医師が「がん」の化学療法を行うというような専門以外の治療に携わることが難しくなってきています。それぞれの専門性を高めていくためにも、より多くの医師を確保することが必要になっているのです」
◇2024年までに大幅な医師増員と勤務条件の改善が急務
―分娩に安全に対応するためには、どのぐらいの医師が必要なのでしょうか。
「医師全体の総数は40年前に比べて2倍になっていますが、産婦人科医の数はほとんど増えていません。ただ、ここ数年は医療機関や若手医師の努力により、専攻医の数が少しずつ増加傾向にあります。20年は476人、21年は2次募集までで516人の専攻医を採用し、過去最高となりましたが、まだ決して十分とは言えません。産婦人科には現状のままシーリング(採用制限)をかけずに、医師を確保することを望みます。
24年から始まる医師の働き方改革では、一定数以上の分娩を取り扱う病院で、今まで通常勤務外の勤務だった『当直』から通常勤務の『夜勤』となるため、勤務体制が大幅に変わり、それに伴って医師数増員が必須となります。
分娩取扱病院では年間90万の分娩に対応するため、全国で必要な医師数を産婦人科学会が16年に試算をしたところ、毎年最低500人の専攻医が必要という結果が出ました。その達成に向けては分娩取扱施設を大規模化して集約すること、分娩現場の産婦人科医の勤務条件を改善することが急務です。なお、この試算においては、これから直面する働き方改革の影響が考慮されていません」
(図2)
◇安心して子供を産める持続可能な社会の実現に向けて
―医師不足を解消するためのお考えがあれば教えてください。
「日本の妊産婦死亡数は00年ころ年間80人程度でしたが、20年は30人以下と大幅に減少してきています。分娩には予知できない危険が伴います。無事に出産を終えるまでは私たち産婦人科医は常に緊張感を持って向き合っています。
産婦人科医が適正に配置され、質の高い医療を安全に提供できる持続可能な体制を作るためには、専門医制度や医師の使命感だけでは限界があります。国民が必要な医療にいつでもアクセスできる社会の実現に向けて、リスクの高い領域で働く診療科の医師には政策的なインセンティブを付与することで、医師不足を解消していくことが望まれます」(了)
※大野病院事件 福島県立大野病院で04年12月、帝王切開手術中に妊婦が大量出血し、死亡。主治医が逮捕され、福島地検は06年3月、主治医を業務上過失致死罪などで起訴した。薬取り違えといった明白なミスがなく、医学的に難しい症例での逮捕・起訴は医療界に大きな衝撃を与え、産科からの撤退が相次ぐなどの影響を及ぼした。福島地裁は08年8月、「標準的な医療措置だった」として過失を否定、無罪を言い渡した。検察側は控訴せず確定した。
(2021/12/28 05:00)
【関連記事】