こちら診察室 知ってる?総合診療科
最終回 総合診療科の「これから」
不可欠な「1人の患者全体を診る」
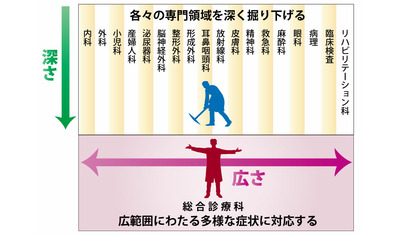
日本の高齢化と地域医療の担い手不足は深刻な問題で、待ったなしの状況です。具体的に言えば、多くの疾患を抱える高齢者を臓器別の疾患ごとにそれぞれの専門医が診療するのは効率的でなく、医師の数、医療費ともに足りないのは明らかです。生活習慣病はもちろん、循環器や消化器の一般的な疾患など幅広い分野を診療できる総合診療専門医が一人で担当すれば効率的ですし、患者を総合的に診察できます。「単一疾患を診る」のではなく、「多くの疾患を抱えた一人の患者全体を診る」形の普及が不可欠なのです。
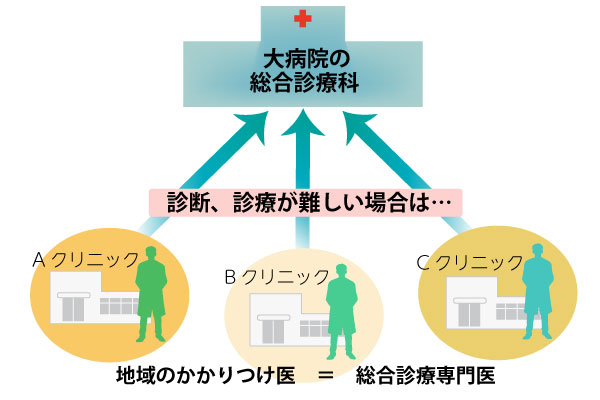
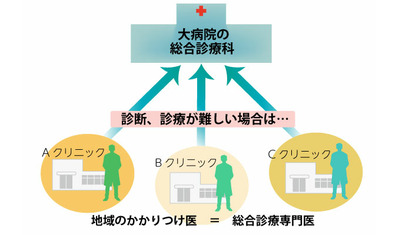
将来的には町の総合診療専門医と大病院の総合診療科が連携して「多くの疾患を抱えた1人の患者全体を診る」
◇自由標榜制は終わる?
この形の医療体制の構築には、臓器別専門医を全てそろえるほどの医師数は必要ありませんが、それでも相当数の総合診療専門医が必要となります。このために新しい専門医制度の中に総合診療専門医が設立されたのですが、年200人弱しかこの専門医を目指してくれません。
今のペースが続くと、総合診療専門医が1万人を越えるのに50年もかかってしまい、日本社会でそれなりに役割を果たすことはできないでしょう。
こうした状況を改善するため、新たな専門医制度の下で自由標榜制をやめ、自身が専門医資格を持つ診療科のみを標榜できる制度の実現が待たれます。具体的に言えば、「内科専門医」の資格なしには内科を標榜できず、逆に内科専門医は小児科を標榜できなくなるということです。
◇「かかりつけ医」の役割
このような制度になれば、「総合診療科」を標榜する医師が地域で活動するようになるでしょうし、標榜するためには総合診療専門医でなければならなくなります。
総合診療科医はプライマリ・ケアの専門医ですから、基本的にはどのような年齢でも、どのような症状でも診療の対象となります。地域の人々が体の不調を感じた際に最初に受診すると考えられます。
このような体制では、総合診療専門医は地域の診療所といった医療機関に勤務あるいは開業医として、生活習慣病やインフルエンザなど一般的な疾患は自身で診断・治療します。そして、臓器別や領域別の専門医の治療が必要な難しい疾患を見つけた場合は大病院に紹介するという役割を果たすことになるでしょう。
いわゆる「かかりつけ医」としての役割です。

総合診療科への入口は1階真正面に=東京都新宿区の東京医大病院
◇抑えられる受診料
英国では国民が初めに受診する家庭医が定められ、他の医療機関を受診する際には家庭医の紹介状が不可欠になります。日本でも同様の形で、住民はまず地域の総合診療専門医を受診する、ということになるのでしょう。
その際には年齢や臓器別診療科は関係ありません。患者は診察を受けた上で、一般的な病気であれば治療してもらい、必要な場合には紹介状をもらって大病院の領域別専門医を受診する、というわけです。
こうなれば患者が高血圧症と糖尿病と気管支ぜんそくを患っていても、循環器内科医と糖尿病専門医と呼吸器専門医の三つを、それぞれ定期的に受診しなくてもいいわけです。当然受診料も抑えられるでしょう。
◇患者誘導の動き
日本では、患者が好きな時に好きな病院を受診できるフリーアクセスが原則です。しかし、既に大学病院などを受診するには紹介状が必要で、無ければ数千円の「選定療養費」がかかります。医療機関が役割を分担する形にしようと、患者を誘導する動きは始まっています。
- 1
- 2
(2020/09/08 07:00)