子宮筋腫〔しきゅうきんしゅ〕
子宮筋腫は、子宮筋層内の平滑(へいかつ)筋成分から発生し、女性ホルモンのエストロゲンに依存性に発育する良性腫瘍です。婦人科腫瘍のなかでもっとも頻度が高く、その発生頻度は30歳以上の女性で20~30%と推測されていますが、非常に小さな筋腫も含めると、過半数の女性にあると考えられます。20歳代の女性にもみられます。
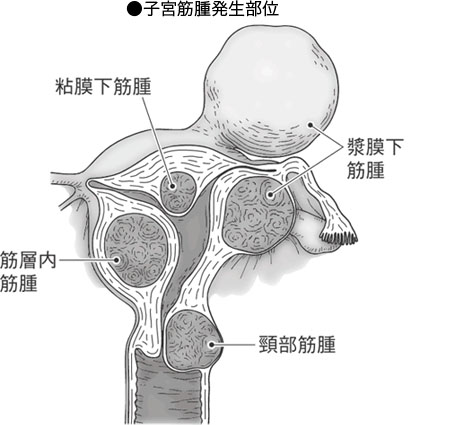
顕微鏡的な大きさのものから数十cmの大きさに達するものまであり、かたい球形のこぶが形成されます。こぶは1個から数個できるのが一般的です。筋腫の90%以上は子宮体部に発生し、残りは子宮頸(けい)部に発生します。筋腫の占拠部位により、内側の子宮内膜に向かって発育したものを粘膜下筋腫、筋層の中で発育したものを筋層内筋腫、子宮の外側に向かって発育したものを漿膜下(しょうまくか)筋腫と呼びます。
[原因]
子宮筋腫の発生起源についてはいまだ不明な点が多いのですが、現在、次のような仮説が提唱されています。すなわち、未分化な子宮平滑筋細胞が胎児期の分化の過程で種々の影響を受け、筋腫の芽となる細胞が子宮筋層内に多数発生し、思春期から増加してくる性ステロイドホルモンに反応して子宮筋腫に成長していくのではないかと考えられています。実際、初経(しょけい)が起こる前には子宮筋腫はみられず、閉経後には筋腫の発生はなく筋腫は縮小します。また、子宮筋腫にみられる遺伝子の変化が関係しているともいわれています。
[症状]
粘膜下筋腫や大きな筋層内筋腫の場合は、子宮内膜の面積が増大するほか、局所の子宮内膜にうっ血、壊死(えし)、潰瘍などが生じて月経の出血量がふえます。そのため、貧血を生じることがあり、動悸(どうき)・息切れなどの貧血症状で筋腫が発見されることも少なくありません。
筋腫のこぶが握りこぶし大以上になると、下腹部に腫瘤(りゅう)感や膨満(ぼうまん)感を自覚することがあります。
また、子宮腔(くう)の変形による月経血の排出障害、筋腫の変性・感染、漿膜下筋腫の茎(けい)部でのねじれなどにより、月経痛、ならびに月経時以外の下腹痛や腰痛を自覚することがあります。ときには、筋腫が腟(ちつ)の中にまで下がってきて、不正出血が続くことがあります。
これを筋腫分娩(きんしゅぶんべん)といい、筋腫のこぶが子宮から分娩して出てきたかたちになります。筋腫が巨大になり、骨盤内を占めるようになると、神経を圧迫して腰痛を起こしたり、膀胱(ぼうこう)や尿管を圧迫して排尿障害・水腎症を起こしたりすることがあります。
さらに、骨盤内血管を圧迫して、下肢に浮腫や静脈瘤をきたすこともあります。
子宮筋腫は、不妊症や流産・早産の原因になることがあります。それは、筋腫があるため子宮内膜への血流が不十分になり、また内腔のかたちが変化するからであると考えられています。特に粘膜下筋腫の場合が問題になります。
[診断]
内診と超音波(エコー)検査で診断がつきますが、卵巣腫瘍、子宮腺筋症、子宮肉腫と鑑別する必要のあるときは、MRI(磁気共鳴画像法)検査の追加により精度の高い診断が可能となります。粘膜下筋腫が疑われる場合は、子宮鏡検査が確定診断に有用です。非常にまれではありますが、子宮筋腫とみなされていた子宮の腫瘍が急激に大きくなったり、閉経後に子宮筋腫や子宮が大きくなったりしたときには、悪性の子宮肉腫が疑われますので注意が肝要です。
[治療]
子宮筋腫はすべて治療が必要になるわけではなく、治療対象になるのは全症例の10%程度とされています。自他覚症状が強い場合、悪性が否定できない場合、不妊の原因と考えられる場合、分娩障害が予測される場合などが手術の適応となります。実際には、年齢、症状の程度、妊娠の希望の有無など、さまざまな条件を考慮して治療の必要性や方法を決定します。
子どもを望む場合は、筋腫部分のみを摘出する子宮筋腫核出術がおこなわれます。再発することもあるので、手術後3~6カ月以降であれば早期に妊娠を計画するのがよいでしょう。また、子どもを望まない40歳以上であれば、通常は子宮すべてを摘出する単純子宮全摘術がおこなわれます。子宮の大きさによっては、腟式に子宮全摘がおこなえます。最近は、腹式・腟式手術以外に、ロボットや腹腔(ふくくう)鏡、子宮鏡を用いた内視鏡下手術もおこなわれるようになりました。
薬物療法としては、卵巣機能を抑制し血中エストロゲンのレベルを低下させ、擬似的に閉経後の状態にするホルモン療法(GnRHアナログ〈アゴニストおよびアンタゴニスト〉療法)があります。従来は注射剤か点鼻薬しかありませんでしたが、最近、内服のGnRHアンタゴニストが使えるようになりました。ただし、これらの薬剤は低エストロゲン環境をもたらし更年期障害様症状や骨量減少などの副作用をひき起こすので、原則として6カ月を超えて長期に使用することはできません。なお、子宮筋腫核出術前にもこの薬物療法を4~6カ月間おこないますが、この間に無月経となるので貧血は改善し、筋腫は縮小し、手術操作が容易になります。ただし、投与終了後手術を施行しないと、閉経に移行しないかぎり約6カ月で筋腫はもとの大きさに戻ります。
最近、一部でおこなわれている子宮動脈塞栓術は、X線透視下で経皮的に子宮動脈に挿入した細い管から血管を閉塞させる物質を注入し、血流を遮断することによって筋腫の縮小をはかる治療法です。この方法は経験が浅く、筋腫の変性による感染・痛みなどの重い副作用の発生も報告されており、将来の妊娠への影響など、検討すべき課題が多いのが現状です。
(執筆・監修:東京大学大学院医学系研究科 主任教授〔分子細胞生殖医学〕 大須賀 穣)
顕微鏡的な大きさのものから数十cmの大きさに達するものまであり、かたい球形のこぶが形成されます。こぶは1個から数個できるのが一般的です。筋腫の90%以上は子宮体部に発生し、残りは子宮頸(けい)部に発生します。筋腫の占拠部位により、内側の子宮内膜に向かって発育したものを粘膜下筋腫、筋層の中で発育したものを筋層内筋腫、子宮の外側に向かって発育したものを漿膜下(しょうまくか)筋腫と呼びます。

[原因]
子宮筋腫の発生起源についてはいまだ不明な点が多いのですが、現在、次のような仮説が提唱されています。すなわち、未分化な子宮平滑筋細胞が胎児期の分化の過程で種々の影響を受け、筋腫の芽となる細胞が子宮筋層内に多数発生し、思春期から増加してくる性ステロイドホルモンに反応して子宮筋腫に成長していくのではないかと考えられています。実際、初経(しょけい)が起こる前には子宮筋腫はみられず、閉経後には筋腫の発生はなく筋腫は縮小します。また、子宮筋腫にみられる遺伝子の変化が関係しているともいわれています。
[症状]
粘膜下筋腫や大きな筋層内筋腫の場合は、子宮内膜の面積が増大するほか、局所の子宮内膜にうっ血、壊死(えし)、潰瘍などが生じて月経の出血量がふえます。そのため、貧血を生じることがあり、動悸(どうき)・息切れなどの貧血症状で筋腫が発見されることも少なくありません。
筋腫のこぶが握りこぶし大以上になると、下腹部に腫瘤(りゅう)感や膨満(ぼうまん)感を自覚することがあります。
また、子宮腔(くう)の変形による月経血の排出障害、筋腫の変性・感染、漿膜下筋腫の茎(けい)部でのねじれなどにより、月経痛、ならびに月経時以外の下腹痛や腰痛を自覚することがあります。ときには、筋腫が腟(ちつ)の中にまで下がってきて、不正出血が続くことがあります。
これを筋腫分娩(きんしゅぶんべん)といい、筋腫のこぶが子宮から分娩して出てきたかたちになります。筋腫が巨大になり、骨盤内を占めるようになると、神経を圧迫して腰痛を起こしたり、膀胱(ぼうこう)や尿管を圧迫して排尿障害・水腎症を起こしたりすることがあります。
さらに、骨盤内血管を圧迫して、下肢に浮腫や静脈瘤をきたすこともあります。
子宮筋腫は、不妊症や流産・早産の原因になることがあります。それは、筋腫があるため子宮内膜への血流が不十分になり、また内腔のかたちが変化するからであると考えられています。特に粘膜下筋腫の場合が問題になります。
[診断]
内診と超音波(エコー)検査で診断がつきますが、卵巣腫瘍、子宮腺筋症、子宮肉腫と鑑別する必要のあるときは、MRI(磁気共鳴画像法)検査の追加により精度の高い診断が可能となります。粘膜下筋腫が疑われる場合は、子宮鏡検査が確定診断に有用です。非常にまれではありますが、子宮筋腫とみなされていた子宮の腫瘍が急激に大きくなったり、閉経後に子宮筋腫や子宮が大きくなったりしたときには、悪性の子宮肉腫が疑われますので注意が肝要です。
[治療]
子宮筋腫はすべて治療が必要になるわけではなく、治療対象になるのは全症例の10%程度とされています。自他覚症状が強い場合、悪性が否定できない場合、不妊の原因と考えられる場合、分娩障害が予測される場合などが手術の適応となります。実際には、年齢、症状の程度、妊娠の希望の有無など、さまざまな条件を考慮して治療の必要性や方法を決定します。
子どもを望む場合は、筋腫部分のみを摘出する子宮筋腫核出術がおこなわれます。再発することもあるので、手術後3~6カ月以降であれば早期に妊娠を計画するのがよいでしょう。また、子どもを望まない40歳以上であれば、通常は子宮すべてを摘出する単純子宮全摘術がおこなわれます。子宮の大きさによっては、腟式に子宮全摘がおこなえます。最近は、腹式・腟式手術以外に、ロボットや腹腔(ふくくう)鏡、子宮鏡を用いた内視鏡下手術もおこなわれるようになりました。
薬物療法としては、卵巣機能を抑制し血中エストロゲンのレベルを低下させ、擬似的に閉経後の状態にするホルモン療法(GnRHアナログ〈アゴニストおよびアンタゴニスト〉療法)があります。従来は注射剤か点鼻薬しかありませんでしたが、最近、内服のGnRHアンタゴニストが使えるようになりました。ただし、これらの薬剤は低エストロゲン環境をもたらし更年期障害様症状や骨量減少などの副作用をひき起こすので、原則として6カ月を超えて長期に使用することはできません。なお、子宮筋腫核出術前にもこの薬物療法を4~6カ月間おこないますが、この間に無月経となるので貧血は改善し、筋腫は縮小し、手術操作が容易になります。ただし、投与終了後手術を施行しないと、閉経に移行しないかぎり約6カ月で筋腫はもとの大きさに戻ります。
最近、一部でおこなわれている子宮動脈塞栓術は、X線透視下で経皮的に子宮動脈に挿入した細い管から血管を閉塞させる物質を注入し、血流を遮断することによって筋腫の縮小をはかる治療法です。この方法は経験が浅く、筋腫の変性による感染・痛みなどの重い副作用の発生も報告されており、将来の妊娠への影響など、検討すべき課題が多いのが現状です。
(執筆・監修:東京大学大学院医学系研究科 主任教授〔分子細胞生殖医学〕 大須賀 穣)
他の病気について調べる
関連トピックス
-
女性医師のキャリア 2024/12/12 05:00
政治と医療の現場から女性支援 性暴力、福祉政策に挑む
-
インタビュー 2024/05/21 05:00
世界に遅れる日本の人工妊娠中絶 ~かかりつけ医持とう~
-
治療・予防 2023/11/25 05:00
出産後の月経の不調 ~婦人科に相談を(日本赤十字社医療センター 笠井靖代部長)~
-
治療・予防 2023/11/20 05:00
子宮筋腫のカテーテル治療「UAE」 ~生活に合わせた治療の選択肢を(大阪医科薬科大学病院 大須賀慶悟教授)~
-
女性医師のキャリア 2023/03/07 05:00
自己犠牲をやめたら人生が好転 ~女性医師が伝えたい幸せの法則~
