一般的な中毒の診療の原則

医療機関では図に示すような手順で診療を進めます。
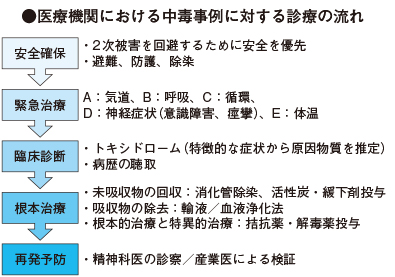
1.安全の確保と除染
中毒事例は、原因物質によっては、現場では傷病者以外の家族や搬送に携わる救急隊が、また、医療機関搬入後では初療に携わる医療者が、中毒物質の曝露(ばくろ)・2次被害をこうむる危険性があります。
自殺の手段として一時多く用いられた硫化水素や、農薬などは、2次被害の危険性が高く、現場における適切な換気、接触予防策などが重要です。家庭で、万が一異臭がするような事例では、むやみに近づかず、警察や消防などの専門機関の指示に従うことが重要です。
2.緊急治療
医療機関では、原因にかかわらず、まずは気道、呼吸、循環、意識、体温といった、いわゆるバイタルサインといわれる生命徴候の評価と、バイタルサインを安定化させる処置が優先されます。この場合、状態によっては、気管挿管や人工呼吸管理が必要になることがあります。
3.臨床診断
バイタルサインが評価され、生命徴候の安定化が確認されれば、身体所見、病状経過、血液生化学検査所見などから、総合的に中毒の原因物質の特定と専門的治療が開始されます。このときに、家庭内で生じた事例であれば、中毒物質を特定するための下記の情報を、できるだけ正確に医療機関に提供することが重要になります。
4.根本的治療と特異的拮抗薬の使用
医療機関では、バイタルサインを安定させ、中毒原因物質がある程度特定されれば、その毒性物質の吸収の阻害、排泄(はいせつ)の促進に加えて、その毒性物質の効果を減弱化、あるいは、無毒化する拮抗物質・解毒薬があれば、その使用を開始します。
一酸化炭素中毒に対する高濃度酸素吸入や、有機リン系殺虫剤中毒に対する硫酸アトロピン・PAMの投与が、これに相当します。摂取時間によっては、胃洗浄や活性炭・緩下剤の投与がなされます。また、輸液負荷や場合によっては、血液透析にて原因物質の排泄を促進させます。
これらの治療はすべての原因物質に有効なのではなく、原因物質の種類や、摂取時間との関係によっては、逆に悪化させる危険性もあるため、やはり医療機関に提供される摂取状況の詳細な情報が、重要になります。
5.再発の予防
中毒事例は、自損行為の手段として用いられたり、なかには職場環境に起因する労災として、生じたりすることがあります。したがって特に自損症例では、精神科医の診察による再発危険性の評価と、治療介入の必要性があれば、専門的に実施する必要があります。

1.安全の確保と除染
中毒事例は、原因物質によっては、現場では傷病者以外の家族や搬送に携わる救急隊が、また、医療機関搬入後では初療に携わる医療者が、中毒物質の曝露(ばくろ)・2次被害をこうむる危険性があります。
自殺の手段として一時多く用いられた硫化水素や、農薬などは、2次被害の危険性が高く、現場における適切な換気、接触予防策などが重要です。家庭で、万が一異臭がするような事例では、むやみに近づかず、警察や消防などの専門機関の指示に従うことが重要です。
2.緊急治療
医療機関では、原因にかかわらず、まずは気道、呼吸、循環、意識、体温といった、いわゆるバイタルサインといわれる生命徴候の評価と、バイタルサインを安定化させる処置が優先されます。この場合、状態によっては、気管挿管や人工呼吸管理が必要になることがあります。
3.臨床診断
バイタルサインが評価され、生命徴候の安定化が確認されれば、身体所見、病状経過、血液生化学検査所見などから、総合的に中毒の原因物質の特定と専門的治療が開始されます。このときに、家庭内で生じた事例であれば、中毒物質を特定するための下記の情報を、できるだけ正確に医療機関に提供することが重要になります。
| ・何を飲んだのか(薬品名、商品名、購入・入手先など) ・いつ飲んだのか ・どれくらい飲んだのか ・どのように摂取したのか(飲んだ、吸入した、皮膚についた、など) ・まわりに同様の症状を呈する傷病者がいないか |
4.根本的治療と特異的拮抗薬の使用
医療機関では、バイタルサインを安定させ、中毒原因物質がある程度特定されれば、その毒性物質の吸収の阻害、排泄(はいせつ)の促進に加えて、その毒性物質の効果を減弱化、あるいは、無毒化する拮抗物質・解毒薬があれば、その使用を開始します。
一酸化炭素中毒に対する高濃度酸素吸入や、有機リン系殺虫剤中毒に対する硫酸アトロピン・PAMの投与が、これに相当します。摂取時間によっては、胃洗浄や活性炭・緩下剤の投与がなされます。また、輸液負荷や場合によっては、血液透析にて原因物質の排泄を促進させます。
これらの治療はすべての原因物質に有効なのではなく、原因物質の種類や、摂取時間との関係によっては、逆に悪化させる危険性もあるため、やはり医療機関に提供される摂取状況の詳細な情報が、重要になります。
5.再発の予防
中毒事例は、自損行為の手段として用いられたり、なかには職場環境に起因する労災として、生じたりすることがあります。したがって特に自損症例では、精神科医の診察による再発危険性の評価と、治療介入の必要性があれば、専門的に実施する必要があります。
(執筆・監修:筑波大学附属病院救急・集中治療科 教授 井上 貴昭)
他の病気について調べる
- 病名から医師を探す「ドクターズガイド」はこちら »
- 総合診療科に所属する医師はこちら »
- 救急医療科に所属する医師はこちら »
- 消化器科に所属する医師はこちら »
- 感染症科に所属する医師はこちら »
- 神経科に所属する医師はこちら »
- 精神科に所属する医師はこちら »
- 呼吸器科に所属する医師はこちら »
- 呼吸器外科に所属する医師はこちら »
- 皮膚科に所属する医師はこちら »





















