閉塞型睡眠時無呼吸症

いびきをかくという人は多くみられます。同部屋で就寝の家族などから「いびきがうるさくて寝られなかった」と苦情を受けるだけでなく、「急にいびきがとまって息をしなくなったから、心配でよほど起こそうかと思った」というような指摘を受ける方もいます。また、寝るとなんだか息苦しくてよく目覚めてしまう、といったことを自覚している人もいます。これらの症状を持たれる方は「睡眠時無呼吸症」の可能性があります。睡眠時無呼吸症にも種類がありますが、圧倒的に多いのは、おもに上気道の問題により起こる閉塞型睡眠時無呼吸症です。これは、呼吸の障害と睡眠障害がともにみとめられる病気です。いびきの原因については、十分に解明されていない部分もあるのですが、肥満や顔面骨格のかたちにより、上気道が狭い状態にあって、それに扁桃腺(へんとうせん)の肥大や口蓋垂(こうがいすい)の過長などが加わって発症すると考えられています。日本人は欧米人に比べ、あごが小さい方が多い傾向にあるといわれています。そのため、肥満の程度が軽くてもいびきをかきやすく、あわせて睡眠時の呼吸障害を起こす可能性が高いと考えられています。
程度による差はありますが睡眠時の呼吸障害があると、ゆっくり、ぐっすり眠れない日々が毎日続くことになります。その結果、日中に眠気を感じたり、集中力が下がって仕事の効率が低下したり、交通事故の原因になることもあります。さらに、高血圧症など多くの生活習慣病との関連についても注目されています。また、これらが小児期に発症すると、発達障害や学習障害とも関連することが報告されています。
[治療]
閉塞型睡眠時無呼吸症に対する治療法には、大きく分けて手術療法と非手術療法があります。どちらにしても基本的には狭くなった気道をひろげて、呼吸を安定させることを目的とした治療法です。
手術療法には、上気道を狭くする原因となる余分な軟部組織(舌や扁桃、口蓋垂など)を取り除く手術や、骨格を前方に移動させて気道をひろげる手術(上下顎〈じょうかがく〉前方移動術、オトガイ舌筋・舌骨筋前方移動術)、舌下神経電気刺激療法などがあります。
いっぽう、非手術療法では睡眠時に鼻から持続的に空気を送り込む装置(経鼻式持続陽圧装置〈CPAP〉)を用いる方法が広くおこなわれています。この治療法は、睡眠時の呼吸障害を評価した際に、一定の基準値よりわるい値を示す患者(1時間に20回以上の無呼吸・低呼吸がみられる人)については健康保険の適用を受けており、有効性が確認されています。
しかし、この基準にあてはまらないものの自覚症状や合併症のある人や、基準にあてはまったとしても使用ができない人(のどがかわく感じがしてどうしても慣れないなど)、出張や旅行などで装置の使用が困難な状況の人などには、別の非手術療法として、口腔(こうくう)内装置があります。口腔内装置は呼吸障害を伴うような重度な先天的骨格異常症に対する呼吸補助装置として開発された歴史の古いものです。いくつかのタイプはありますが、基本的には下あごを前方に引き出し開口を防ぐことにより、軟口蓋や舌も前に誘導されて(つまり舌の付け根が前にくる)、気道がひろがるという仕組みのものです。
口腔内装置自体は下あごを突き出した状態にしてつくった、いわゆる「マウスピース」で、持ち運びや取り外しも容易なものです。この装置を支えるのは、歯です。そのため、健康な歯があることが使用の第一条件ともいえます。もちろん、まったく副作用がないわけではなく、顎関節の痛みや歯のぐらつき、かみ合わせのずれ、治療した冠の脱落といったことが起きる可能性があります。装着にあたっては、口の状態の十分な評価を必要とし、装着後も定期健診が必要となります。
わが国においては、2004年から、この口腔内装置を用いた治療法が健康保険適用となりました。CPAPとの併用で、送り込む空気の量を減らすことができる可能性があるなど、さまざまな応用が期待されます。呼吸状態の事前の評価と、装着後の定期的な評価をおこなうことで、有効・無効の確認をすることが重要です。いずれにしても、口腔外科や呼吸器内科、耳鼻咽喉科などの専門医を受診することが必要です。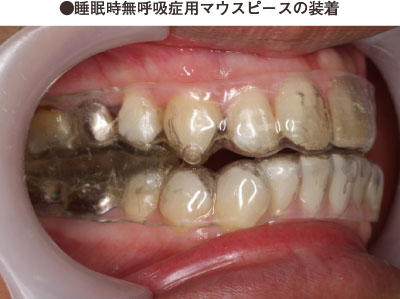
(執筆・監修:東京大学 名誉教授/JR東京総合病院 名誉院長 髙戸 毅)
(執筆・監修:自治医科大学附属さいたま医療センター 総合医学第2講座 教授〈歯科口腔外科学〉 森 良之)
(執筆・監修:田賀歯科医院 院長/JR東京総合病院 歯科口腔外科 田賀 仁)
程度による差はありますが睡眠時の呼吸障害があると、ゆっくり、ぐっすり眠れない日々が毎日続くことになります。その結果、日中に眠気を感じたり、集中力が下がって仕事の効率が低下したり、交通事故の原因になることもあります。さらに、高血圧症など多くの生活習慣病との関連についても注目されています。また、これらが小児期に発症すると、発達障害や学習障害とも関連することが報告されています。
[治療]
閉塞型睡眠時無呼吸症に対する治療法には、大きく分けて手術療法と非手術療法があります。どちらにしても基本的には狭くなった気道をひろげて、呼吸を安定させることを目的とした治療法です。
手術療法には、上気道を狭くする原因となる余分な軟部組織(舌や扁桃、口蓋垂など)を取り除く手術や、骨格を前方に移動させて気道をひろげる手術(上下顎〈じょうかがく〉前方移動術、オトガイ舌筋・舌骨筋前方移動術)、舌下神経電気刺激療法などがあります。
いっぽう、非手術療法では睡眠時に鼻から持続的に空気を送り込む装置(経鼻式持続陽圧装置〈CPAP〉)を用いる方法が広くおこなわれています。この治療法は、睡眠時の呼吸障害を評価した際に、一定の基準値よりわるい値を示す患者(1時間に20回以上の無呼吸・低呼吸がみられる人)については健康保険の適用を受けており、有効性が確認されています。
しかし、この基準にあてはまらないものの自覚症状や合併症のある人や、基準にあてはまったとしても使用ができない人(のどがかわく感じがしてどうしても慣れないなど)、出張や旅行などで装置の使用が困難な状況の人などには、別の非手術療法として、口腔(こうくう)内装置があります。口腔内装置は呼吸障害を伴うような重度な先天的骨格異常症に対する呼吸補助装置として開発された歴史の古いものです。いくつかのタイプはありますが、基本的には下あごを前方に引き出し開口を防ぐことにより、軟口蓋や舌も前に誘導されて(つまり舌の付け根が前にくる)、気道がひろがるという仕組みのものです。
口腔内装置自体は下あごを突き出した状態にしてつくった、いわゆる「マウスピース」で、持ち運びや取り外しも容易なものです。この装置を支えるのは、歯です。そのため、健康な歯があることが使用の第一条件ともいえます。もちろん、まったく副作用がないわけではなく、顎関節の痛みや歯のぐらつき、かみ合わせのずれ、治療した冠の脱落といったことが起きる可能性があります。装着にあたっては、口の状態の十分な評価を必要とし、装着後も定期健診が必要となります。
わが国においては、2004年から、この口腔内装置を用いた治療法が健康保険適用となりました。CPAPとの併用で、送り込む空気の量を減らすことができる可能性があるなど、さまざまな応用が期待されます。呼吸状態の事前の評価と、装着後の定期的な評価をおこなうことで、有効・無効の確認をすることが重要です。いずれにしても、口腔外科や呼吸器内科、耳鼻咽喉科などの専門医を受診することが必要です。

(執筆・監修:東京大学 名誉教授/JR東京総合病院 名誉院長 髙戸 毅)
(執筆・監修:自治医科大学附属さいたま医療センター 総合医学第2講座 教授〈歯科口腔外科学〉 森 良之)
(執筆・監修:田賀歯科医院 院長/JR東京総合病院 歯科口腔外科 田賀 仁)





















