■中毒とは
中毒とは、文字どおり『毒に中る(あたる)』ことです。体外からなんらかの毒性を有する物質が、とり込まれることにより、からだが保有する解毒能や代謝能などによって、対応できる範囲を超えたとき生体が異常を呈した状態のことをいいます。
われわれのからだは、体外から曝露(ばくろ)される、さまざまな物質に対して対応する能力をもちあわせていますが、その物質の量によっては、対応しきれずに、中毒症状をあらわします。したがって、通常量では、医学的効果がある医薬品をはじめ、食塩や水などの食料品でさえも、量によっては毒性を示します。農薬や化学薬品などでは、量によっては致死的になることもあります。
毒性学の父と呼ばれるパラケルススは、『すべてのものは毒であり、毒でないものなど存在しない。その服用量こそが毒であるか、そうでないかを決めるのだ』と称しました。すなわち、「服薬量が毒をつくる」ということです。
■毒の強弱とは
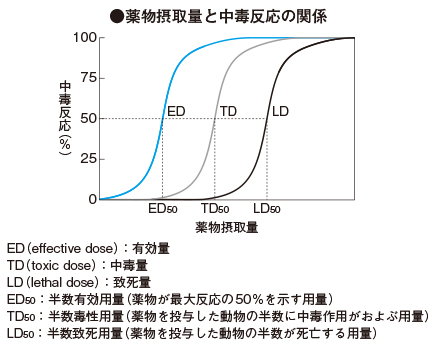
一般的に薬物は、その摂取量によって、なんの作用もあらわさない無効量、薬効作用を示す有効量(effective dose:ED)、なんらかの中毒症状を示す中毒量(toxic dose:TD)、そして致死的となる致死量(lethal dose:LD)が規定されています。このうち、ラットやマウスを用いて、半数の動物が死亡する量を半数致死量(LD
50)と称し、この値が小さいほど薬物の急性毒性が強いことを意味します。
食中毒の原因になるボツリヌス菌や、地下鉄サリン事件(1995年)で用いられたサリン、農薬のパラコートなどはこのLD
50がきわめて小さい毒といえます。
■中毒と診断するには
中毒の診療において医学的に重要なことは、中毒事例を中毒と疑うことです。病歴があきらかな場合はさることながら、集団発生性や通常の内因性疾患では、説明のつかない臨床症状などから、強く疑う必要があります。
過去には、和歌山毒入りカレー事件(1998年)が、当初食中毒を疑われたために、原因特定が遅れた事例など、問題になった事件もあります。家庭における事故では、飲んだ物質、量、正確な時間、臨床症状をしっかりと医療機関に伝えることが重要になります。
中毒は、中毒を疑うところから始まります。家庭でも通常の内科疾患と異なる症状や、家庭内・職場内の集団発生性がある場合などは、中毒を疑ってすみやかに、医療機関、保健所、警察などへの連絡が必要です。中毒患者さんの状態によっては、躊躇(ちゅうちょ)なく救急車を要請し、原因物質があきらかな場合は、それを持参することが重要です。いっぽう、特にガス中毒など、発見者や救助者が二次被害をこうむるものもあり、異臭がする場合などは、むやみに近づかないことも大事なことです。
中毒の見分けかた
(執筆・監修:筑波大学附属病院救急・集中治療科 教授 井上 貴昭)