「医」の最前線 新専門医制度について考える
外科医の働く環境整備が急務
~小寺泰弘医師インタビュー~ 第7回
◇世界に誇る大規模外科手術データベースの活用
外科志望の若い医師の減少や高齢医師の引退による外科医不足、医師の地域偏在は大きな社会問題になっている。まずは、どの地域の、どの施設で、どのような医療が行われているのか、国内の医療体制の現状をしっかりと把握することが急務である。10年に日本外科学会をはじめとする外科系領域の学会が組織化し、国内で行われるほぼ全ての外科手術の症例を登録する大規模なデータベース「National Clinical Database」(NCD)を世界に先駆けて構築した。
11年4月から各学会の専門医制度と連携し、NCDを使って専門医申請のための症例登録が行われている。現在、国内の該当領域手術の95%以上をカバー、世界に誇るビッグデータとなり、その可能性に注目が集まっている。NCDは個人情報なので、個々の外科医や施設の状況を一般に示すような目的では使用できないが、各施設の症例数や手術成績、専門医の手術数や経験年数などが一つのデータベースに集約されたことで、さまざまなデータ解析が可能になった。
「新専門医制度でも、このNCDの基盤を活用し、専門医の認定や更新を行う上で臨床実績の認証をスムーズかつ確実に行っています。地域別の専門医数と患者数を把握し、医療の質の評価もできるようになりました」専門医の適正配置のあり方についての検討も始まろうとしている。
◇外科医の仕事を軽減し、手術に専念できる環境整備を
国内の医師数は1982年の16万9752人から2018年の32万7210人(厚生労働省調査)と、36年間で2倍近くに増え、多くの診療科で医師数が増えたにもかかわらず、外科医の数は減っている。とりわけ若手外科医の減少が顕著だ。現在、主力となっている50代から60代の外科医がリタイアすると、近い将来、地域によっては必要な手術がすぐに受けられない事態が想定される。今後、外科医不足にはどのように対処すればよいのだろうか。
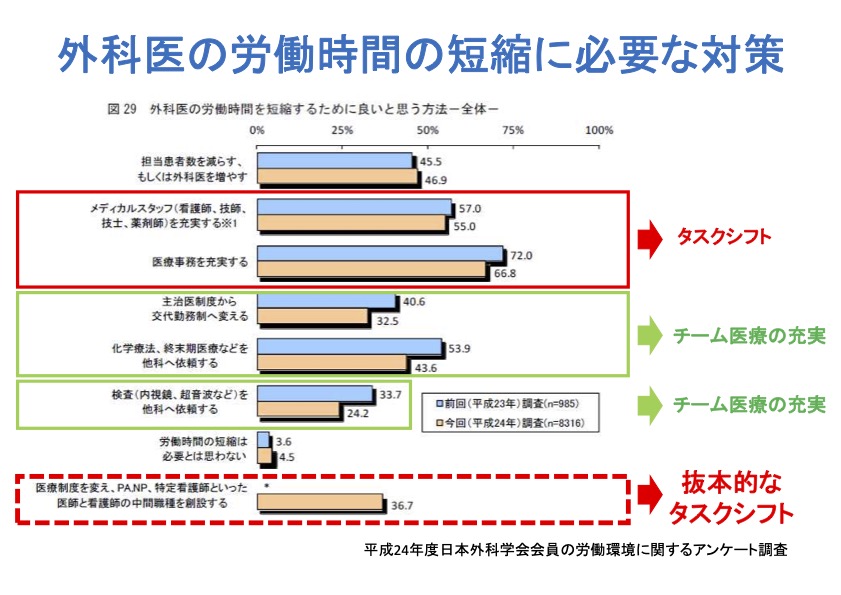
「外科医は仕事が多過ぎることが大きな課題となっています。外科医を増やすこともとても重要なのですが、まずは今の外科医から外科以外の仕事を軽減してあげることです。特に消化器外科医には、その病院で不足している診療科をカバーする業務が課せられるケースが多く、消化器の手術に専念できるのなら消化器外科医はかなり余ると思います」
「私の研修時代で言うと、本来は麻酔科医が行う、相当な数の全身麻酔をかけていましたし、医師が足りない場合に集中治療部でお手伝いをすることもよくありました。田舎の病院で整形外科医がいないときには、腰痛の患者さんも外科医が対応していました。消化器がんの場合、手術のみならず化学療法も外科医がやっていることが多いです。化学療法を受けるような患者さんには緩和ケアが必要で、これも本来であれば外科医が片手間でできるような容易な仕事ではありませんが、多くの病院では手術を担当した外科医が引き続き行っているという実情があります」
「毎年1,000人を大きく超える医師が外科に入らないと、働き方改革が可能な人数が確保できないとするDPCデータを基にした試算がありますが、外科医が手術に強く関連した業務に専念できないのであれば、この試算も真実味を帯びてくると思います」
※同
◇働き方改革で外科医の仕事を変えていく
「働き方改革では、これまでのように呼び出されたらいつでも病院に急行するような勤務は不可能です。その代わり宿直医などが主治医以外の患者さんをしっかりと診てカバーしないといけませんが、これまでのように主治医がべったり1人の患者さんに寄り添うスタイルは持続可能とは言えません。とはいえ、いきなり業務をこれまでとは正反対の方向に切り替えて割り切って生きていくのも患者さんにとってはつらいことだと思います。手術をした患者さんが再発して入院した場合に業務の間に顔を出したりするような側面は、わが国の医療には残されていてもよいのかもしれません」
「今は外科以外の医療技術もレベルがどんどん上がっています。化学療法も痛みを取る緩和ケアも薬が増えて複雑になり、薬だけでなく患者さんに向き合って精神的に楽にしてあげるテクニックも進歩しています。私には十分な教育はできませんが、これらの知識や技術は、がんの患者を診るためには非常に大切なことです。こうした医療を外科医がきちんと提供するためには、知識のある専門家の指導や支援の元で行うことができれば随分負担が軽減されます。もちろん、最終的に外科以外の仕事は専門の方にお願いできるのが理想ですが、多くの地域ではなかなかそういう体制が整っていないのが現状です」
◇外科医が手術に専念できる環境整備を
「外科医のハードワークを解消し、外科本来の仕事がしっかりできる環境づくりをする。そうすることで1人の医師が行う手術数が増え、手術の腕が上がります。この方が外科以外の仕事で忙しい外科医をどんどん増やすよりも効率よく質の高い医療を提供できますので、外科医にとっても患者さんにとっても幸せなのではないかと思います。ただし、現在の診療体制は長い歴史を経てつくりあげてきたものなので、外科医があしたからいきなり全て手を引いて『手術だけしかしません』ということになったら大変なことになります。医療者や患者さんの意識改革を行い、少しずつでも変えていかないといけないと思っています」(了)
- 1
- 2
(2021/11/24 05:00)
【関連記事】