こちら診察室 進歩する人工関節
関節の痛みが動きにくさに
~人工関節置換で生活の質の改善~ 第2回
関節の痛みがあるからといって、すぐに関節の置換手術を行うとは限りません。最初は痛みの強さを評価しながら、足腰などの筋力を強化するリハビリテーションを中心とする保存療法と呼ばれる治療を続けていきます。この段階で症状が改善する人も少なくありません。
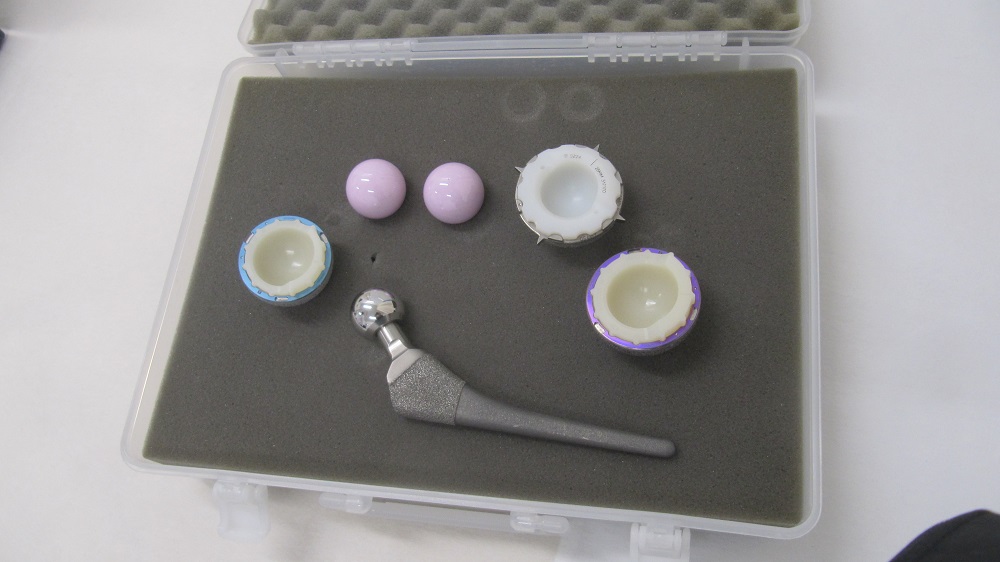
人工股関節
◇関節置換への準備
このような温存療法で痛みが耐えられなくなってきた段階で、初めて人工関節の導入を検討します。この際には、同年代の友人と一緒に旅行に出掛けて一緒に活動できるかなど、日常生活に支障が生じていないかどうかが一つの評価基準となります。X線撮影を通して関節の摩耗の度合いや場所を割り出していきます。近年は、CTやMRIを使って人工関節を置換する際の精密な角度や位置についても情報を得るようになっています。
手術数としては膝関節と股関節が中心で、それぞれ年7万~10万件ですが、他にもリウマチで変形した指の関節や肘から肩、足首などにも対象が広がっています、ただ、これらの部位での置換手術はまだどこの病院でも受けられるというほど普及はしていません。
◇実際の手術は
入院して即手術ということにはなりません。対象が高齢の人が多いこともあり、血圧や循環器(心臓)の機能などの全身チェックや手術後のリハビリに耐えられるかなどの検査を2~3日間の検査入院で行い、手術ができるか否か判断します。
手術が可能と判断できれば、日を改めて入院して手術となります。ここで細菌などが患部に入ってしまうと手術後に感染症を誘発してしまうので、衛生管理には特に注意が必要です。手術自体の時間は膝で1時間、股関節で40~45分間前後です。
手術後の後遺症で問題なのが、前にも取り上げた患部の感染症です。関節の中は細菌が繁殖しやすく、術中に患部が汚染されると大変です。発生率は低いのですが、中には再度切開して人工関節を入れ替える必要が生じる場合もあります。また、抵抗力が弱く、血液を通して細菌が広がる敗血症になったりしてしまうこともあるので、油断できません。

人工股関節の摩耗具合を示す模型
◇手術後は
どの部位での置換でもリハビリが重要です。歩行の改善、そのための膝や脚の筋力の回復から、着替えやトイレ、入浴などが自力でできるようになることが一般的な目標になります。期間は短くても入院で2週間程度、その後も通院や通所のリハビリを続けることが望まれます。
ここまで時間と手数を説明すると、「左右の関節を1回の手術で同時に置換したい」という人が出てきます。実際、置換手術ができる医療機関の地域的偏在があった時代は、「東京の病院に上京して1回の手術で」という例もありました。しかし、手術時の身体的負担が大きいことや心臓への負担が増すこと、リハビリが長期化せざる得ないことから、できるだけ片方ずつの手術を勧めています。
◇アフターフォロー
無事に手術が終わっても治療は続きます。感染症の危険もあるので、退院後1カ月、3カ月、6カ月の段階で受診してもらい、感染症の兆しのチェックはもちろん、患部の違和感の有無など予後のフォローをしなければならないからです。
一応、術後1年で安定と判断します。その後も、できれば半年に1回程度は、かかりつけの整形外科医を受診して状況を確認してもらい、異常があれば手術を受けた医療機関に再度紹介してもらってください。(了)

山本謙吾(やまもと・けんご) 東京医科大学病院整形外科主任教授、同大学病院院長。日本専門医機構認定整形外科専門医、日本整形外科学会脊椎脊髄病医、日本整形外科学会認定運動器リハビリテーション医、日本人工関節学会認定医。1983年東京医科大学卒業、98~99年米ロマリンダ大学留学、2004年東京医科大学整形外科学教室主任教授、10年東京医科大学病院リハビリテーションセンター部長兼任。
(2024/04/04 05:00)
【関連記事】





















