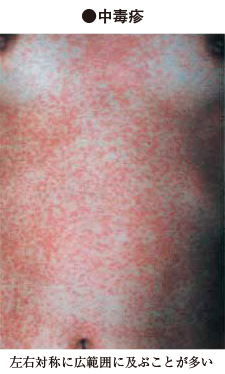
中毒性の皮膚病(中毒疹、薬疹)

食物、薬など、外から体内に入ったもののほかに、体内で発生した毒素(たとえば、内臓病変、月経、妊娠に伴ってできたもの)によって起こってくる皮膚の病気を総称して、“中毒疹”と呼んでいます。
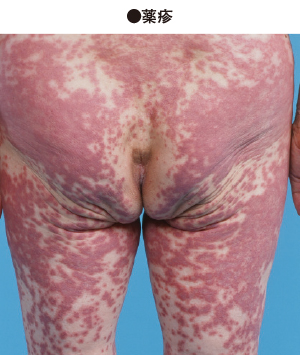
このうち、薬によるものは“薬疹”で、ほとんどすべての薬品がその原因になる可能性があります。特に解熱薬、抗てんかん薬、睡眠薬をはじめ、ペニシリンやそのほかの抗生物質、血圧降下薬、向精神薬、脳代謝改善薬や循環器用薬によるものが多くみられます。近年、高齢者を中心に多種の薬剤を内服している人が多く、薬疹の頻度が高まっています。薬をのみ始めてから1~2週間、あるいは1~3カ月、時には半年、1年くらい経ってから薬疹が出ることがあります。
薬疹は湿疹(しっしん)や苔癬(たいせん)、水疱(すいほう)やじんましんなど、いろいろな皮膚病変を示します。したがって、発疹(ほっしん)のかたちより、むしろ薬をのんでいるかどうか(薬剤歴)、薬をのみ始めてどれくらいして皮膚症状が出てきたか(経過)が薬疹を考える際に重要です。

中毒疹の誘因としては、肝臓、胃腸、腎臓の障害があり、月経前1週間は、ほかの時期よりも起こりやすく、食物中毒では、腹痛、下痢、または便秘を伴っています。細菌やウイルス感染症に伴って全身にでる皮膚病変も広い意味で中毒疹に含まれます。溶連菌感染症、麻疹(はしか)、風疹(三日ばしか)などの皮膚病変がそれです。皮膚症状の有無、あるいはその性状が病気の診断に役立ちます。
特定の原因に決まった発疹のかたちがあるわけではなく、そのかたちはいろいろです。一般にかゆみが強く、左右対称性にあらわれるのが特徴です。アレルギーが原因と考えられるものもあります。薬剤によっては内服のたびに特定の部位(口の周りや四肢、陰部など)だけにくり返し出る薬疹もあります(固定薬疹〈こていやくしん〉)。固定薬疹は鎮痛薬(痛み止め)などで起こり、紅紫色の発疹でしばしばピリピリ感を伴います。薬との関係を気づかないことも多く、注意が必要です。薬疹にはおもな発疹の形で、紅斑丘疹型(紅斑と丘疹が多発する)、湿疹型(湿疹と同じような皮膚病変が多発する)、紅皮症型(全身が紅くなる)、多形紅斑型(浮腫を伴う紅斑が多発する)、皮膚粘膜眼症候群型(スティーブンス・ジョンソン症候群:粘膜や眼もおかされる重症型)、中毒性表皮壊死症型(前述の重症型がさらに悪化・拡大して水疱〈すいほう〉ができ、皮膚がずるむけになる最重症型)、固定薬疹型、扁平苔癬型、光線過敏症型(薬剤内服に光線照射が加わって症状が出る)などに分けられ、数多くの病型があります。
[治療]
1.薬、食物、そのほか原因がはっきりしているものでは、それを避けます。一度中毒疹を起こしたもの、ことに薬では、これを二度ととらないようにします。中毒疹は、くり返すごとに悪化するものです。
2.同時に、中毒症状やアレルギー症状に対処します。抗中毒・アレルギー治療薬、ぶどう糖、ビタミンCなどの静脈注射をします。
3.肝臓、胃腸、腎臓の障害があるときには、これを改善します。
4.範囲が広く急性症状が強い場合には、入院して副腎皮質ステロイドを内服、注射、血漿(けっしょう)交換などで治療します。
5.皮膚病変の型に応じて外用治療をおこないます。
■薬剤性過敏症候群
特定の薬(特に抗けいれん薬)などを内服して薬疹が生じると重症化したり、症状が長く続くことがあります。これは、これらの薬によって体内に潜んでいるヘルペスウイルスの一種が活性化されて活動するために起こります。薬剤とウイルスが協同して強い過敏症状を起こしてくるものです。多くは入院して検査、治療が必要です。

このうち、薬によるものは“薬疹”で、ほとんどすべての薬品がその原因になる可能性があります。特に解熱薬、抗てんかん薬、睡眠薬をはじめ、ペニシリンやそのほかの抗生物質、血圧降下薬、向精神薬、脳代謝改善薬や循環器用薬によるものが多くみられます。近年、高齢者を中心に多種の薬剤を内服している人が多く、薬疹の頻度が高まっています。薬をのみ始めてから1~2週間、あるいは1~3カ月、時には半年、1年くらい経ってから薬疹が出ることがあります。
薬疹は湿疹(しっしん)や苔癬(たいせん)、水疱(すいほう)やじんましんなど、いろいろな皮膚病変を示します。したがって、発疹(ほっしん)のかたちより、むしろ薬をのんでいるかどうか(薬剤歴)、薬をのみ始めてどれくらいして皮膚症状が出てきたか(経過)が薬疹を考える際に重要です。


中毒疹の誘因としては、肝臓、胃腸、腎臓の障害があり、月経前1週間は、ほかの時期よりも起こりやすく、食物中毒では、腹痛、下痢、または便秘を伴っています。細菌やウイルス感染症に伴って全身にでる皮膚病変も広い意味で中毒疹に含まれます。溶連菌感染症、麻疹(はしか)、風疹(三日ばしか)などの皮膚病変がそれです。皮膚症状の有無、あるいはその性状が病気の診断に役立ちます。
特定の原因に決まった発疹のかたちがあるわけではなく、そのかたちはいろいろです。一般にかゆみが強く、左右対称性にあらわれるのが特徴です。アレルギーが原因と考えられるものもあります。薬剤によっては内服のたびに特定の部位(口の周りや四肢、陰部など)だけにくり返し出る薬疹もあります(固定薬疹〈こていやくしん〉)。固定薬疹は鎮痛薬(痛み止め)などで起こり、紅紫色の発疹でしばしばピリピリ感を伴います。薬との関係を気づかないことも多く、注意が必要です。薬疹にはおもな発疹の形で、紅斑丘疹型(紅斑と丘疹が多発する)、湿疹型(湿疹と同じような皮膚病変が多発する)、紅皮症型(全身が紅くなる)、多形紅斑型(浮腫を伴う紅斑が多発する)、皮膚粘膜眼症候群型(スティーブンス・ジョンソン症候群:粘膜や眼もおかされる重症型)、中毒性表皮壊死症型(前述の重症型がさらに悪化・拡大して水疱〈すいほう〉ができ、皮膚がずるむけになる最重症型)、固定薬疹型、扁平苔癬型、光線過敏症型(薬剤内服に光線照射が加わって症状が出る)などに分けられ、数多くの病型があります。
[治療]
1.薬、食物、そのほか原因がはっきりしているものでは、それを避けます。一度中毒疹を起こしたもの、ことに薬では、これを二度ととらないようにします。中毒疹は、くり返すごとに悪化するものです。
2.同時に、中毒症状やアレルギー症状に対処します。抗中毒・アレルギー治療薬、ぶどう糖、ビタミンCなどの静脈注射をします。
3.肝臓、胃腸、腎臓の障害があるときには、これを改善します。
4.範囲が広く急性症状が強い場合には、入院して副腎皮質ステロイドを内服、注射、血漿(けっしょう)交換などで治療します。
5.皮膚病変の型に応じて外用治療をおこないます。
■薬剤性過敏症候群
特定の薬(特に抗けいれん薬)などを内服して薬疹が生じると重症化したり、症状が長く続くことがあります。これは、これらの薬によって体内に潜んでいるヘルペスウイルスの一種が活性化されて活動するために起こります。薬剤とウイルスが協同して強い過敏症状を起こしてくるものです。多くは入院して検査、治療が必要です。
(執筆・監修:柏ひふ科 院長/筑波大学 名誉教授 大塚 藤男)





















