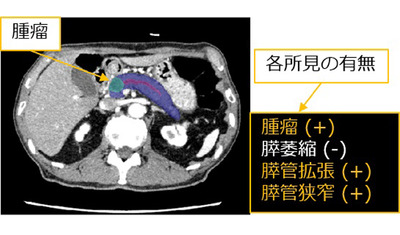
「医」の最前線 AIと医療が出合うとき
なぜ医療ドメインへの進出は難しいのか?
~医療AI開発と事業展開を阻むもの~ (岡本将輝・ハーバード大学医学部講師)【第5回】
大企業を含め、テック企業が医療領域への参入を始めたとき、その多くが早々に「領域特有の困難」を自覚する。市場規模の大きさは常に潜在的プレーヤーにとって魅力となり続けるが、同時に避けることのできない複数の壁があり、舞台への進出と拡大を阻害する。特定課題に対する医療AIの構築自体は必ずしも普遍的な医療の知識、構造理解を必要としないため、2010年代以降、「AIで解決可能な医療の単一トピック」に焦点を当てたテック企業による事業展開の動きが世界的に加速した。

中国・深圳のオフィスビルに設置されたAI感染防止モニター=EPA時事
人々の生活に浸透するまでに成功した医療AI事例としては、デジタルヘルス分野のパイオニアとして知られ、AIチャットボットによる診断サービスでユニコーン化した英Babylon Healthが好例として挙げられる。同社は英国民保健サービス(NHS)との提携によって、強固な成長基盤を手に入れたことが飛躍のキーとなった。実際、同AIによる病状評価と診療支援によって、英国における医療機関受診者数の大幅な抑制や患者の予約待ち時間の有意な短縮に寄与するなど、多大なインパクトを与え続けている。
ただし、22年現在、臨床現場であれ日常生活であれ、高度に有効性が認められて広く利用可能であり、商業的にも成功を収めた医療AIシステムは、やはり限定的と言わざるを得ない。医療には特有の世界観があり、Google Healthが数年で幕引きを図ったことにも理由があるだろう。今回は「テック企業が医療に参入する際の壁」に注目し、医療AI開発とその事業展開の側面から領域固有のピットフォールを見ていきたい。
◇一貫性が無く、サイロ化した医療データ
医療AI開発の根幹となるのはモデルトレーニングに用いる「データ」である。医療機関には、診察・診断・検査・処方などの医療プロセスに関連した各種データ群に加え、多様な患者背景情報が集積している。これらの一部を用いて開発を進めるのが主要なアプローチとなるが、医療データはおしなべてその「品質」が低い。機関ごとはもとより、同一機関の部門ごとにおいてさえ異なるシステムが導入され、データ管理がそれぞれに独立するなど、サイロ化している。データの取得精度は当然ばらつくとともに、伝統的にデータの分析的利用を前提とした情報取得ではなかったために、データ品質向上や管理フロー改善へのモチベーション自体が無いことも少なくない。さらに、医療現場のデータの多くは画像やPDF、フリーテキストなど、非構造化データで占められている。近年では、研究開発におけるデータの利活用を見据えた「医療情報の標準化」が強く叫ばれるようになり、これは日本でも例外ではないが、一貫したデータ管理と安定したデータ品質が実現されるのは現実的には遠い先となるだろう。
◇非効率を受容する医療現場
市場規模とともに、医療領域が参入企業にとって魅力的であるもう一つの理由が「明らかな非効率や無駄が散在」している点にある。わずかな観察とヒアリングからでさえ、改善の余地が多分に残された課題を容易に抽出することができ、開発者は技術による解決を志す。自動化の進まない実例として、臨床現場で一般的なものには患者サマリーや紹介状の作成、カルテ記載、医用画像スクリーニング、治療計画策定などの医師業務だけではなく、看護師の勤務表作成、カルテ記載に基づく病名付与やコーディングなど、多岐にわたる。ここでは、一見すると「技術的介入で容易な改善が得られそうな課題」が山積していることに誰もが気付く。
一方で、医療が他領域と大きくその性質を異にしているのは、日々の活動におけるプライオリティーが必ずしも生産性には偏重しないことである。長年にわたって臨床的有効性が確立された機器や日々繰り返され定着した業務フローにおいては、仮に明確な非効率・無駄が存在したとしても医療者はこれを受容し、自らが適応することで継続利用しようとする傾向がある。これは究極的には、行動の結果として生命への影響があるからであり、眼前での新たなシステム・フローの導入や修正は常に警戒感を持って見守られる。患者予後を大幅に改善するなど、旧来機器の有効性を上回る高度の科学的エビデンスによって支えられた医療機器は積極的に導入される一方、(a)既存フローを乱す、(b)導入効果が限定的、あるいは既存リソースで代替可能、 (c)習熟を要する、 (d)侵襲性が高いといったものは新規性や独創性のいかんにかかわらず敬遠されやすい。特に、非医療領域からの参入例で(a)が見逃されているケースが多く、医療固有の文脈理解が肝要となる。
ドイツの遠隔手術ロボット=EPA時事
◇専門職による支援の必要性
ニーズ調査から開発、有効性検証の各フェーズでは医師をはじめとした医療専門職による支援が必要となることも多い。一方で、医療現場の人的リソースは非常に限られており、医療機関を含めた有効な連携体制を構築することは容易ではない。さらに、販売フェーズにかけても医療固有の「複雑な認可プロセス」を経ることになり、法務や薬事など、個別ケースに特化した専門人材へのアクセスの可否が結果を大きく左右する。
◇価格と受け入れの不安定性
実際に、臨床的有効性の高い医療AIプロダクトを構築し、販売を開始したとしても、これが製品開発への負担と製品自体の質に見合った価格として受け入れられるとは限らない。各国で重点投資が進む領域だけに、有効なシステムには後追いの競合も生まれやすいこと、いまだ市場における医療AIの値付けが流動的であることに加え、AIに関する知識や理解、議論の不足を背景として、医療者・患者を問わず医療AIの受け入れ自体が狙ったスポットで、そもそも進まない可能性もある。また、規制当局による承認済み医療機器とした上で、さらに保険適用を受けた場合も、この医療機器は市場原理ではなく、実質的に診療報酬制度に基づく価格決定を受けることがある。このような販売後の「想定価格および受け入れの不安定性」は事業計画の立案を難しくし、実際に事業の拡大を阻害する重要な因子となる。
以上、今回は医療領域に参入する際の壁に着目し、医療AI開発と事業展開に係る四つのピットフォールを例示した。医療の質的向上とそれに伴う人々の健康増進を考えたとき、上記への対処を「必要な当事者努力」として企業側に投げてしまうのではなく、政策レベルでの議論や支援体制を構築していくこともまた、今強く求められている。(了)

岡本将輝氏
【岡本 将輝(おかもと まさき)】
米マサチューセッツ総合病院研究員、ハーバードメディカルスクール・インストラクター、The Medical AI Times編集長など。2011年信州大学医学部卒、東京大学大学院医学系研究科専門職学位課程および博士課程修了、University College London(UCL)科学修士課程修了。UCL visiting researcher、日本学術振興会特別研究員(DC2・PD)を経て現職。他にTOKYO analytica CEO、SBI大学院大学客員准教授(データサイエンス・統計学)、東京大学特任研究員など。データアプローチによる先端医科学技術の研究開発に従事。
(2022/05/20 05:00)
【関連記事】