こちら診察室 つらくない手術を目指す
前進する手術後回復プログラム
~働き方改革の切り札にも~ (医学博士 谷口英喜)第2回
前回紹介した「術後回復能力強化プログラム」の概念は、世界中に広がっています。具体的に言えば、手術のやり方(術式)も消化器外科をはじめ産婦人科、整形外科、泌尿器科などで幅広く活用されています。ただ、このプログラムの呼び方(名称)は発信する国によって異なります。歴史的背景とともに見ていきましょう。

イタリア・トリノ空港のファスト・トラック・ゲート
◇米国が先駆ける
前回、このプログラムは北欧諸国から広まったと言いましたが、個別の診療科で見ると、1993年に米国で心臓血管外科の術後管理から始まったとされています。周術期と呼ばれる手術中や前後の期間の工夫により、心臓血管外科手術後に集中治療室における人工呼吸管理の期間を短縮させることで術後回復が促進されることが示されたのです。この段階では、旅客機の搭乗に際して早く確実(安全)に搭乗できる優先ゲートにちなんで「Fast track recovery program(ファスト・トラック・リカバリー・プログラム)」と呼ばれていました。このプログラムの導入が、その後の各外科領域での術後回復能力強化プログラムの先駆けとなったのです。
◇入院期間を短くする「ERAS」
2005年には英国のフィーロン医師らが、結腸・直腸開腹手術における術後回復の促進策として、さまざまな臨床上の工夫により、入院期間を短くする「ERAS」(イーラス、enhanced recovery after surgery)プロトコル(手順や約束事)を公表しました。既に01年に同医師らが中心となり、世界中にこのプロトコルの概念を浸透させるために世界横断的な組織となるイーラス・スタディ・グループ が結成され、10年にはイーラス・ソサエティーとしてプロトコルを全世界に発信する団体となりました。
このイーラス・ソサエティーは、毎年のシンポジウム開催に加え、臨床研究の成果を集めガイドラインを作成して論文にし、ホームページ(https://erassociety.org/)において無償で閲覧を可能にしています。日本で最もポピュラーな術後回復能力強化プログラムがイーラス・プロトコルであることもこのおかげだと言えます。
◇医療経済の逼迫救う
11年には英国で、適応範囲を整形外科と婦人科および泌尿器科の「待機的大手術」にまで拡大することが検討され、ERPP(Enhanced Recovery Partnership )として報告されました。待機的大手術は計画的に患部を切開し、治療的処置を行うことです。ERPPは略してERとも呼ばれ、英国版の術後回復能力強化プログラムとなりました。国民皆保険の英国では国民の医療費が無料であり、医療経済が逼迫(ひっぱく)した状況にありました。そこで、英国の公的医療を一手に担う国営医療サービス事業(National Health Service, NHS)が主導して、ERの導入を進めたのです。現在ではその効果が認められ、ERを導入している施設には国から補助金を出し、推進しています。
米国でも14年、術後回復能力強化プログラムを普及させる団体としてASER(エイサー、The American Society for Enhanced Recovery )の活動が始まりました。この団体の特徴は、麻酔科医が中心となって術後回復能力強化プログラムを提案している点です。さらに、麻酔科医による栄養評価や介入を推奨していることも特徴の一つに挙げられます。
◇実践のための鍵
日本でも10年頃より、術後回復能力強化プログラムの概念が普及し始めました。日本外科代謝栄養学会が中心となり、ESSENSE(エッセンス、ESsential Strategy for Early Normalization after Surgery with patient's Excellent satisfaction)が展開されています。これは、患者の満足度を維持しながら手術後の身体を早く正常化させるプロジェクトです。残念ながら、認知度はまだ低いのが現状です。
では、このようなプログラムを実践するためには何が鍵になるのでしょうか。それは「チーム医療」です。このプログラムは医師単独で実施することは不可能で、医療現場で多職種から成るスタッフが一つのチームとしてサポートすることが必須だからです。
◇多職種協働の成果
実際に多職種で実践することで相乗効果が生じ、多くのスタッフが携わることでミスが生じにくくなり、結果としてスタッフの負担も減っています。つまり、諸外国でプログラムを実践している医療機関を見ると、医師の働き方改革が進んでいくのです。
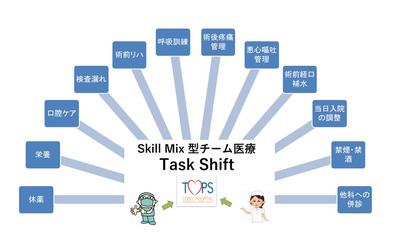
プログラムを早期から導入したデンマークでは、医師に1週間に37時間以上の労働をさせません。それが実現できた理由は、プログラムの実施項目の多くで医師や看護師から多職種へのタスクシフト・シェアが医療の質を落とさずに進んでいるからです。このようなチーム医療をスキルミクス(多職種協働)型チーム医療と呼んでいます。
素早い対応が可能なスキルミクス型のチーム医療
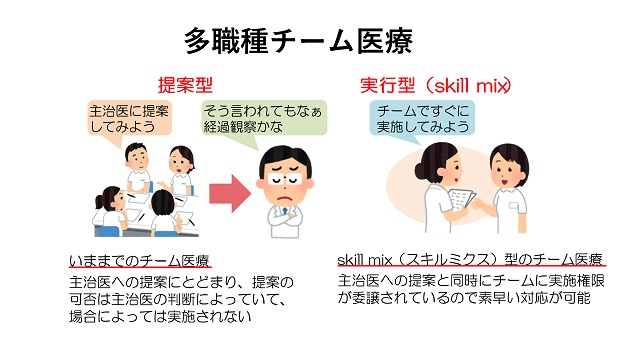
◇認知度が低い日本
しかし、日本で実施されているチーム医療のほとんどが提案型のチーム医療です。チームで課題を検討し、良策を主治医に提案する。処方、検査、治療などを実施するのは主治医であって、仕事量の軽減にはそれほどつながりません。これに対し、スキルミクス型では、チームに権限を委譲することで、処方、検査、治療をスタッフが代行するので主治医の業務は大幅に軽減されます。プログラムでは、スキルミクス型のチーム医療が主となっているのです。
これにはもう一つの大きな効果があります。従来は、医師が一人で情報を収集して判断し、治療方針の決定を行なってきました。医師個人は最善を尽くしてきたのですが、弊害として情報収集不足や判断ミス、治療方針の間違いなどの問題点が生じていたのも事実です。
これに対して、安全性を向上させるために多職種による情報収集を行い、多角的な判断を加え、カンファランスにより治療方針を決定するチーム医療で問題点を軽減できることができることが明らかにされています。1990年代にカナダにおいて、単なる提案を行うチームではなく、医師や看護師の業務負担の軽減を目指した医療チーム内における権限と責任の委譲を伴うスキルミクス(多職種協働)型チーム医療の概念が生まれました。スキルミクス型のチーム医療の導入こそが医師や看護師の働き方改革を達成する近道なのです。
スキルミクス型のチーム医療システムを導入することは、旧来からの手法を大きく変える必要があるので容易には進まないものです。主治医が自分の手で実施していた医療行為をチームに委ねるためには、まずタスクシフト・シェアの契約を厳格に行うことでしょう。具体的にはどの行為、どこまでの行為を、どのような実施基準で実施するのかを主治医とチーム間で書面を用いて契約を交わしておく必要が生じるかもしれません。
◇済生会横浜市東部病院では
例えば、筆者が勤務する済生会横浜市東部病院には、術後の痛みに対応するため麻酔科医、薬剤師、看護師、管理栄養士から成るスキルミクス型の急性疼痛管理(APS)チームが機能しています。このチームは、術後に回診を行って痛がる患者を抽出し、鎮痛剤をその場で処方します。これにより、患者はすぐに痛みから解放されます。また主治医が別の患者の外来対応や手術をしていても、APSチームがタスクシフト(医師の仕事の一部を他職種に任せること)によりすぐに対応できます。
APSチームは主治医とあらかじめ、どの程度の痛みで、どんな薬剤を処方するかなどを詳細に契約しておく必要があります。その他にも、患者ごとにタスクシフト依頼テンプレートに「✔」を入れることで主治医の意向確認を実施していますし、APSチームスタッフのスキルについて主治医から信頼を得ていることが大切になります。スキルミクス型の実践には、このような手順を踏んで実践しなければなりませんが、この概念は医療現場にとどまらず、社会のさまざまな場面で今後は活用されると考えています。
◇患者の選択肢の一つに
APSに関しては、22年の診療報酬改訂により加算が付くようになりました。さらに、病院や病棟にAPSチームがあることを明記することが決まりました。これにより、患者はAPSチームのある病院を選べることになったのです。病院を選択する際の一つの目安となるでしょう。(了)
谷口 英喜(たにぐち・ひでき)
麻酔科医師 医学博士
済生会横浜市東部病院 患者支援センター長兼栄養部部長。1991年、福島県立医科大学医学部を卒業。専門は麻酔・集中治療、経口補水療法、体液管理、臨床栄養、周術期体液・栄養管理・チーム医療など。麻酔科認定指導医、日本集中治療医学会専門医、日本救急医学会専門医、東京医療保健大学大学院客員教授。テレビ、ラジオに多数出演。年に1冊のペースで、水電解質、経口補療法に関する著書を出版。2021年には「はじめてとりくむ水電解質管理 上下2巻」を刊行。
ウェブサイト
(2022/04/06 05:00)
【関連記事】