糖尿病治療中の重症低血糖
主治医と相談しながら予防対策を 神戸市立医療センター中央市民病院糖尿病・内分泌内科医長 岩倉敏夫医師
糖尿病の薬物治療では血糖値が下がり過ぎる重症低血糖に注意する必要がある。けいれんや昏睡(こんすい)に陥るだけでなく、対応が遅れれば意識が戻らず死亡する可能性もあるからだ。神戸市立医療センター中央市民病院糖尿病・内分泌内科医長の岩倉敏夫医師は「糖尿病では薬により血糖値を下げることが求められますが、極端に下げてしまうと低血糖という問題が生じます。患者さん自身も低血糖について知り、その予防対策を主治医と相談しておくことが大切です」と話す。
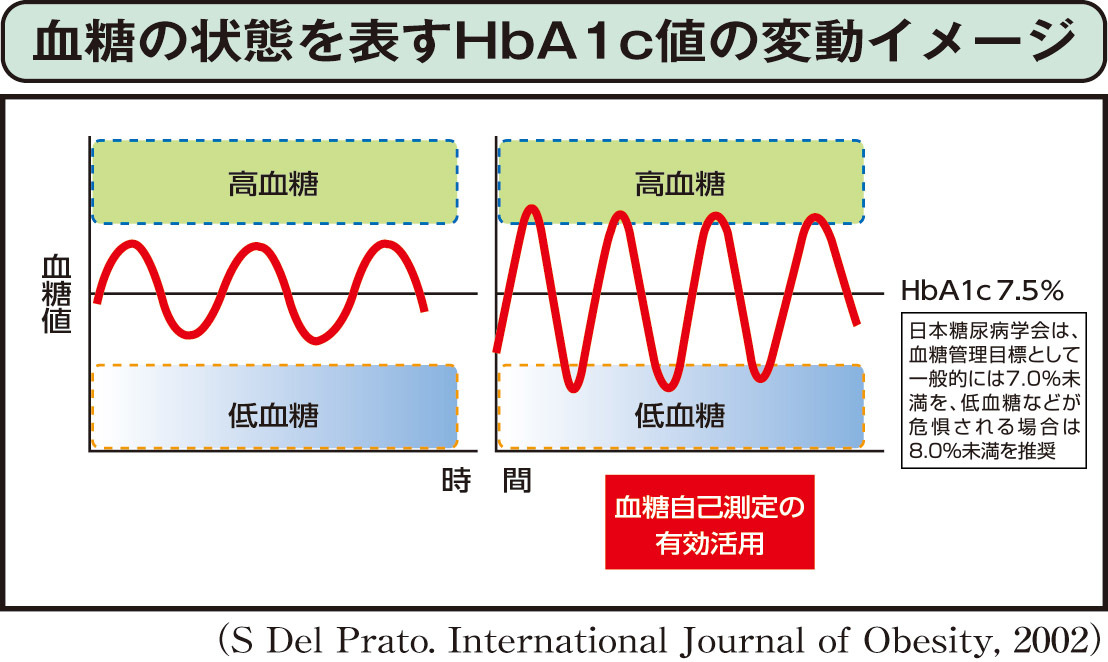
血糖値の変動が大きいと、低血糖の危険度が高まる
▽自覚症状の無い例も
2018年に米国糖尿病学会が定めた基準によると、低血糖は3段階に分類される。レベル1は血糖値が1デシリットル当たり70ミリグラム未満で、冷や汗や動悸(どうき)、空腹感などの警告症状が表れる状態だ。レベル2は血糖値が同54ミリグラム未満で、繰り返すと認知機能の低下などが生じ得る。レベル3は血糖値にかかわらず意識障害が起こり、回復には他者の介助を要する。このうち、レベル2と3を一般的に重症低血糖と呼ぶ。
レベル1の警告症状が表れた段階で、すぐにブドウ糖などを摂取すれば低血糖状態から回復できる。しかし、対処が遅れる、警告症状に気付かない(無自覚性低血糖)などで血糖値の低下が進むと、重症低血糖に至る。無自覚性低血糖の状態だと重症低血糖を起こしやすく、重症低血糖を予防する上で大きな問題となっている。
▽自己測定と情報共有
重症低血糖を防ぐには、その要因を知ること。2型糖尿病患者では、重症低血糖の6割がインスリン注射薬、3割がSU(スルホニル尿素)薬によるものである。これらの薬剤は血糖を下げる作用が強く、糖尿病の治療には有効だが、重症低血糖を起こし得る。
そのため、糖尿病の治療中で、特にSU薬やインスリン注射薬を使用している人は、主治医と相談しながら、重症低血糖の予防策を練ることが大切だ。決まった時間に適切な量の食事を取る、処方通りに薬を使う、ブドウ糖を常に携帯して警告症状が表れたらすぐに補給するほか、風邪や下痢など病気になった時の糖尿病薬の使い方を事前に聞いておく。また、加齢とともに食事量や腎機能が低下すると薬が効きやすくなるので、主治医に適宜、薬の量を調整してもらう。
主治医が薬の量を適切に調整するには、患者からの情報が必要だ。低血糖の警告症状があれば、必ず主治医に伝えること。そして、日頃の血糖値が、何より重要な情報となる。岩倉医師は「簡易血糖測定器を用いて自分で日常的に血糖値を測定し、主治医に伝えてください」と強調する。
それでも重症低血糖を起こして意識を失ったら、そばにいる家族や知人・友人などに即刻、医療機関へ搬送してもらわなければならない。岩倉医師は「何も知らなければ、周囲は様子を見てしまうかもしれません。適切にサポートしてもらえるように、重症低血糖の情報を共有しておきましょう」と呼び掛けている。(メディカルトリビューン=時事)
(2020/08/10 07:00)