薬も多過ぎれば危険
特に高齢者は警戒を
高齢者らに多い多剤服用
加齢や抱える病状の進行により、複数の薬の服用を続けている人は少なくない。症状が強かったり、発病直後の急性期であったりすれば、治療効果を優先して多くの薬が処方されるのは、ある意味で当然だろう。しかし、症状が安定した後も、漫然と多種類の薬の服用を続けていると、過剰な投与や重複作用による健康への悪影響も予想される。専門医らはこのような問題を「健康被害を生じさせる多剤服用(ポリファーマシー)」と位置付け、特に複数疾患を抱えることが多く、問題が出やすい高齢者を中心に警鐘を鳴らしている。
◇6剤以上は「赤信号」
「東京大学医学部付属病院の入院患者約2500人を対象にした調査では、6剤以上の服用で薬物による有害事象の発生頻度が大きく増加している。また、東京都内の診療所に通う165人を2年間追跡した調査でも、5剤以上の服用者で転倒事故の発生頻度が大きく増える。特に高齢者ではふらつきや転倒、記憶障害のような深刻な症状から食欲低下や便秘など、高齢者なら珍しくないものまで含め多岐にわたる」
同病院の秋下雅弘副院長(老年病学)は、ポリファーマシーの弊害をについて具体的なデータを挙げてこう説明する。秋下副院長も所属する日本老年医学会は「高齢者の安全な薬物治療ガイドライン」を作成。慎重な投与を要する薬のリストなどを示し、注意を喚起している。
◇医師と薬剤師の情報共有を

秋下雅弘東京大学医学部付属病院副院長
その上で秋下副院長は「医療側では、治療や処方薬物などの提供情報の一元管理とこれに基づいて医師や薬剤師らの多職種が協同して投薬の管理を進めることが重要だ」と強調する。患者側も、高齢者を中心に過度な薬への依存する例がある一方で、本来必要な薬の服用を嫌がる人もいる。秋下副院長は「患者側の意識改革が対策として必要になる」と言う。
ポリファーマシーの中でも問題なのが、認知機能に影響を与える抗精神病薬や睡眠薬、抗不安薬などだ。持病の影響や体調の変化で不眠や入眠困難を訴える高齢者に、症状緩和や生活リズムの維持を目的にしばしば処方されているのが現状な上、複数の疾患をそれぞれ別の医療機関で診察されている場合、重複して処方・服用している事例も少なくないからだ。
ただ病気発病直後や症状が悪化したなど、急性期はもちろん、関節リウマチや脳梗塞の再発防止など慢性期でも十分な投薬治療が必要な患者も少なくない。秋下副院長は「急性期などの患者に対して専門医が処方するなど、多剤を投与せざる得ない場合も少なくない」と補足する。
◇配偶者の薬、11種類以上も
症状が安定して専門医から、地域のかかりつけ医に治療が引き継がれた場合、症状の変化に応じ投薬の加減や専門医への再受診のタイミングなどについても、引き継ぎ時に十分に打ち合わせをする必要がある。
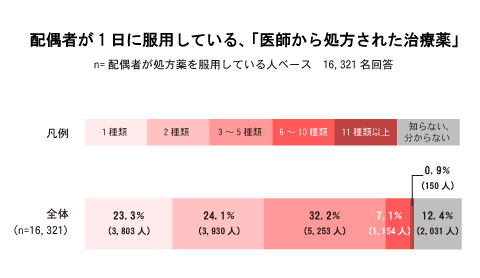
配偶者が飲んでいる薬(MSD提供)
製薬会社のMSDが2018年9月、55歳以上の男女約3万人を対象にインターネットを使って実施した調査によると、配偶者が「医師に処方された薬を服用している」と回答した男女1万6321人のうち、服用する薬の内容を「知っている」と回答したパートナーは73.0%で、配偶者の服薬状況を把握している割合は高かった。
しかし、問題はどれだけ薬を服用しているかだ。
1日に服用している薬の種類については「3~5種類」が32.2%で最も多く、「2種類」が24.1%、「1種類」が23.3%だった。多剤服用とみられる「6~10種類」は7.1%、「11種類以上」も0.9%存在し、一定数の患者が多剤服用の状況にあることが浮かび上がった。(時事通信社 喜多壮太郎・鈴木豊)
(2018/11/25 23:36)