こちら診察室 糖尿病の「A to Z」
糖尿病のタイプを知ろう
~生活習慣改善では治らないものも~ 第2回
連載第2回は糖尿病のタイプについて説明します。多くの人が考える糖尿病というと、いわゆる生活習慣の乱れを要因とした2型糖尿病を想像されるかと思います。実際に糖尿病患者の多くが該当します。しかし、生活習慣とは全く関係のない1型というタイプもあります。そのような場合は当然ですが、生活習慣の是正では症状は改善しません。インスリンの注射などの薬剤治療が必要となる場合が多いのです。
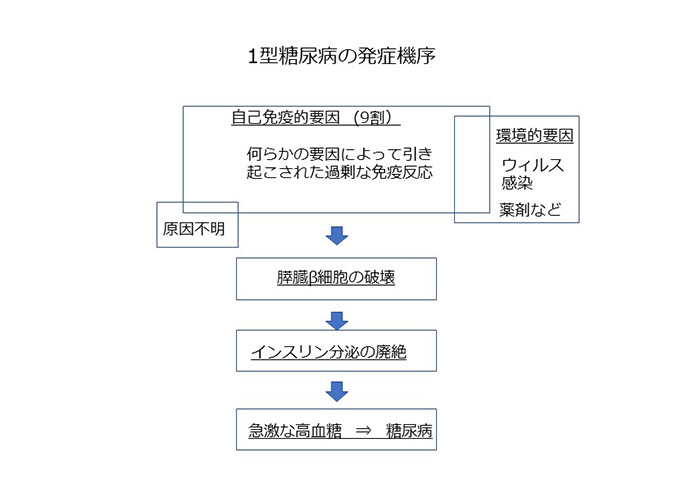
1型糖尿病を発症する仕組み
◇1型は思春期がピーク
1型糖尿病から説明します。このタイプは2型糖尿病とは違い、生活習慣とは関係なく発症します。その時期は主に幼児期から青年期に多く見られ、ピークは思春期にあります。しかし、成人以降に発症する事もあります。日本では毎年約1万4000人が発症し、全国で約21万人が治療を受けています。決してまれな病気ではありません。
その原因は、9割が自己免疫学的機序(メカニズム)によるものです。本来は外部からの病原体などを守るために、体内で産生される抗体が、自身の正常な臓器を攻撃してしまう、特殊な抗体が産生される事によって生じます。1型糖尿病では、この「抗GAD抗体」や「抗IAー2抗体」などが、膵臓(すいぞう)にあるインスリンを分泌するβ(ベータ)細胞を破壊してしまいます。その結果、インスリンが出なくなって慢性高血糖状態となり、糖尿病を発症します。診断はこの抗体を確認する事が多いです。
◇命に関わる劇症型
この経過は平均5週間、長くても12週間以内と報告されています。さらに近年では、通常とは発症までの経過時間に違いがあるタイプも報告されています。口の渇きや水分の多量摂取、多尿など高血糖に伴う症状が発症して数日、平均4日のうちにβ細胞が全て一挙に破壊される「劇症型1型糖尿病」です。この場合は、すぐにインスリン治療を開始しなければ命に関わる結果となります。
症状としては、体に急激なストレスがかかることから胃痛などの消化器症状が挙げられます。メンタル面での不安定性を伴う場合もあり、消化器内科あるいは精神科を受診して発見されることもあります。
逆に、β細胞がゆっくりと破壊される場合もあります。これは「緩徐進行型1型糖尿病」と言われています。2型糖尿病と診断されて内服薬などによる治療がされ、生活習慣を改善していても血糖コントロールが悪化したままで発見される事が多いのが特徴です。また採血検査で、抗GAD抗体の数値が異常高値となり発見されます。この場合も、早期にインスリン治療を始めないと血糖コントロールが改善されません。また、免疫異常で発症する甲状腺疾患(バセドー病や橋本病)を合併することもあるので、甲状腺機能検査も必須です。
◇早期治療がカギに
残りの1割は特発性と言われる原因不明のものです。1型糖尿病の約20%には、発熱や上気道炎などの感冒症状が最初に出ると報告されています。麻疹、ムンプス、サイトメガロウイルス、ロタウイルスなどの感染・発症が関与しているのではないかと考えられています。ただし、1型糖尿病は通常は親から子への遺伝はしないとされています。
1型糖尿病の診断は、若年発症が多いことからも、時に遅れる事もあります。その発症の経緯から、できるだけ早く治療を開始して、β細胞を保護することが重要です。少しでも残存したβ細胞によって血糖コントロールがしやすい場合もあります。インスリン分泌不全が高血糖の原因ですので、基本はインスリンを補充する治療です。1日4回のインスリン注射となります。食事摂取前に、食後の高血糖の是正のために数時間作用するインスリン、朝が夜のどちらかに24時間持続するタイプのインスリンを併用します。現在では、このインスリン注射器そのものは格段と使用しやすいもの、また痛みを少なくしたものが開発されてきています。
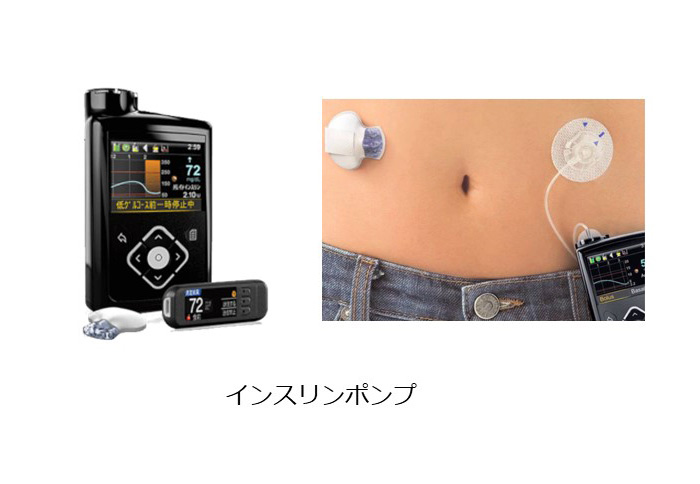
持続的にインスリンを注入する医療機器
◇進歩する治療薬
インスリン自体も、ヒトの生理的分泌に近い新しいタイプが開発されました。従来、1型糖尿病患者の治療の大きな問題点である低血糖も少なくなってきています。吸入タイプの治療薬も登場してきており、対処もしやすくなってきています。さらに注射タイプではなく、インスリンを24時間持続で注入するポンプ型と呼ばれる治療器具も発展が目覚ましい。サイズも小さくなり、血糖と連動して自動的にインスリンを注入するものも開発されています。
このため、患者の生活の制限は、かなり少ないものとなっています。このような背景もあり、近年では1型糖尿病患者の生活は、ほぼ普通の人と変わらないものになってきました。近年登場した内服薬も1型糖尿病に使用可能(SGLT-2阻害薬)となり、1型糖尿病患者の血糖コントールは全体的に改善傾向にあります。高血糖に特有の合併症(網膜症、腎症、神経障害)の軽減にも期待がかかります。新しい治療薬や予防法、さらには現行のインスリンポンプの改良などにより、治療方法が飛躍的に発展する可能性があると考えられます。
◇妊娠による糖尿病も
1型以外に、先天的な遺伝子の異常(ミトコンドリア糖尿病、新生児糖尿病など)や膵臓(膵臓がんなど)、肝臓(肝臓がん・肝硬変・慢性肝炎など)、内分泌疾患(先端巨大症、原発性アルドステロン症、甲状腺機能亢進(こうしん)症など)でも発症します。またステロイド薬や一部の薬でも発症します。近年、多く開発されている抗悪性腫瘍薬は、1型糖尿病やインスリン抵抗性により糖尿病を発症する可能性もあります。
それ以外にも「妊娠糖尿病」があります。妊娠に伴い発症したり、妊娠中に初めて診断されたりする糖尿病です。一方、糖尿病を既に発症している人が妊娠した場合は糖尿病合併妊娠と呼び、区別されます。
◇患者の9割は2型
最後に2型糖尿病です。こちらは多くの方がイメージを持たれているかもしれません。糖尿病の9割が2型糖尿病です。いわゆる生活習慣病を要因としたものです。両親あるいは祖父母の方が糖尿病だったりする遺伝的因子に加えて、肥満・過食・高脂肪食・加齢・ストレスなどの環境因子が影響します。インスリンの作用が不足し、慢性的な高血糖が引き起こされる状態です。詳しくは第3回以降でお話しします。
現代社会においては、ストレスをはじめとして環境因子には医療サイドが介入できるものとそうでないものとがあります。ご自分で、2型糖尿病発症のリスクを確認してください。不安を感じたら、ぜひ専門医を訪ねてください。(了)
▼坂本 昌也(さかもと・まさや)
医師 医学博士
国際医療福祉大学 糖尿病・代謝・内分泌内科教授。1997年、東京慈恵会医科大学を卒業。専門は糖尿病治療と心血管内分泌学。東京大学、千葉大学で心臓の研究を経て、現在では予防医学の観点から糖尿病患者の研究を続けている。日本糖尿病学会、日本高血圧学会、日本内分泌学会の専門医・指導医・評議員を務める。「最強の医師団が教える長生きできる方法」、「血糖値バイブル」など著書多数。糖尿病治療の啓蒙活動にも力を入れている。
(2021/08/03 05:00)
【関連記事】