医学生のフィールド
23年度より医学部定員削減へ
~「地域枠」で医師偏在は解消できるか~ 医学生座談会 「医師不足について考える」 (下)
地域医療に従事する医師養成を目的に設定された「医学部地域枠制度」。各都道府県の医師定着で一定の効果を示しているとして、今後も拡大していく方向が固まった。一方、段階的に増やしてきた医学部定員数は削減し、増え続ける医療費を抑制する方向だという。医師不足や医師の長時間労働は解消に向かうのか、地域枠問題を提起した医学連の有馬大樹さん(群馬大学医学部5年)、田村大地さん(信州大学医学部4年)、三浦雄一郎さん(香川大学医学部4年)と本田宏医師による座談会で、その是非について考える。
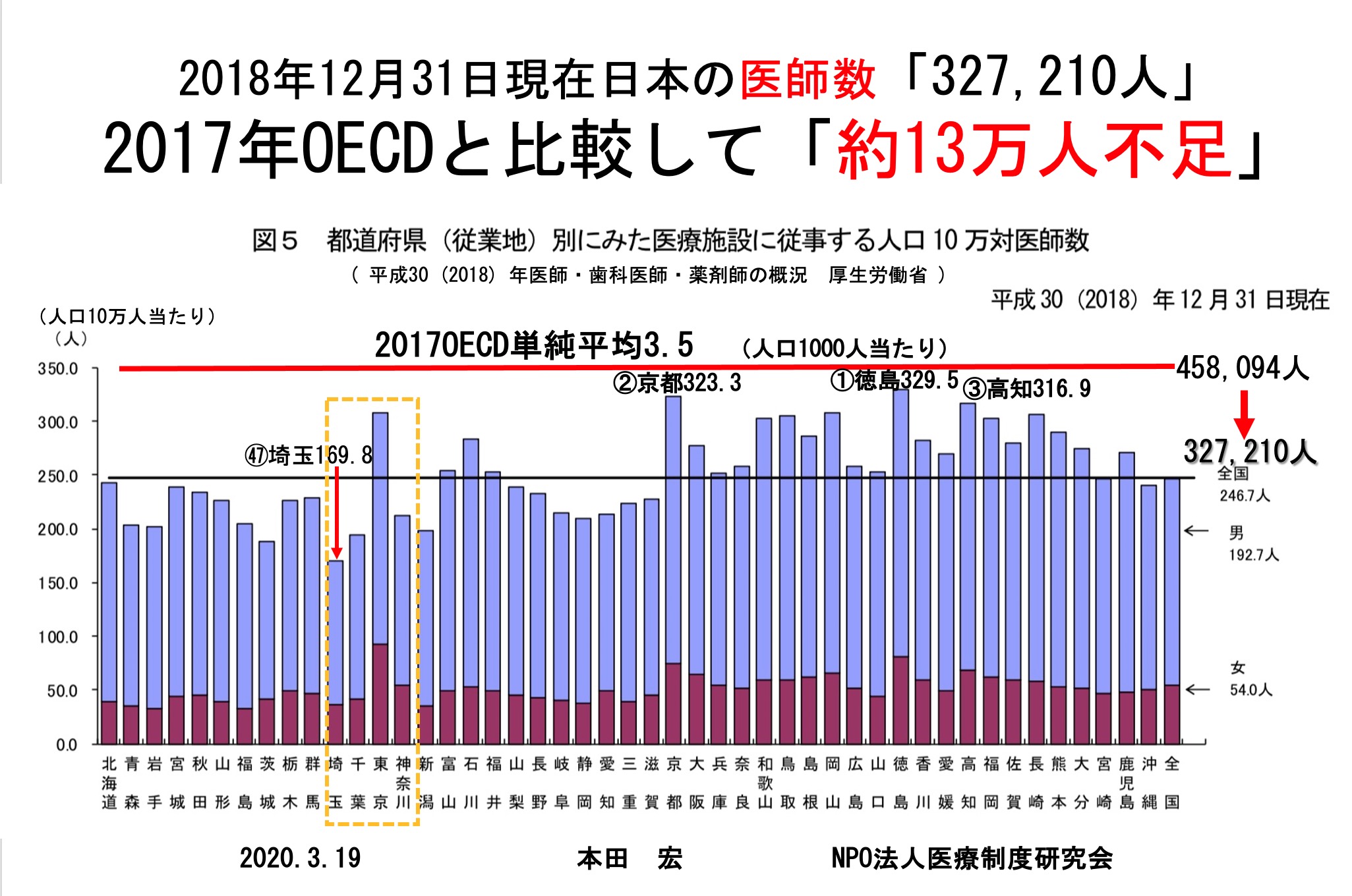
図1
◇医師数約13万人不足の中、定員削減
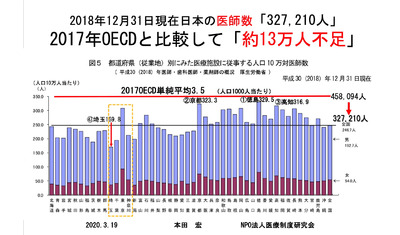
本田:なぜ地域枠の問題が起きているのか、根本の原因が何かをお話ししたいと思います。このグラフ(図1)は日本の都道府県別の人口当たりの医師数で、下のラインが全国の平均です。この平均よりも少ない地域で医師に働いてもらいたいというのが地域枠の目的です。上の赤いラインが経済協力開発機構(OECD)加盟国の平均です。このグラフでも分かるように、日本で医師数が多い地域も含め全てOECD加盟国の平均以下となっています。日本の平均医師数をOECD加盟国並みに上げるとすると、現時点で医師が約13万人不足しているのです。
現状の医師数で足りているとするならば、人口当たりの医師数が平均よりも多い徳島、京都、高知では医師が余っているはずですよね。けれども、徳島県の行政の方にお話を聞いたところ、救急医療を担うような病院で働く医師は決して充足している状態ではないとのことでした。そもそも絶対数が少ないのだから地域枠を増員するだけで、この医師不足を解消することは不可能なのです。医学生への人権侵害と誤解されるような政策を継続し、地域枠を拡大させながら、2023年度からは全体の医学部定員は削減していく、それでは地域枠の学生にしわ寄せがいくだけではないでしょうか。
◇ワークライフバランス重視の若者とのズレ
有馬:4年生から臨床実習が始まって、大学病院や地域の病院で実際に医療現場を見ながら学んでいるのですが、指導してくださる先生の働く姿を見て、忙しすぎるという感想しかないですね。私たち学生がこのまま医師になったとしても、この現状が変わるわけではないと思うと医師数を削減することでさらに厳しくなるのではないかと思います。都道府県の中の地域や診療科でも偏在があるとすると、全体をカバーするためには医師の数をもっと増やしていく必要があるのではないでしょうか。
田村:人口が減少し、将来的に医師が過剰になると言われているのですが、果たして医師が足りているという認識が合っているのかなと思います。働き方の問題で言えば、一般企業で働いている人たちと同じように毎日定時で帰れるのか、土日の勤務や当直できちんと代休が取れるのか、睡眠時間は確保できるのか、有休が全部使えるのか、出産や育児休暇が女性だけでなく男性も取れるのか、個人の生活自体を尊重していく水準まで考えると、数年後に医師が足りているという試算が本当に正しいのか疑問を感じます。ただ医師を増やすだけでなく、適切に配置し、医療資源が分配されるような制度設計が必要だとは思いますが、医師のワークライフバランスを考慮しても医療崩壊が起きない仕組みを考えてもらいたいです。
三浦:私の大学では、基礎医学と言われる基本的な分子生物学といったサイエンスよりの学問を1、2年で学んだ後に3、4年で臨床医学を学ぶのですが、基礎医学と臨床医学を比べて明らかに授業の質に差があると感じています。背景にあるのは、指導する先生に時間の余裕がないことにあると推測しています。学生に教えている臨床医学の先生は実際に病院で診療している医師であり、大学病院の医師は業務がとにかく多い。患者さんを診る医師と学生を教える先生は別でもいいのではないかとずっと思っていました。この側面から見ても、現状で医師が足りているとはとても思えません。
また診療科によっても差があると感じます。医療者もワークライフバランスを考えるべきで、それが当たり前にならないといけないと訴えている診療科の先生もいらっしゃいますが、どちらかというと外科系の先生は忙しくて当たり前、自分の生活時間を削ってこそ腕が磨けるという考えの先生が多い気がします。医師の定員削減の制度を設計している人たちが昔の働き方を基準にしているとしたら、仕事と同様に自分の生活を重視する学生や若い医師との間に意識のズレが生じてくると思います。

田村さん
◇勤務医の4割が過労死ラインを超えている
本田:医師の長時間労働の問題は、厚労省のデータでも公表されています。勤務医20万人のうち8万人が過労死ラインを超えた長時間労働を余儀なくされていて、そのうちの2万人が過労死ラインの2倍以上の時間を働いています。厚労省は働き方改革を実施して、24年度までにこの2倍以上勤務する医師を無くすことを目標としていますが難しいと思われます。
では、時間外労働を放置するとどうなるのか。当然、過労死の危険性が高まります。また、時間に余裕がなければ研究はできません。日本の医学研究の論文が減少しているのはそのせいです。けれども、一番起こってはならないのは医療事故です。患者さんのために、より良い医療を提供しようと思って医師になった人が、医療事故を起こすような環境で働きたいでしょうか。今回の新型コロナウイルスもそうですが、今後、日本には自然災害が来ることも予測されています。医師不足が全ての問題に関係しているということを認識していただきたいですね。
◇医師が主体的に地域と関われるような工夫が必要
本田:私は福島県の郡山出身で弘前大学に入学し、その後、東京女子医大で外科医としての腕を磨き、さまざまな地域を経験して今は埼玉県に住んでいます。地域枠制度がいろいろな意味で若い医師の生き方を制限してしまうことを、皆さんのお話を伺いながら再認識できました。皆さんのような問題意識が高い学生さんが声を上げているということは本当に素晴らしいと思います。私は次の世代にきちんと問題を伝えていきたいと20年かけて講演活動を行ってきました。このような機会に皆さんにパスを受け取っていただきたいというのが私の心からの願いです。
田村:地域枠であっても複数の選択肢を提示されれば、自分でその道を選ぶという自己肯定感にもつながると思います。そして、今も一部の大学では進んでいますが、地域医療に関わる教育を地域枠学生だけでなく医学部全員に行うことです。本田先生のご経験でも地域でたくさん学べることがあるとおっしゃっていたので、例えば初期研修期間中に全員必ず地域で研修を受ける機会をつくるというように、研修制度自体に大きく組み込むというのもありかなと思います。
大切なのは自分たちがきちんと今の日本の医療の現状を知って、それぞれの立場でどう社会に貢献するかを考えられるようにすることです。全ての医師が高度な医療に携わるわけではないので、必要な一定数の医師は地域を支えようと自ら合意形成することで、学生や医師が主体的に地域に関わり、モチベーションを上げていけると思います。
地域枠は入試とお金でモチベーションを維持できると思われている部分もあるのですが、それだけでは通用しないということを知ってもらいたいです。あと誤解されているのですが、地域枠は入試で必ずしも優遇されているわけではなく、優秀な学生から採用している大学もかなりあります。いずれにしても、入試の段階で生き方を決めさせるというのには無理がありますので、地域枠については多くの人を巻き込んで考えていく必要があると思います。

三浦さん
◇国民全体の問題として一緒に考え、解決の糸口を探る
三浦:地域枠は、われわれだけの問題ではないというのをちゃんと理解しておかないといけないと思います。その地域で医療を受ける患者さんたちにも影響する問題でもあり、強いて言えば国民全体の問題になってくると思います。今はこうやって私たちだけで話しているという状況ですが、本田先生がおっしゃっていたように、多くの人に知ってもらって、この問題を正しく認識することが医師不足問題の解決の糸口になると思います。
有馬:地域枠制度は都道府県によっても制度の内容や運営の方法が違います。違約金をつけてペナルティーを重視している大学・都道府県がある一方で、制限がある中で学生へのキャリア支援を行い、学生のうちからさまざまな体験をできるように考えている大学や都道府県もあり、一生懸命指導・サポートをしてくださる先生方や地域を支えようと頑張っている地域枠の学生もたくさんいるということをお伝えしておきます。
まずは、地域枠の問題に限らず、医師不足をはじめとする医療体制の問題を多くの人にも知ってもらうことです。学生が地域医療への関心を高め、前向きに地域貢献できる制度を社会全体で一緒につくり上げていくことで、長期的には医師不足や地域偏在が解消されていくと思います。(了)
(2022/03/11 05:00)
【関連記事】