こちら診察室 糖尿病の「A to Z」
発症リスク高めるメタボ
~2型糖尿病との関係~ 第3回
今回は、メタボリックシンドロームと2型糖尿病の関係について解説したいと思います。理由は、2型糖尿病患者のほとんどが、メタボリックシンドロームを基盤として発症していると考えられるからです。メタボリックシンドロームとは皮膚の内側ではなく、内臓自体に脂肪が付着して起きる「内臓肥満」に加えて、比較的程度が軽い高血圧と脂質代謝異常(高中性脂肪・低HDL血症)=用語説明参照=、高血糖が組み合わさった状態です。判断基準は世界の各地域で少し異なりますが、日本の基準で判断すると、日本人の40~70歳までの男性で、およそ2人に1人、女性で5人に1人が当てはまると言われています。さらに近年では、その割合はもっと増えている可能性もあります。
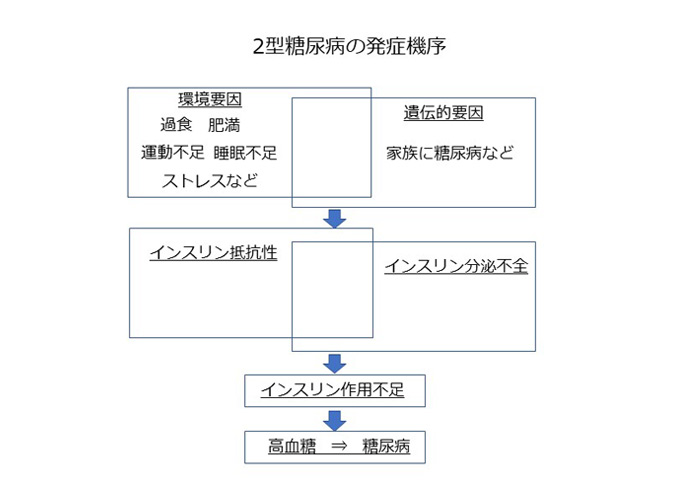
2型糖尿病を発症する仕組み
このメタボリックシンドロームに当てはまる人は、そうでない人と比べて、2型糖尿病になるリス クは約4~6倍、心血管疾患を起こしたり、それにより死亡したりするリスクが約1.5~2倍になると言われています。要因としては2型糖尿病の環境要因と重なる部分が多くなっているからです。そしてこの病態は、体重増加から続く慢性肥満から引き起こされる「インスリン抵抗性」で説明される事が多く、動脈硬化を進行させます。後で脂質異常症の所で触れたいと思いますが、メタボリックシンドロームの基準にはLDLコレステロール(悪玉コレステロール)は入っていません。こちらは一般に食事と関係しておらず、独立した危険因子ですので、健康診断で指摘された場合は別に注意が必要となります。

メタボリックシンドロームを知ろう
◇肥満の二つのタイプ
肥満には二つのタイプが存在します。欧米人に多い皮膚の内側に脂肪がたまる皮下脂肪蓄積型の肥満、もう一つは日本人を含めたアジア人に多い内臓脂肪型の肥満です。近年の研究で、内臓に蓄積した脂肪細胞は単に余剰の細胞ではなく、生体内に影響を及ぼすアディポネクチンなどの善玉因子やTNF-α、IL-6などの悪玉因子を分泌する働きがあります。内臓脂肪の蓄積は善玉因子を低下させ、悪玉因子を増やします。
これらの悪玉因子は、インスリンの効き目を低下させるインスリン抵抗性を引き起こし、高血糖の出現につながります。さらに脂質異常症や高血圧の発症にも関与し、動脈硬化という血管の老化を起こしやすくします。自分では「まだ糖尿病ではない。メタボの状態なだけだ」と思っていても、既に2型糖尿病あるいは境界型糖尿病になっている事もあるので要注意です。

HbA1cが糖尿病の程度を示す
◇「隠れ糖尿病」
健診では、一般に空腹時の血糖値などが確認されます。しかし、糖尿病の初期段階ではインスリン抵抗性のみならず、インスリンの分泌低下も伴う場合があります。その場合は空腹時血糖値が上昇せずに、食後血糖値だけが上昇する、いわゆる「隠れ糖尿病」と呼ばれる病態があり、健診では見つかりません。この食後高血糖は血管にダメージを与え、これも動脈硬化を進行させます。HbA1c=用語説明参照=が若干高値だったり、少なくとも2回HbA1cの高値を指摘されたりしている人であれば、この段階で早期受診をした方が良いと考えます。
診断には、75gOGTT(経口ブドウ糖負荷試験)と言い、ブドウ糖飲料を内服した後の血糖値の推移を2時間、細かく測定する検査が必要です。大きな病院でなくても検査を実施できる施設は多いので、担当医と相談して検査を受けるのがお勧めです。この段階で境界型糖尿病あるいは早期で比較的軽症の2型糖尿病と診断されても、医師や管理栄養士の指導を受けて定期的な検査を続けた場合は、その後の経過が良い場合が多いでしょう。最近では、早い段階での糖尿病は集中的な食事・運動療法によって寛解するという報告もあります。目標を持って頑張っていただくのが良いと思います。
◇少ない発症早期での発見
しかし、実際の現場では2型糖尿病が発症早期で発見される事は少ないのです。一般に2型糖尿病は、インスリンを分泌するβ(ベータ)細胞が50%程度やられないと発症しないとも言われています。この経過は1年や2年で進むことは通常ありません。5年、10年とかかる場合が多いのです。2型糖尿病と診断された時点でかなり時間が経過しており、膵臓(すいぞう)が疲弊している事もよくあります。
このような状態では膵臓のβ細胞が破壊されており、元に戻ることはないのです。イメージで例えるならば、伸びきったゴムのような感じです。ゴムは低い負荷が数回かかり伸びても元に戻りますが、一定以上の力がかかり続けると、もう元には戻りません。伸びきったままです。膵臓のβ細胞が破壊されるというのは、血糖を正常に戻そうという力がなくなる、つまり代謝がある程度破綻してしまった状態です。ですから、少しでも食事療法がおろそかになったり、運動不足になりがちだったりした場合は高血糖に直結してしまいます。
◇軽症が重なり心筋・脳梗塞に
話をメタボリックシンドロームに戻しましょう。「少し血圧が高い」「脂質値が少し高い」「血糖値がやや高め」「少し肥満気味」…。一つ一つは軽症に該当しますが、それが重なる事によって心筋梗塞や脳梗塞などになるリスクは非常に高いものになります。そのような背景もあって、2020年には糖尿病学会と循環器学会が合同で声明(https://j-circ.or.jp/old/topics/files/jcs_jds_statement.pdf)を出しました。糖尿病の前段階から既に動脈硬化は進行していると記載され、動脈硬化の進展の程度によってさまざまな検査がある事が示されています。参考にしていただき、積極的な検査を主治医に相談するのも良いでしょう。
医療者にとって難しいのは「いつメタボリックシンドロームの段階になったのか」を把握する事です。また、喫煙や運動不足、20歳からの体重の増加量などのさまざまな因子は患者一人一人によって大きな違いがあるため、治療開始のタイミングにも難渋します。腎臓や心臓、脳の疾患にかかった家族がいる場合は要注意です。なぜなら、メタボリックシンドロームから本格的な2型糖尿病への移行期間が短いからです。
脳ドックなどの人間ドックももちろん有効ですが、これはかなり動脈硬化が進行していないと見つからない事が多いのです。何事も早い段階の方が対処は簡単です。まずは改めてリスク評価をしてみましょう。どんなタイミングでも結構です。健診の時に見直す、保険に入る時にも見直す。思い立った時の適切な検査が吉となります。
◇用語説明 脂質代謝異常
中性脂肪が高かったり、善玉と言われるHDLは低い高中性脂肪や低HDLコレステロール血症が主ですが、いわゆる善玉コレステロールが低い場合も該当する。
◇用語説明 HbA1c(ヘモグロビンエーワンシー)
血液中の酸素を運ぶヘモグロビンというタンパクの内で一部はブドウ糖もくっついていますが、その割合を示しており、%で表します。この値が高いと血液中の血糖値が過去1~2カ月間程度高いということになる。(了)
▼坂本 昌也(さかもと・まさや)
医師 医学博士
国際医療福祉大学 糖尿病・代謝・内分泌内科教授。国際医療福祉大学三田病院 糖尿病・代謝・内分泌内科部長。1997年、東京慈恵会医科大学を卒業。専門は糖尿病治療と心血管内分泌学。東京大学、千葉大学で心臓の研究を経て、現在では予防医学の観点から糖尿病患者の研究を続けている。日本糖尿病学会、日本高血圧学会、日本内分泌学会の専門医・指導医・評議員を務める。「最強の医師団が教える長生きできる方法」、「血糖値バイブル」など著書多数。糖尿病治療の啓蒙活動にも力を入れている。
(2021/08/17 05:00)
【関連記事】